早期應用母乳強化劑對極低體質量兒近遠期生長發育的效果研究
姬婷婷 任文娟 姜泓
(延安大學附屬醫院(1.新生兒科;(2.兒科三病區,陜西 延安 716000)
極低出生體質量兒(VLBWI)是指出生時體質量<1500g的早產兒[1],其器官功能發育未成熟,出生后容易出現宮外生長發育遲緩(EUGR),嚴重者危及生命。一直以來,母乳都被認為是嬰兒最理想的食物,尤其是早產兒母乳,其蛋白質含量及一些礦物質較足月兒更高,適合早產兒的營養需求[2],但隨著日齡的生長,母乳中蛋白質等營養素的水平逐漸降低,導致其難以滿足早產兒生長發育的需求[3]。對此,早在上世紀末,國外即推薦在母乳中添加母乳強化劑來滿足早產兒預期的營養需求,避免發生EUGR。盡管國內外對母乳添加劑的應用時機尚未達到一致意見[4],但多推薦在母乳的喂養量達到50~100 mL/(kg·d)時開始應用強化劑。本文旨在探討早期應用母乳強化劑對患兒近遠期生長發育狀況的影響,現報告如下。
1 資料與方法
1.1一般資料 選取2016年1月至12月期間在我院分娩的106例VLBWI作為研究對象,隨機分為早期組和晚期組,各53例。早期組男32例,女21例,剖宮產分娩35例,出生時的體質量(1.16±0.23) kg,出生時的身長(36.92±2.95) cm,出生時的頭圍(25.92±2.13) cm,胎齡(29.25±2.23)周,出生1 min的Apgar評分(7.13±2.26)分;晚期組男33例,女20例,剖宮產分娩31例,出生時的體質量(1.22±0.22) kg,出生時的身長(37.66±2.51) cm,出生時的頭圍(26.37±1.68) cm,胎齡(29.71±2.06)周,出生1 min的Apgar評分(7.55±1.87)分。納入標準:(1)出生時的體質量為1 000 g~1 500 g;(2)出院時生命體征平穩;(3)臨床資料不完整。排除標準:(1)出生時存在嚴重的胃腸道畸形、重度窒息、先心病、遺傳代謝性疾病等;(2)出生后給予單純配方奶喂養或母乳喂養總量不足80%或者中途放棄治療。所有VLBWI的家屬均知情同意。本研究符合醫學倫理學原則,已通過醫院倫理委員會的批準。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2方法 營養支持:所有患兒均在出生24 h內即開始應用靜脈營養和微量喂養,按照2013年國內指南[5]進行輸注,母乳添加均采用雀巢母乳強化劑FM85進行強化,早期組患兒在母乳經口入量達到50 mL/(kg·d)時開始應用,晚期組則在達到100 mL/(kg·d)時開始應用強化劑,兩組均從半量開始強化,每40 mL母乳添加1 g強化劑,耐受后開始逐漸加到足量強化,每20 mL母乳添加1 g強化劑[6]。
1.3生長發育指標 所有患兒住院期間均在每日的同一時刻稱體質量,每周的同一時刻測量頭圍和身長,根據Fenton曲線[7]來畫生長曲線。記錄并比較兩組患兒在體質量的下降幅度、恢復出生體質量時間、體質量達到2 kg的日齡、矯正胎齡達到34周的體質量、住院期間的頭圍、身長、體質量的增長速度,以及靜脈營養支持的持續天數、總住院天數、有無發生EUGR、喂養不耐受(FI)、壞死性小腸結腸炎(NEC)、醫院內感染、膽汁淤積等并發癥。具體公式分別為:頭圍的增長速度=(出院時頭圍-出生時的頭圍)/住院周數,身長的增長速度=(出院時身長-出生時的身長)/住院周數,體質量的增長速度=[ln(出院時體質量/出生時的體質量)×103]/(出院時的日齡-恢復至出生體質量的日齡)。并比較兩組患兒出生第14天的血總膽紅素(TB)、血肌酐(Scr)、甘油三酯(TG)、總膽固醇(TC)、丙氨酸氨基轉移酶(ALT)等實驗室檢查指標。出院后均對所有患兒進行定期隨訪,在出院后7 d、糾正周齡達到40周、52周、56周時來門診回訪,繼續監測其生長發育狀況,記錄并比較兩組患兒的頭圍、身長、體質量,在糾正周齡40周時根據Fenton曲線來畫生長曲線,而在糾正周齡52周和56周時根據WHO公布的兒童生長曲線來評估生長發育狀況。
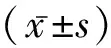
2 結 果
2.1兩組住院期間的臨床資料比較 早期組住院期間的體質量的增長速度顯著高于晚期組,差異均有統計學意義(P<0.05),兩組住院期間生長發育狀況比較,差異無統計學意義(P>0.05)。并發癥方面,全部患兒均未出現NEC,兩組的并發癥發生率比較,差異均無統計學意義(P>0.05)。見表1。

表1 兩組住院期間的臨床資料比較
2.2兩組出生第14天的實驗室檢查比較 兩組出生第14d的實驗室檢查比較,差異均無統計學意義(P>0.05)。見表2。

表2 兩組出生第14天的實驗室檢查比較
2.3兩組出院后的生長發育狀況比較 早期組糾正周齡達到40周、52周、56周時EUGR發生分別為16例(30.2%)、4例(7.5%)、2例(3.8%);晚期組糾正周齡達到40周、52周、56周時EUGR發生分別為21例(39.6%)、6例(11.3%)、4例(7.5%)。兩組的糾正周齡達到40周、52周、56周時的EUGR發生率比較,差異均無統計學意義(P>0.05)。
3 討 論
國內外對早產兒母乳強化劑的添加方法與時間未達到一致認識,其添加方法包括標準強化法、可調節強化法、目標強化法三種,目前臨床上多采用標準強化法,即當母乳喂養量達到一定程度后根據強化劑和母乳的固定比例來應用,但關于添加劑的應用時間有爭議。國外早期有文獻報道早產兒從第一次母乳喂養時即開始應用母乳強化劑[8]。2013年中華醫學會腸外腸內營養學分會兒科學組、兒科學分會新生兒學組、小兒外科學分會新生兒外科學組聯合發布的中國新生兒營養支持臨床應用指南中推薦早產兒的母乳喂養量達到50~100 mL/(kg·d)時開始應用強化劑[5]。2014年母乳強化劑應用研究協作組的研究以90 mL/(kg·d)為強化劑開始添加的臨界值,結果表明兩組早產兒的住院期間生長發育狀況無明顯差異,但母乳喂養量≥90 mL/(kg·d)時開始應用強化劑的患兒EUGR發生率明顯高于出生時[9]。2015年加拿大的VLBWI喂養指南則推薦母乳喂養量達到100 mL/(kg·d)時開始應用[10]。
本文結果顯示,早期組患兒住院期間體質量的增長速度明顯高于晚期組,提示早期強化有助于提高蛋白質的腸內攝入量,以此促進體質量的速度,改善近期的生長發育狀況。但是,兩組住院期間身長、頭圍增長速度和EUGR發生率比較無顯著差異,提示兩組的能量攝入量可能差距不大,這主要是由于不同母親、不同時期的母乳中熱量和蛋白質含量均不同,即使在同一經口入量添加等量的強化劑,其總熱量與理論上的數值必然不一樣,這就在一定程度上縮小了兩組的攝入能量真實值的差異。本文結果還顯示,兩組的糾正周齡達到40周、52周、56周時的EUGR發生率比較無顯著差異,故早期添加母乳強化劑可能不會影響其遠期的生長發育狀況,對近期體質量的增長速度增益較為明顯。本文結果還顯示,所有患兒均未出現NEC,早期組與晚期組的FI、院內感染發生率分別為17.0%與18.9%、37.7%與34.0%,兩組各并發癥發生率和實驗室檢查比較均未發現差異,總體安全性滿意,未出現嚴重并發癥。故總體上母乳強化劑的安全性較高,早期應用不會增加并發癥發生風險。
綜上所述,與晚期應用相比,早期應用母乳強化劑能明顯增加VLBWI住院期間的體質量增加速度,安全可靠,但兩者的遠期的生長發育狀況無明顯差異。

