腓骨截骨術聯合關節鏡下膝關節清理術治療膝關節骨關節炎的近期及遠期療效觀察
趙士好,楊少坤,許效坤,肖愛華
滄州市人民醫院,河北滄州061000
骨關節炎(OA)是退行性關節疾病,病變主要侵犯關節軟骨、骨以及滑膜組織,臨床表現為疼痛、關節畸形、功能障礙。本病中老年人群多見,60~75歲人群發病率超過50%,75歲以上人群發病率大約為80%。近年來,OA的發病年齡有年輕化趨勢。全膝關節置換術能有效解決重度膝關節骨關節炎(KOA)的相關問題,但該手術禁忌證較多,并且費用較高。關節鏡下膝關節清理術是針對OA病理改變的一種手術方法,可有效清除關節腔內的增生骨贅。脛骨近端為松質骨,負重面積大,而其內側無骨性阻擋,外側有腓骨支撐。生物力學、解剖學研究證實脛骨平臺存在不均勻沉降現象,不均勻沉降可使脛骨內側負荷加重,導致膝內翻,加速沉降[1,2]。因此,基于不均勻沉降理論發展而來的腓骨近端截骨術在臨床上的應用越來越廣泛[3]。本研究將腓骨截骨術聯合關節鏡下膝關節清理術用于 KOA治療,并觀察其近期及遠期臨床療效,旨在為KOA患者提供更多治療的選擇。
1 資料與方法
1.1 臨床資料 選擇2017年1~12月在滄州市人民醫院擬行手術治療的KOA患者80例為研究對象。納入標準:①中晚期OA;②影像學檢查顯示,內側關節間室狹窄,外側關節間室與髕骨關節面基本正常;③膝關節屈曲活動度>90°,屈曲攣縮畸形、內翻畸形均<10°;④膝關節穩定性較好,無脫位;⑤保守治療無效;⑥可耐受手術。排除標準:①合并影響術后肢體功能鍛煉的疾病;②合并多間室退行性病變;③合并化膿性關節炎或感染;④合并痛風性關節炎、類風濕關節炎;⑤有外傷史,膝關節主要韌帶存在損傷或斷裂;⑥膝關節外翻畸形伴外側間隙狹窄、疼痛。將80例患者按數字表法隨機分為觀察組與對照組,每組40例。觀察組男22例、女18例,年齡(58.3±11.9)歲,病程(3.8±1.1)年,BMI(24.2±3.1)kg/m2,股脛角181.5°±2.8°,Kellgren-Lawrence (K-L)分級:Ⅱ級13例、Ⅲ級15例、Ⅳ級12例;對照組男22例、女18例,年齡(60.5±12.3)歲,病程(4.0±1.2)年,BMI(24.0±3.3)kg/m2,股脛角180.8°±3.1°,K-L分級:Ⅱ級14例、Ⅲ級16例、Ⅳ級10例;兩組性別、年齡、病程、BMI、股脛角等臨床資料均具有可比性。本研究通過醫院醫學倫理委員會批準,患者或家屬均簽署知情同意書。
1.2 手術治療方法 對照組行關節鏡下膝關節清理術治療。具體操作方法:患者行腰硬聯合麻醉,髕骨內下方、外下方各做一5~10 mm橫切口。置入關節鏡后,在鏡下對肥大增生滑膜進行有限清除,修整半月板,清除軟骨碎屑、游離體,清除關節腔內增生骨贅。觀察組行腓骨截骨術聯合關節鏡下膝關節清理術治療。具體操作方法:患者行腰硬聯合麻醉,關節鏡下膝關節清理術操作方法同對照組。從患者腓骨后外側入路,由腓骨長短肌與比目魚肌間隙進入,并鈍性分離腓骨;在骨膜下行剝離并顯露出腓骨,取腓骨小頭下方6~10 cm處截除腓骨段約2 cm;將斷端用骨蠟封堵,防止腓骨斷端愈合;沖洗并逐層縫合,術畢,無菌敷料包扎。
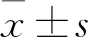
1.3 療效評價方法 ①近期療效:兩組術前及術后4周采用日本骨科學會膝關節功能JOA評分[4]評價近期療效,包括步行疼痛(0~30分)、上下樓梯疼痛(0~25分)、腫脹程度(0~10分)、關節活動度(0~35分),分數越高表明膝關節功能越好。②遠期療效:兩組術前及術后6個月采用膝關節Lysholm評分[5]及美國特種外科醫院膝關節評分(HSS評分)[6]對膝關節功能康復情況進行遠期療效評價。Lysholm評分包括跛行、疼痛、是否需要支撐、交鎖、腫脹、不穩定、爬樓梯、下蹲等項目,滿分100分,分數越高表明膝關節功能越好;HSS評分包括疼痛(0~30分)、功能(0~22分)、活動度(1~18分)、肌力(0~10分)、屈曲畸形(0~10分)、穩定性(0~10分),分數越高表明膝關節功能越好。
2 結果
2.1 兩組術前及術后4周JOA評分比較 兩組術后4周JOA各維度評分及總分均較術前增高,且觀察組高于對照組(P均<0.05)。見表1。
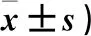
表1 兩組術前及術后4周JOA評分(分,
注:與同組術前比較,*P<0.05;與對照組同時點比較,#P<0.05。
2.2 兩組術前及術后6個月HSS評分比較 兩組術后6個月HSS各維度評分及總分均較術前增高,且觀察組高于對照組(P均<0.05)。見表2。
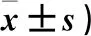
表2 兩組術前及術后6個月HSS評分比較(分,
注:與同組術前比較,*P<0.05;與對照組同時點比較,#P<0.05。
2.3 兩組術前及術后6個月Lysholm評分比較 兩組術后6個月Lysholm評分均較術前增高,且觀察組高于對照組(P均<0.05)。見表3。
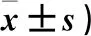
表3 兩組術前及術后6個月Lysholm評分(分,
注:與同組術前比較,*P<0.05;與對照組同時點比較,#P<0.05。
3 討論
OA是以軟骨破壞為典型特征的關節疾病,多因機械性、代謝、炎癥和免疫等因素作用而引起。關節軟骨能將作用力均勻分布,使關節最大限度地承受力學負荷。關節軟骨損傷后力的吸收作用降低,關節骨端磨損加大,關節損傷、退變呈進行性加重。OA病理改變表現為關節軟骨變形破壞,軟骨下骨硬化或囊性變,關節邊緣骨質增生,滑膜增生,關節囊攣縮,韌帶松弛或攣縮,肌肉萎縮無力等。OA的致殘率高達53%,常見的發病關節是膝關節,與負重大、活動多有關。隨著年齡增大,關節軟骨變性,本身就容易發生磨損,OA發生概率增高;行走時膝關節所承受的重量是自身體質量的4倍,爬坡或上下樓梯更要承受7倍的體質量,所以膝關節最為常見。對于保守治療無效的患者,手術是主要治療方法,包括游離體摘除術、關節清理術、關節融合術、截骨矯正術、關節成形術等。關節鏡下清理術是治療KOA的常用方法之一,是在關節鏡下清除或者修復軟組織,進而緩解關節疼痛,改善關節功能[7,8]。薛昌全[9]采用關節鏡下清理術治療KOA,總有效率達86.49%,患者滿意度達到78.37%,并發癥發生率5.4%;這提示關節鏡下清除術治療KOA療效確切,患者滿意度高,并發癥少,能顯著提高患者生活質量。張貴華等[10]采用關節鏡下清除術治療KOA,患者骨關節功能顯著改善,疼痛顯著緩解。在本研究中,對照組采用關節鏡下清除術治療,治療后患者疼痛緩解,功能得到改善,與既往的研究結果一致。但是,關節鏡下清除術難以解決OA畸形等情況,故尚需聯合其他術式以提高療效。
腓骨截骨術是基于不均勻沉降理論的一種手術方法,該理論由張英澤教授提出。該理論認為,由于骨質疏松引發關節失衡,從而導致一系列生物力學和病理生理改變,最終發生KOA,而軟骨磨損只是KOA發展過程中的一個病理改變[11,12]。膝關節內側間隙變窄主要是由于內側平臺負荷增加和軟骨磨損雙重機制所致,而以生物力學改變導致的內側負荷加重是主要原因。膝關節內側間室OA患者的脛骨內側平臺存在明顯高于外側平臺的沉降現象,腓骨支撐導致脛骨平臺發生不均勻沉降是膝關節內側間室發生發展的重要因素[13,14]。站立及行走時,股骨髁相對于脛骨向內側滑移,使膝關節內側負荷進一步加重,形成惡性循環,加速內側平臺沉降[15,16];同時繼發膝關節力線向內側偏移,造成膝關節內翻畸形。熊亮等[17]采用腓骨截骨術治療KOA,與人工單髁關節置換術比較,其手術時間短,術中出血量少,住院時間短,住院費用少,術后6個月OA指數、疼痛評分均顯著下降。郭耀宗[18]觀察了腓骨截骨術治療膝關節OA的近期效果,發現術后2 d膝關節負重位X線片示膝關節內側間隙不同程度增高,術后2個月患者疼痛及膝關節功能評分均顯著改善。對于早中期KOA患者而言,與膝關節置換術治療比較,腓骨截骨術切口小、風險小,術后住院時間短,手術有效率高,且費用更低;腓骨截骨術可有效減少病變關節部位壓力,緩解疼痛,且腓骨截取對人體的行走與負重幾乎不會產生影響,從而延緩或避免關節置換。因此,將腓骨截骨術聯合關節鏡下膝關節清理術治療KOA,不僅解決了關節內贅生物等問題,還從根本上解決了不均勻沉降導致的生物學改變,緩解內側平臺沉降,從而改善癥狀。李炎星等[19]采用關節鏡下膝關節清理聯合腓骨截骨術治療KOA,術后1、3、6個月VAS、HSS評分顯著改善,并且優于單純應用關節鏡下膝關節清理術。本研究結果顯示,觀察組術后4周JOA各維度得分以及總分均高于對照組,術后6個月Lysholm評分與HSS評分也高于對照組,提示腓骨截骨術聯合關節鏡下膝關節清理術治療膝關節OA具有更好的近期及遠期療效。本研究不足之處是觀察時間較短,未能觀察到隨著時間的延長,患者病情是否會進展,發展為關節置換治療的概率等,在今后的研究中我們將延長觀察時間,進一步分析驗證臨床效果。

