半夏瀉心湯治療寒熱錯雜型FD的臨床觀察
劉晨曦
功能性消化不良(FD)是一種胃腸功能障礙性疾病,且無法通過顯微鏡觀察到胃腸組織結(jié)構(gòu)的異常[1]。FD的病因迄今為止尚未完全明朗,多數(shù)學(xué)者認(rèn)為其具有明顯的復(fù)雜性、多樣性、個體性差異特點(diǎn)。目前臨床資料顯示FD尚無特效藥,故專家學(xué)者不斷追尋最佳治療手段。西藥治療本病療效欠佳并且容易反復(fù)發(fā)作,對此部分學(xué)者將研究重點(diǎn)轉(zhuǎn)向中醫(yī)藥方向,且在實(shí)驗(yàn)研究、臨床治療及療效機(jī)理等方面都取得了一定的進(jìn)展。半夏瀉心湯補(bǔ)中氣以復(fù)中焦升降功能,是調(diào)和脾胃陰陽的代表方劑,在FD的臨床治療中可發(fā)揮調(diào)節(jié)胃動力的作用。本研究基以此為方向展開分析,現(xiàn)報道如下。
1 資料與方法
1.1 一般資料篩選我院2017年1月—2019年1月期間前來就診的120位確診為寒熱錯雜型FD的患者作為觀察對象,用亂數(shù)表法均分為西醫(yī)對照組與中醫(yī)治療組各60例,其基本資料分別為:性別(男/女)為[(24/36)、(29/31),χ2=0.84,P>0.05];年齡為[(57.03±9.03)歲、(56.057±8.89)歲,t=0.584,P>0.05];平均病程為[(3.3±1.4)年、(3.6±1.7)年,t=1.055,P>0.05]。2組患者的上述資料比較均無統(tǒng)計學(xué)意義(P>0.05),均衡可比。
1.2 診斷標(biāo)準(zhǔn)①中醫(yī)證候診斷標(biāo)準(zhǔn):符合《中醫(yī)消化診療指南》[2],辯證為胃脘痞滿或灼熱、畏寒肢冷、反酸口苦、胃腸便鳴、舌淡,苔薄黃,脈細(xì)數(shù),即可診斷。②西醫(yī)證候診斷標(biāo)準(zhǔn):參考《功能性腸胃障礙的新診標(biāo)準(zhǔn)》[3],表現(xiàn)為上腹疼痛且有灼燒感、餐后腸胃不適、早飽感。
1.3 納入標(biāo)準(zhǔn)①無FD并發(fā)肝、腎等原發(fā)性疾病及精神類疾病患者;②對本研究藥物無過敏或禁忌癥者。
1.4 方法
1.4.1 治療方法給予西醫(yī)對照組患者潘多立酮治療,具體為:多潘立酮(西安楊森制藥有限公司,國藥準(zhǔn)字號H10960287,10 mg/42片),一次10 mg,3次/d,餐前半小時口服。給予中醫(yī)治療組患者多潘立酮聯(lián)合半夏瀉心湯治療,方由:清半夏12 g,黃芩10 g,黃連5 g,黨參15 g,干姜10 g,炙甘草10 g,大棗4枚組成;1劑/d,以清水煎制分早晚2次溫服,每次150 ml。2組療程均為4周,治療周期內(nèi)囑咐患者不可使用其他藥品并且飲食忌口,杜絕煙酒,保持心情愉悅。
1.4.2 檢測方法2組患者均于治療前、治療4周后經(jīng)實(shí)時超聲法,用實(shí)時超聲儀動態(tài)測定飲水前胃竇長短徑(飲水500 ml,測胃充盈時的長短徑距離,用cm表示);計算每分鐘胃蠕動的次數(shù),用舒張與收縮時胃竇長短徑距離的差追為蠕動幅度;每隔15 min觀察記錄,評估胃半排空時間,直到胃竇長短徑恢復(fù)飲水前狀態(tài),表示胃全排空的時間,然后記錄在表。
1.4.3 中醫(yī)癥狀積分評估標(biāo)準(zhǔn)于治療前與治療4周后,依照《中藥新藥臨床研究指導(dǎo)原則》[4]將主癥胃脘痞滿、嘈雜反酸等癥狀由由輕至重,記為0、2、4、6分,將次癥遇冷加重、口干口苦、肢冷便溏、舌淡,苔薄白,脈弦數(shù)等癥狀由輕至重,記為0、1、2、3分。
1.4.4 療效判斷標(biāo)準(zhǔn)療效判斷標(biāo)準(zhǔn)[5]:將胃脘痞滿、嘈雜反酸癥狀消失為臨床治愈;臨床癥狀大部分減輕或緩解為顯效;胃脘痞滿與嘈雜反酸有所好轉(zhuǎn),臨床癥狀基本恢復(fù)為有效,不符合上述者均為無效。
1.4.5 觀察指標(biāo)評估2組患者的治療效果,記錄其在治療前與治療4周后中醫(yī)癥狀積分、胃動力指標(biāo)(胃蠕動次數(shù)、胃蠕動幅度、胃半/全排空時間)水平差異。
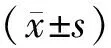
2 結(jié)果
2.1 中醫(yī)治療組與西醫(yī)對照組療效比較治療4周后,中醫(yī)組療效總有效率顯著高于對照組(P<0.05),見表1。

表1 中醫(yī)治療組與西醫(yī)對照組療效比較 (例,%)
注:與西醫(yī)對照組比較,1)P<0.05
2.2 中醫(yī)治療組與西醫(yī)對照組癥候積分比較治療4周后,2組患者各項(xiàng)中醫(yī)癥候積分較治療前明顯下降,且中醫(yī)治療組各項(xiàng)積分均低于同期西醫(yī)對照組(P<0.05),見表2。

表2 中醫(yī)治療組與西醫(yī)對照組中醫(yī)癥狀積分比較 (例,
注:與治療前比較,1)P<0.05;與西醫(yī)對照組比較,2)P<0.05
2.3 中醫(yī)治療組與西醫(yī)對照組胃動力學(xué)治療前后指標(biāo)比較治療4周后,中醫(yī)治療組患者胃動力明顯好于西醫(yī)對照組(P<0.05),見表3。
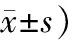
表3 中醫(yī)治療組與西醫(yī)對照組胃動力學(xué)指標(biāo)比較 (例,
注:與治療前比較,1)P<0.05;與西醫(yī)對照組比較,2)P<0.05
3 討論
FD屬于中醫(yī)“痞滿”“胃痛”“郁癥”的范疇。病位在胃并與肝脾也息息相關(guān)。其病機(jī)為脾胃虛弱、肝郁氣滯。以脾胃虛弱為根本,往往也本虛標(biāo)實(shí),虛實(shí)夾雜。FD的發(fā)病機(jī)制尚不明朗,一般認(rèn)為與胃腸運(yùn)動障礙有關(guān)。調(diào)查顯示,F(xiàn)D患者為內(nèi)科患者總數(shù)的2%~3%,占消化系統(tǒng)疾病患者的25%~40%[6],已然影響到大眾的生活質(zhì)量,且已逐漸成為現(xiàn)代社會中的一個重要的醫(yī)療保健問題。因其發(fā)病機(jī)制的不確定性,療效也不甚滿意。
半夏瀉心湯首見于《傷寒雜病論》[7]:“但滿而不痛者,此為痞,柴胡不中與之,宜半夏瀉心湯”,半夏瀉心湯主治寒熱錯雜之痞滿,方共8味,君藥為半夏具有消痞散結(jié)、降逆止嘔之功效。臣藥以干姜解半夏之毒,又善溫中散寒;黃連、黃芩苦寒清熱解毒,除濕熱痞滿。人參、大棗佐前四味藥之苦寒辛涼,具有補(bǔ)脾益氣之功。使藥以甘草之辛溫調(diào)和諸藥。全方寒熱互用平調(diào)陰陽、辛苦合用輔佐升降、補(bǔ)瀉兼施顧其虛實(shí)。根據(jù)實(shí)驗(yàn)結(jié)果可證實(shí),半夏瀉心湯治療寒熱錯雜型FD的療效對比西藥多潘立酮有明顯的優(yōu)勢。
有大量研究數(shù)據(jù)顯示,我國胃腸功能失調(diào)的患者日漸增多[8],促胃動力藥物在這類疾病中充當(dāng)著重要角色。潘多立酮作為其中臨床應(yīng)用較為普遍的一種促胃動力藥,作用于人體后能促進(jìn)胃腸道的蠕動和張力恢復(fù)正常,促進(jìn)胃排空,對改善FD有積極意義。本次研究中,予以該藥物治療的對照組患者胃動力學(xué)相關(guān)指標(biāo)改善效果不及中西醫(yī)結(jié)合療法的中醫(yī)治療組突出。半夏瀉心湯在治療寒熱錯雜型FD時能良好的改善患者胃腸動力的情況,中醫(yī)認(rèn)為胃腸動力障礙與中醫(yī)的“痞證”有關(guān),認(rèn)為其是因?yàn)槲甘Ш徒担竽c傳導(dǎo)失司而導(dǎo)致氣機(jī)阻滯,從而引發(fā)腸胃灼熱與痞滿等癥狀。胃排空運(yùn)動是胃腸平滑肌在神經(jīng)、液體因素調(diào)節(jié)下協(xié)調(diào)的運(yùn)動結(jié)果,徐良[9]于患者手術(shù)后使用四君子湯預(yù)后,發(fā)現(xiàn)其可激發(fā)血管活性腸肽(VIP)的活性,促進(jìn)術(shù)后消化系統(tǒng)的恢復(fù),因此可以認(rèn)為,半夏瀉心湯在促進(jìn)胃腸動力可能是降低了VIP的分泌因此才發(fā)揮了其效果。研究半夏瀉心湯對胃腸動力學(xué)的影響還需深入,隨著這項(xiàng)研究的深入,也有利于為胃腸動力中藥走向世界開創(chuàng)一個窗口。
綜上所述,半夏瀉心湯治療寒熱錯雜型FD可明顯改善患者癥狀,對胃腸動力的調(diào)節(jié)效果可靠。

