血清MCP-1、SAA與老年2型糖尿病患者認知功能的相關性研究
(鹽城市第一人民醫院 內分泌科,江蘇 鹽城 224000)
WHO 調查數據表明,隨著人們生活結構的改變及不合理能量的攝入,目前全球糖尿病(diabetes mellitus,DM)發病例數約為2.4 ~3.0 億,且患病率約以每年10%的速度遞增[1]。而我國作為全世界DM 發病率最高的國家之一,2型糖尿病(type 2 diabetes,T2DM)的比例約為94%,另還有1.4 億即將歸為DM 人群[2-3]。近年來,T2DM 可引起認知功能障礙已逐漸成為研究熱點,越來越多的研究表示炎癥反應與老年T2DM 患者發生認知功能障礙存在密切關系,但具體發病機制尚未清晰[4-5]。本研究檢測了T2DM 患者的認知功能評分及血清單核細胞趨化蛋白-1(monocyte chemotactic protein-1,MCP-1)、淀粉樣蛋白A(serum amyloid A,SAA)水平,旨在探討血清MCP-1、SAA水平與其認知功能的相關性,現報道 如下。
1 資料與方法
1.1 一般資料
選取2016年6月—2018年8月鹽城市第一人民醫院收治的78例老年T2DM 患者作為研究組。另選取同期本院健康體檢者70例作為對照組。納入標準:①患者符合1999年WHO 制定的T2DM 診斷標準[6];②年齡>60歲,且入組前已使用胰島素治療≥1年;③患者能正常的溝通、閱讀及聽寫。排除標準:①意識/精神障礙;②合并自身免疫性疾病、血液疾病及心肝肺等主要臟器的嚴重疾病;③合并1型糖尿病、嚴重感染及甲狀腺功能亢進或減退癥;④不能配合本研究;⑤有酗酒和濫用精神類藥物史;⑥合并貧血、凝血功能異常和其他嚴重血液系統疾病。本研究經本院倫理委員會審核通過。兩組的一般資料比較,差異無統計學意義(P>0.05),具有可比性(見表1)。
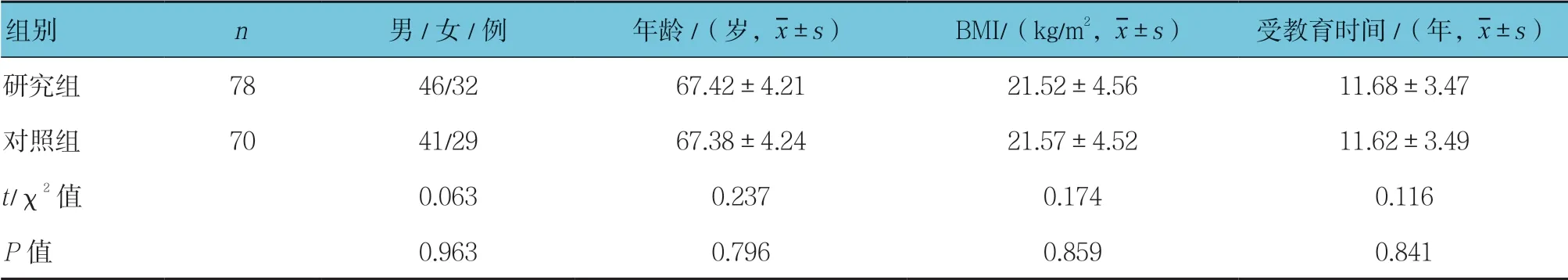
表1 兩組一般資料比較
1.2 方法
1.2.1 資料收集 收集研究對象年齡、性別、BMI及受教育年限等人口學資料,并收集臨床生化指標及認知功能的檢測結果。
1.2.2 生化指標檢查 研究對象均于次日凌晨空腹在本院檢驗科采集靜脈血5 ml,置于檸檬酸鹽和EDTA的抗凝管中,在常溫下靜置30 min后,以3 000 r/min離心10 min,取上清液,置于-80℃冰箱冷凍保存待測。采用高效相色譜法檢測糖化血紅蛋白(HbA1c)水平,采用葡萄糖氧化酶法檢測空腹血糖(FBG)水平,采用高效液相色譜-串聯質譜法檢測同型半胱氨酸(Hcy)水平;采用氧化酶法檢測低密度脂蛋白膽固醇(LDL-C)、高密度脂蛋白膽固醇(HDL-C)、總膽固醇(TC)、甘油三酯(TG),采用酶聯免疫吸附試驗雙抗體夾心法檢測血清MCP-1、SAA水平。
1.2.3 認知功能評估 采用簡明精神狀態量表(minimental state exam,MMSE)評估患者認知功能,所有測試項目由經過系統培訓的專業護理人員完成[7]。該量表主要包括5個項目,共分為30個題目,其中回答錯誤或不知道計0分,回答正確計1分,將5個方面測驗評分相加即為量表總分,總分為0 ~30分。以該量表總分26分作為所選受試者認知功能障礙的界定值,文盲計24分,年齡>80歲計25分。輕度認知障礙:21 ~26分,中度認知障礙:10 ~20分,重度認知障礙:<10分,認知功能正常:27 ~30分。
1.3 統計學方法
數據分析采用SPSS 23.0統計軟件。計量資料以均數±標準差(±s)表示,比較用t檢驗或單因素方差分析;計數資料以構成比或率(%)表示,比較用χ2檢驗;相關分析用Spearman 法,P<0.05 為差異有統計學意義。
2 結果
2.1 兩組生化指標比較
兩組FBG、HbA1c 比較,經t檢驗,差異有統計學意義(P<0.05),研究組高于對照組。兩組Hcy、TC、TG、LDL-C、HDL-C 比較,經t檢驗,差異無統計學意義(P>0.05)。見表2。
表2 兩組生化指標比較(±s)
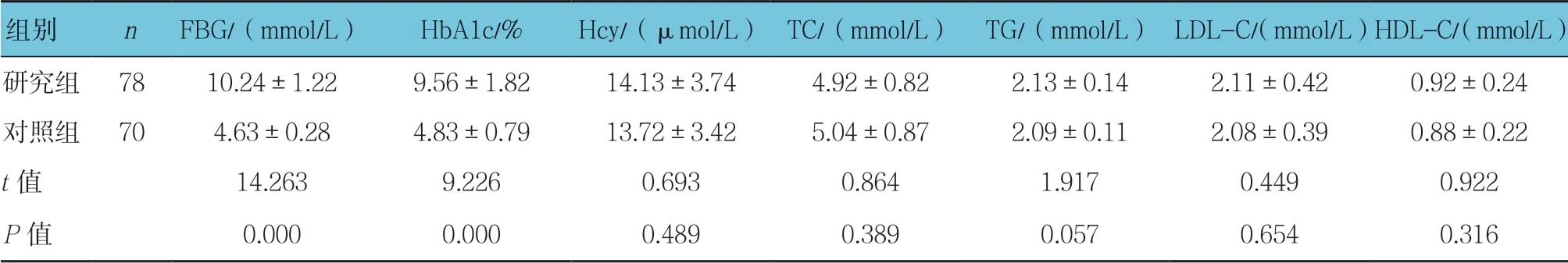
表2 兩組生化指標比較(±s)
組別 n FBG/(mmol/L)HbA1c/% Hcy/(μmol/L)TC/(mmol/L)TG/(mmol/L)LDL-C/(mmol/L)HDL-C/(mmol/L)研究組 78 10.24±1.22 9.56±1.82 14.13±3.74 4.92±0.82 2.13±0.14 2.11±0.42 0.92±0.24對照組 70 4.63±0.28 4.83±0.79 13.72±3.42 5.04±0.87 2.09±0.11 2.08±0.39 0.88±0.22 t 值 14.263 9.226 0.693 0.864 1.917 0.449 0.922 P 值 0.000 0.000 0.489 0.389 0.057 0.654 0.316
2.2 兩組MMSE 評分及血清MCP-1、SAA水平比較
兩組MMSE 評分及血清MCP-1、SAA水平比較,經t檢驗,差異有統計學意義(P<0.05)。研究組MMSE的各維度評分均低于對照組,血清MCP-1、SAA水平均高于對照組。見表3。
2.3 不同認知障礙患者血清MCP-1、SAA水平比較
研究組MMSE 平均得分(18.16±2.84)分,21例 患者合并有認知障礙,發生率為26.92%,其中12例為輕度認知障礙,7例為中度認知障礙,2例為重度認知障礙,將其分別作為輕度、中度和重度認知障礙組,同時將未合并認知障礙的患者作為未合并組。各組血清MCP-1、SAA水平比較,經單因素方差分析,差異有統計學意義(P<0.05),隨著認知障礙程度的加深,血清MCP-1、SAA水平升高(P<0.05)。見表4。
表3 兩組MMSE 評分及血清MCP-1、SAA水平比較(±s)
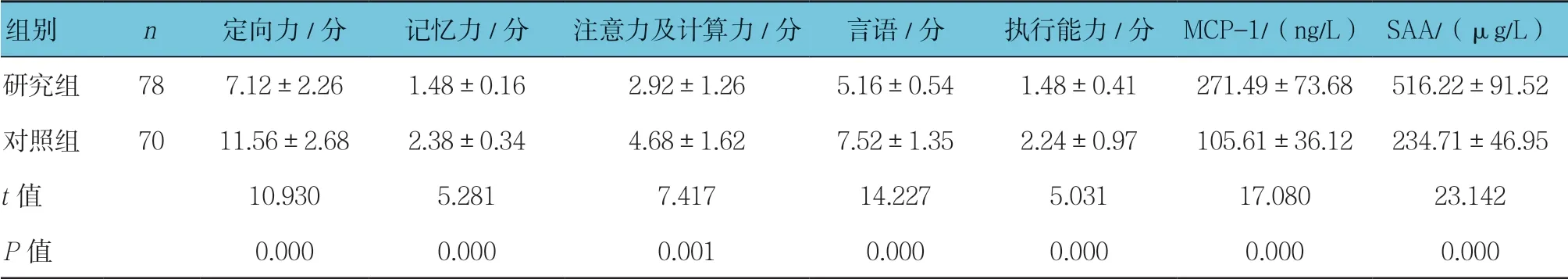
表3 兩組MMSE 評分及血清MCP-1、SAA水平比較(±s)
組別 n 定向力/分 記憶力/分 注意力及計算力/分 言語/分 執行能力/分 MCP-1/(ng/L)SAA/(μg/L)研究組 78 7.12±2.26 1.48±0.16 2.92±1.26 5.16±0.54 1.48±0.41 271.49±73.68 516.22±91.52對照組 70 11.56±2.68 2.38±0.34 4.68±1.62 7.52±1.35 2.24±0.97 105.61±36.12 234.71±46.95 t 值 10.930 5.281 7.417 14.227 5.031 17.080 23.142 P 值 0.000 0.000 0.001 0.000 0.000 0.000 0.000
表4 不同認知障礙患者血清MCP-1、SAA水平比較(±s)
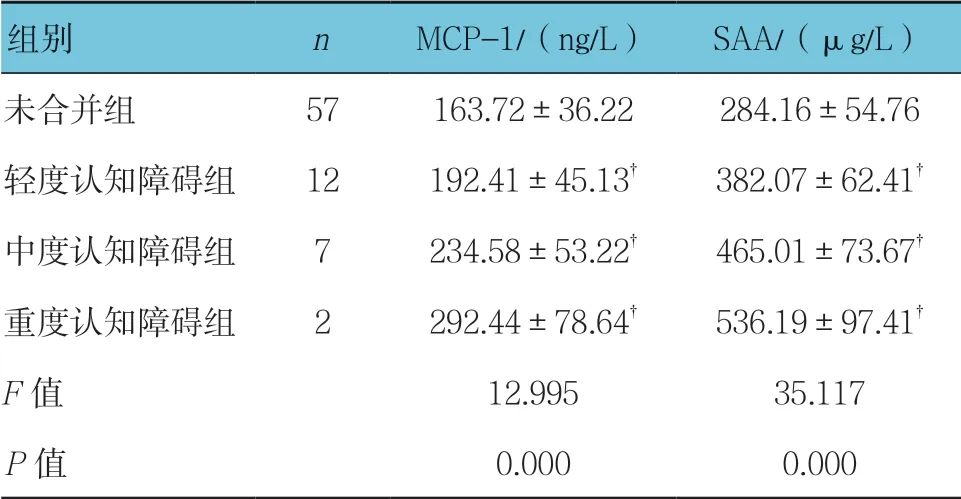
表4 不同認知障礙患者血清MCP-1、SAA水平比較(±s)
注:?與未合并組比較,P <0.05。
組別 n MCP-1/(ng/L)SAA/(μg/L)未合并組 57 163.72±36.22 284.16±54.76輕度認知障礙組 12 192.41±45.13? 382.07±62.41?中度認知障礙組 7 234.58±53.22? 465.01±73.67?重度認知障礙組 2 292.44±78.64? 536.19±97.41?F 值 12.995 35.117 P 值 0.000 0.000
2.4 血清MCP-1、SAA水平與認知功能的相 關性
研究組血清MCP-1、SAA水平與MMSE 總分呈負相關(rs=-0.721和-0.605,P=0.016和0.037),血清MCP-1、SAA水平會隨著MMSE 總分的升高而逐漸降低。
3 討論
近年來DM 已成為國內常見的慢性非傳染性疾病之一,其中T2DM 比例最高,達90%以上[8]。T2DM是一種慢性的代謝性疾病,由于T2DM 患者長期的高血糖狀態及其引起的一系列病理學改變,不僅可以間接引起認知功能的損傷,而且可以直接引起中樞神經系統的功能紊亂[9]。有研究表明,老年T2DM 由于自身代謝能力差、免疫功能低下等原因,其發生認知功能障礙的風險是健康人群的2 ~3 倍,其可能作為一種獨立危險因素影響患者的認知功能[10]。但目前關于T2DM 認知功能障礙形成機制仍處于探索階段,有學者表示,T2DM 認知障礙不僅僅與血管危險因素有關,炎癥因子也可能通過某種途徑作用于T2DM 認知 障礙[11-12]。
血清MCP-1是第一個被發現的人CC 類趨化因子,主要由單核細胞、巨噬細胞、內皮細胞等產生,可以趨化、激活單核及巨噬細胞活性,并誘導其表達細胞黏附分子,在正常中樞神經系統作用和發展中發揮重要作用,是神經系統老化性病變的影響因素[13]。血清SAA是一種由脂肪細胞分泌的促炎癥脂肪細胞因子,是急性炎癥狀態的敏感指標。血清SAA主要來源于肝臟細胞,可在感染、外傷炎癥刺激下由肝臟大量釋放入血,其表達水平高達正常值的1 000 倍[14]。目前高表達的血清MCP-1、SAA與系統性硬化病、卒中、癲癇及阿爾茨海默病等疾病的關聯已有報道,但關于兩者與T2DM 認知功能障礙的關系卻鮮有報道。
本研究顯示,研究組患者MMSE的各維度評分均明顯低于對照組,且血清MCP-1、SAA水平均明顯高于對照組,說明T2DM 患者普遍存在認知障礙,且炎癥反應可能參與其發生、發展過程。本研究還發現,與未合并組比較,輕度、中度和重度認知障礙組的血清MCP-1、SAA水平明顯升高,隨著認知障礙程度的加深,血清MCP-1、SAA水平明顯升高,且經Spearman 相關分析發現,研究組患者的血清MCP-1、SAA水平與MMSE 總分呈負相關。
本研究結果可以看出血清MCP-1、SAA水平的高表達提示老年T2DM 患者合并認知功能障礙,兩者水平的高低可以作為反映老年T2DM 患者認知障礙嚴重程度的有效指標。分析其中可能的機制為:①MCP-1在CC 亞家族中具有最強的單核細胞趨化活性,也是巨噬細胞炎癥性疾病發病的重要驅動因子,其可以通過P38-絲裂原活化蛋白激酶信號轉導通路啟動小膠質細胞和巨噬細胞,從而釋放神經毒性物質滲入神經元細胞中參與腦損傷,進而導致認知功能損害[15]。②SAA是一種急性時相反應蛋白,在全身炎癥情況下,SAA在大腦異常聚集引起大腦慢性炎癥,經c-Jun 氨基末端激酶通過誘導小膠質細胞形態改變,直接刺激膠質細胞引起大腦的慢性炎癥,從而導致認知功能損害。此外,SAA 可以上調MCP-1 等炎癥因子的表達,共同發揮生物學效應,加重腦損傷。
綜上所述,老年T2DM 患者存在嚴重認知缺陷,血清MCP-1、SAA是老年T2DM 患者發生認知障礙的危險因素,與認知功能呈負相關,可作為評價T2DM 患者認知功能的非侵入性指標。

