加速康復外科理念在前列腺癌患者圍手術期的應用研究
李麗 王婷 孫志平 朱冰 付麗
(天津醫科大學第二醫院,天津 300211)
前列腺癌是泌尿外科常見的惡性腫瘤,根據病理學診斷分為腺癌、鱗狀細胞癌、導管腺癌等,其中前列腺腺癌占該腫瘤的95%以上,臨床發病率高[1]。年齡55歲以后該疾病的發病率逐年升高,高發年齡為70~80歲,目前,我國前列腺癌的檢出率越來越高。前列腺根治術是治療該疾病的主要手術方式,但有研究[2]表明:根治性前列腺切除患者術后身體恢復慢、住院費用高。加速康復外科理念(Enhance recovery after surgery,ERAS)采用循證醫學的理念對患者實施的一整套優化措施,主要從營養支持、麻醉學、外科手術及護理等多方面進行管理,旨在降低患者生理以及心理上的應激反應,促進其早日康復。本研究將ERSA應用于腹腔鏡根治性前列腺切除術患者圍手術期中,取得滿意效果。現報告如下。
1 資料與方法
1.1一般資料 選取2018年1-7月我院泌尿外科收治的128例前列腺癌患者,采用前后對照的方法將2018年1月1日-3月15日收治的60例前列腺癌患者設為對照組,2018年4月8日-7月31日收治的68例前列腺癌患者為觀察組,兩組患者均行腹腔鏡根治性前列腺切除術,手術均由同一組手術成員完成。其中對照組患者年齡55~75歲,平均年齡(62.8±6.4)歲,觀察組患者年齡57~76歲,平均年齡(63.7±5.9)歲。兩組患者一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2方法
1.2.1對照組 (1)入院宣教:向患者講解前列腺疾病的相關知識,在術前予以常規心理輔導,與患者在病房內溝通交流,使患者盡可能以平和的心態面對手術。(2)完善術前各項檢查,術前3 d口服抗生素,術前進行清潔灌腸(洗腸3次);對手術區域進行備皮;根據手術安排時間,告知患者術前12 h禁食,6 h禁飲。(3)術中護理:保持手術間室溫在22~24 ℃,濕度控制在50%~60%,輸液總量根據患者術中的具體情況,由主診醫生掌握[3]。(4)術后護理:根據患者體液流失量來調整補液量以維持水電解質平衡;排氣前禁飲禁食,待患者排氣后開始進食少量溫水,由流質飲食逐漸過渡到半流質食物,并逐步向正常飲食過渡[6];術后評估患者的疼痛程度,鼓勵和安慰患者的同時遵醫囑給與相應的止痛藥物,緩解其疼痛;責任護士術后12~24 h協助患者進行床上翻身活動,術后24 h指導并鼓勵患者床旁活動;出院前,責任護士做好出院宣教。
1.2.2觀察組 (1)心理護理:心理護理是ERAS中重要組成部分之一,據相關調查[4]結果顯示,患者常因對手術的過度擔憂,導致其易伴有嚴重的抑郁、焦慮等不良情緒,約有80.7%手術患者產生焦慮情緒,68%的手術患者產生抑郁情緒。因此,為增強患者的信心,責任護士主動關心患者,對患者進行有效的心理疏導和積極的心理暗示,采用多元化的方式如圖片、視頻、PPT,向患者耐心講解前列腺癌圍手術期相關知識及ERAS理念在該手術優化流程的詳解,從而增強患者對該手術知識的了解,緩解患者的緊張焦慮情緒。(2)術前準備:控制基礎疾病,評估患者心肺功能,調整患者血壓及血糖,對營養狀態欠佳的患者予以營養支持,術前晚8∶00及術日晨6∶00使用甘油灌腸劑灌腸(洗腸2次)。告知患者正常進食至術前6 h,術前2 h飲用300 mL碳水化合物或溫水,鼓勵患者積極地面對手術。(3)術中護理:患者術中保溫是ERAS理念的一項重要內容,因此,手術室護士在術中對患者進行體溫監測,預先將腹腔沖洗液加熱至 40 ℃,并給予升溫毯等保溫措施,使患者體溫維持在36 ℃左右。密切觀察患者的微循環狀態,記錄各個管道液體的出入量,經主診醫生同意后,將術中輸液量控制在2 000 mL。(4)術后護理:采用加速康復理念進行護理干預。具體措施包括:術后避免大量靜脈補液,輸液量控制在25~40 mL/(kg·d),維持尿量在0.5 mL/(kg·d)[5]。術后如無嚴重腹脹或惡心嘔吐,可在麻醉清醒后2 h進食少量溫水,術后6~8 h觀察患者無惡心嘔吐等不適時,無需等待排氣即可指導患者進食30~50 mL的米湯或藕粉,術后24 h飲食循序漸進地由流質、半流質過渡到普食,少量多餐[6],患者進食后逐漸減少補液量。術后有效止痛能降低身體的負性應激以及呼吸、循環系統并發癥發生率,而且充分鎮痛可以促進患者盡早下床活動,因此在術后3 d評估患者疼痛程度,并給予患者預防性使用非甾體類鎮痛藥物,當患者疼痛劇烈時,遵醫囑再次給予阿片類藥物鎮痛,盡量減輕患者的疼痛感受,促進患者快速康復。由于ERAS理念認為長期臥床會降低患者的肌肉強度以及增加形成血栓的概率,因此,術后當天責任護士對患者進行雙下肢按摩并協助翻身,指導患者進行抬臀、屈膝運動[7],術后6 h,協助患者改變體位為半臥位,術后第1天指導患者下床活動2~3次,活動前告知患者漸進下床的方法:床頭抬高30°~45°,觀察10 min;協助患者雙下肢放在床沿,雙手扶床欄,坐位觀察10 min;1名家屬協助固定各種引流管,患者雙手扶床欄,在護士或家屬攙扶下床旁站立3~5 min;患者在家屬攙扶下床旁活動5~10 min。在鍛煉過程中護士需要密切注意觀察患者切口情況及引流液的色、質、量的變化,活動時間以患者不感覺到疲乏較為適宜。責任護士對出院后的注意事項進行詳細告知,登記好患者個人信息及聯系方式,便于后期回訪,幫助患者康復。
1.3觀察指標 (1)記錄兩組患者術后的排氣時間、首次下床時間、引流管拔除時間、住院天數和住院費用,并進行綜合比較。(2)對術后兩組患者進行疼痛程度評分、并進行術后舒適度以及滿意度的調查,統計數據并對結果進行比較。
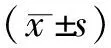
2 結果
兩組患者術后各項觀察指標比較 見表1和表2。

表1 兩組患者術后排氣、引流管拔除、下床活動、住院時間及住院費用比較
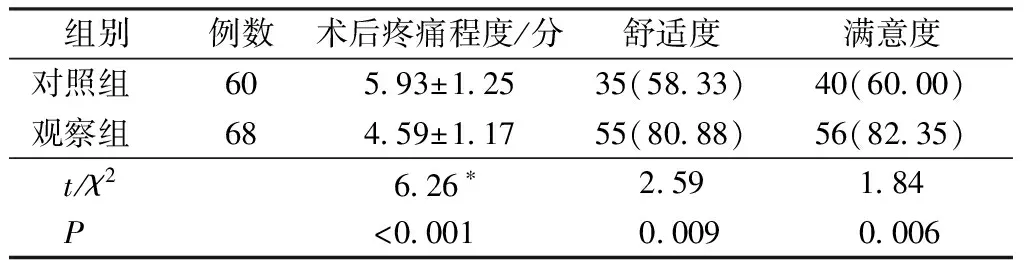
表2 兩組患者術后疼痛程度、舒適度和滿意度比較 例(%)
注:*為t值。
3 討論
ERAS主要采用循證醫學的理念對患者實施的一整套優化措施,主要從營養支持、麻醉學、外科手術及護理等多方面進行管理,旨在降低患者生理以及心理上的應激反應,促進其早日康復[8]。在本研究中,觀察組在ERAS指導下制定的標準化流程,明顯縮短患者的排氣時間、住院時間、首次下床時間和引流管拔除時間,改善術后的生活質量,還可以減少治療費用,減輕患者及家屬的生活壓力,緩解術后的疼痛程度,提高舒適度和滿意度,促進其早日康復。
3.1ERAS理念提倡無腸道準備 由于該手術的特殊性,尚不能完全取消洗腸,因此該研究采用減少一次洗腸的方式,即由傳統的洗腸3次減少至2次,從而減輕對患者腸道的機械刺激。ERAS理念認為,術前2 h進水或碳水化合物有利于患者的康復;縮短禁飲時間可以增加患者的舒適度,減少口干、低血糖等不良反應[9]。傳統護理觀念認為,患者術后需等待排氣后可以進食,進食之前需要大量補液,但是最新研究[10-11]發現,術后不同患者胃腸功能恢復的時間存在差異,一般12~24 h小腸消化吸收功能可恢復,因此ERAS理念提出無需大量補液,清醒后可適量進食溫水,無不適可逐步過渡至正常飲食,該過程可增加胃腸道血流量以及促進胃腸蠕動,進而加速胃腸功能的恢復。
3.2盡量少放置或盡早拔除各種導管 這是ERAS重要的理念,它依賴于微創及手術醫生精湛的操作技術。盆腔引流管和尿管的使用不僅增加了并發癥發生的風險,還影響患者術后的活動。在我們的研究中,主診醫生在觀察組患者術中減少了引流管的放置,將盆腔引流管由兩個減少為一個,并在術后引流液減少后,盡早拔除盆腔引流管。由于該手術后尿道吻合口的愈合需要一段時間,若提前拔除尿管可能會出現漏尿等并發癥的發生,因此,尿管拔除時間平均在3周。患者在引流管拔除后可以留置尿管出院,待3周后,在門診行尿道造影檢查,吻合口愈合良好,再由主管醫生拔除尿管。該研究中,盡早拔除引流管,增加了患者舒適度,有利于患者下床活動,減少了切口感染等并發癥的發生,縮短了患者住院時間,減輕了住院費用。
3.3早期下床活動 患者術后長期臥床,會降低肌肉強度,損害組織氧化能力和肺功能,從而增加肺部并發癥的發生風險,另外長期臥床也會加重靜脈淤血,促進靜脈血栓的形成。該研究中,責任護士耐心向患者講解早期下床活動的重要性、必要性和方法,并鼓勵患者早期活動,促進全身血液循環和腸蠕動,同時還可以增加肺活量,減少了肺部并發癥、腸梗阻和靜脈血栓的發生,從而促進患者快速康復[10]。
3.4充分鎮痛 疼痛容易導致患者在術后出現應激反應,有效的鎮痛是 ERAS成功實施必要條件。 本研究采用多模式的有效鎮痛,使患者的疼痛評分顯著降低,充分鎮痛也有利于患者術后早期下床活動,提高患者的舒適度和滿意度。
綜上所述,ERAS有利于提高患者術后的生活質量,縮短其住院時間,減少患者的經濟負擔,促進其早日康復,值得在臨床上推廣和應用。

