CT模擬機及CBCT在頭頸部腫瘤圖像引導放射治療中的首次擺位誤差
藍林臻
福建醫科大學附屬第一醫院放療科 (福建福州 350005)
隨著放射治療技術的不斷發展,圖像引導放射治療(image guide radiation therapy,IGRT) 已經成為頭頸部腫瘤放射治療的主流技術。千伏級錐形束CT(kilo voltage cone-beam computer tomography,kV-CBCT)作為 IGRT 的主要成像設備,能夠有效糾正頭頸部腫瘤患者放射治療擺位誤差,同時提高靶區及危及器官的物理劑量精度,實現精確放射治療[1-2]。但是患者接受IGRT時的擺位誤差仍無法完全避免,臨床工作中需要通過改善擺位的精確度,以保證調強放射治療的質量[3]。頭頸部腫瘤患者的放射治療是一個長期過程,需要進行多次重復的擺位治療,并且與首次擺位的參數基本一致,因此,首次擺位成為精確放射治療的關鍵。但目前直線加速器的放射治療任務繁重,若全部使用CBCT對患者進行位置驗證,會耽誤直線加速器的治療任務,而將位置驗證放在CT模擬機上進行,有利于提高現有放射治療設備的使用率和整個放射治療的工作效率。本研究對比分析頭頸部腫瘤患者在圖像引導下機載的kV-CBCT和CT模擬機所獲得的首次擺位誤差,現報道如下。
1 資料與方法
1.1 一般資料
選擇2019年4—8月在福建醫科大學附屬第一醫院放射治療科用頭頸肩定位膜固定體位并進行首次放射治療的頭頸部腫瘤患者106例,其中膠質瘤36例,鼻咽癌32例,腦轉移癌5例,鼻腔癌4例,腮腺癌3例,口腔癌12例,喉癌7例,下咽癌7例;男77例,女29例;年齡12~90歲,中位年齡54歲。
1.2 方法
1.2.1 放射治療首次擺位前期工作
(1)制作頭頸肩定位膜并固定體位:讓患者平躺于一體化底座上并以透明頭枕固定頭部位置,將頭頸肩定位膜放于Klarity恒溫烤箱中,用65~75 ℃的溫度加熱10 min以使頭頸肩定位膜軟化至透明,扣于患者表面并與一體化底座鎖緊,在常溫狀態下冷卻放置20 min[4]使其成型。(2)標記定位參考點(Ref):利用激光定位系統(Gammex)在CT模擬機的0°、90°、270°的角度上投射出用作標記的參考點位置,并用直徑1 mm球形鉛點在頭頸肩定位膜上進行標記。(3)用 SIEMENS SOMATOM Definition AS 的 CT模擬機進行掃描并獲取計劃CT圖像,掃描層厚為3 mm;將獲取的圖像傳送至Raystation放射治療計劃系統(radiation therapy planning system ,TPS)(V4.7.5)中,進行勾畫靶區及放射治療計劃方案的設計。(4)將由主管物理師和主任醫師均確認完成的放射治療計劃全部信息,包括計劃CT圖像、Ref點、照射野中心點(即計劃中心點,ISO)及數字重建的射線影像(digitally reconstructed radiograph,DRR)等以DICOM文件形式分別傳送至CT模擬機的Panther TPS與Varian ARIA 系統。
1.2.2 放射治療首次擺位的圖像獲取及分析
CT模擬機組:(1)由2名CT技師協助患者擺放放射治療體位,并扣下已經成型的頭頸肩定位膜;(2)先將患者移至Ref點,根據Raystation TPS提供的Ref點到ISO點位置關系信息,通過對CT模擬機床值的左右(LR)、頭腳(SI)和前后(AP)3個方向的移動,將患者移至ISO點,并重新用直徑1 mm球形鉛點在頭頸肩定位膜上進行標記;(3)用CT模擬機進行掃描并獲取首次擺位的CT圖像,CT 掃描的范圍、 層厚、 層距與放射治療計劃CT一致,在鉛點的層面上,根據鉛點位置在首次擺位的CT圖像加上十字坐標系;(4)打開由美國 Prowess Inc.公司開發的 Panther TPS5.20的軟件,調取該首次擺位患者的全部計劃信息,并對計劃CT圖像的ISO點加上十字坐標系;(5)以計劃CT圖像為基準圖像,根據圖像的骨性標志和解剖結構進行手動圖像配準,此操作由有經驗的副主任醫師完成,從而獲取X、Y、Z軸的擺位偏差數值,X 軸代表患者 LR方向(左右,右側為正),Y 軸代表 SI 方向(頭腳,頭側為正),Z 軸代表AP 方向(腹背,腹側為正);(6)若誤差≤2 mm 則不進行床值校正,若誤差>2 mm則需要調整CT模擬機的床值進行擺位誤差校正,并記錄數據,將此組數據命名為CT模擬機組。
CBCT圖像獲取方法為Varian Trilogy直線加速器的機載影像系統(on board imager,OBI)實時采集患者錐形束CT圖像。步驟為:(1)與上述放射治療首次CT模擬機的圖像獲取一致;(2)先將患者移至Ref點,根據Raystation TPS提供的三維坐標進行擺位,將患者移至ISO點;(3)用CBCT進行掃描并獲取首次擺位的CBCT圖像;(4)OBI系統將獲取的CBCT圖像與計劃CT三維重建影像的容積圖像進行比對;(5)以計劃CT圖像為基準圖像,根據圖像的灰度值進行圖像的自動配準,必要時結合醫師手動調整,從而顯示出此時患者實際的治療中心位置與計劃的治療中心位置在LR、SI和AP方向的偏差數值,再由有經驗的副主任醫師確認配準結果;(6)若誤差≤2 mm則實施患者的首次放射治療,若誤差>2 mm則需要通過在線調整治療床進行擺位誤差校正,并為患者實施放射治療,記錄數據,將此組數據命名為CBCT組。
1.3 統計學處理
采用SPSS 20.0統計軟件進行數據分析,計量資料以x-±s表示,采用t檢驗,P<0.05 為差異有統計學意義。
2 結果
106例頭頸肩定位膜患者分別得到3組LR、SI和AP方向上的偏差數值,即共獲得318組首次擺位誤差數據。CBCT組與CT模擬機組在LR、SI 和AP 3個方向上的首次擺位誤差比較,差異均無統計學意義(P>0.05),見表1。
表1 106例頭頸肩定位膜患者在CBCT組與CT模擬機組LR、SI和AP方向的首次擺位誤差比較(mm,±s)
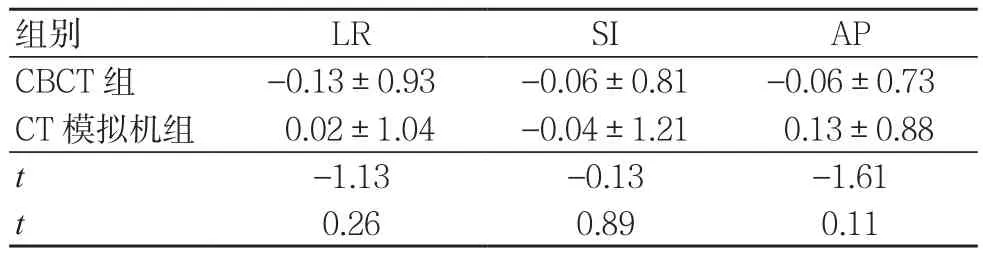
表1 106例頭頸肩定位膜患者在CBCT組與CT模擬機組LR、SI和AP方向的首次擺位誤差比較(mm,±s)
組別 LR SI AP CBCT 組 -0.13±0.93 -0.06±0.81 -0.06±0.73 CT模擬機組 0.02±1.04 -0.04±1.21 0.13±0.88 t-1.13 -0.13 -1.61 t 0.26 0.89 0.11
3 討論
患者實際放射治療時體位位置與計劃設計時體位位置之間的差異即放射治療擺位誤差,而且擺位誤差伴隨著患者的整個放射治療療程。擺位誤差包括系統誤差和隨機誤差,盡可能地降低隨機誤差成為精確放射治療的關鍵,而首次擺位誤差更是重中之重。隨著近年來IGRT 技術在頭頸部腫瘤放射治療中的普遍應用,尤其是CBCT技術的應用,放射治療擺位精度已邁上新的臺階。但是,研究發現,熱塑型頭頸肩網膜隨時間變化存在收縮現象[5],眭建鋒等[6]研究發現CBCT和計劃CT圖像的配準范圍對圖像配準精度也有一定的影響,CBCT的配準范圍與CT的配準范圍越接近,配準精度越高。而且CBCT是直線加速器機載的,所以CBCT的圖像引導必須在直線加速器上完成,這樣導致直線加速器的使用效率低下,同時患者的首次擺位與擺位完成后的首次放射治療耗時較長,將會增加患者放射治療中的不自主移動發生率,從而使靶區的劑量分布發生偏差,甚至可能導致放射治療的失敗。另外,由于CBCT圖像的強度與傳統CT圖像強度(CT值)不一致,而且CBCT圖像信息不完整,不理想的CBCT圖像質量會導致圖像配準精度下降,甚至導致配準過程無法完成[7]。所以,本研究對比分析頭頸部腫瘤患者在圖像引導下機載的kV-CBCT和CT模擬機所獲得的首次擺位誤差,為利用CT模擬機代替CBCT進行頭頸部腫瘤患者的首次擺位提供依據。
本研究結果顯示,CBCT組與CT模擬機組在LR、SI和AP 3個方向上的首次擺位誤差比較,差異均無統計學意義(P>0.05)。這說明頭頸部腫瘤患者的首次擺位誤差無論用CBCT還是CT模擬機都是一致的,所以,頭頸部腫瘤患者的首次擺位可以用CT模擬機取代CBCT,以縮短首次放射治療時間,而直線加速器只需承擔每周1次的擺位驗證工作。值得注意的是,上述研究只考慮首次擺位誤差在LR、SI 和AP 3個方向上的差異,并未考慮旋轉角度的誤差。黃家文等[8]研究認為:在鼻咽癌患者的放射治療擺位中旋轉角度的大小會嚴重影響線性擺位誤差的大小。在頭頸部腫瘤放射治療擺位過程中應注意不同方向的相互影響關系,所以,若頭頸部腫瘤患者有旋轉角度的誤差,應重新擺位進行旋轉角度誤差校正,然后掃描,驗證平移誤差。
綜上所述,可以利用CT模擬機代替CBCT進行頭頸部腫瘤患者的首次擺位,并且CT模擬機具有不同組織對比度高、成像速度快、重建的CT圖像分辨力高等優點,可更好地確保頭頸部腫瘤患者的精確放射治療。

