糖尿病酮癥酸中毒合并急性胰腺炎的臨床分析
袁曉艷 黃穎秋
(中國醫科大學第五臨床學院,遼寧省健康產業集團本鋼總醫院,遼寧 本溪 117000)
糖尿病酮癥酸中毒(DKA)是糖尿病患者最常見的急性并發癥,具有起病急,變化快,病情危重的特點。急性胰腺炎(AP)是臨床常見的急腹癥之一[1]。DKA和AP在臨床表現上有相互重疊之處,易漏診或誤診。現收集我院2012年8月至2018年10月診治的DKA合并AP病例,分析其相關臨床特點,以期為臨床提供一些參考。
1 資料與方法
1.1 一般資料:收集2012年8月至2018年10月在遼寧省健康產業集團本鋼總醫院(中國醫科大學第五臨床醫院)消化內科、內分泌科及普外科收治的225例DKA患者,其中男121例,女104例,年齡20~80歲,中位年齡(38.2±10.8)歲。根據診斷將患者分為:DKA合并AP(觀察組)和DKA未合并AP(對照組)。觀察組35例,對照組190例,兩組患者資料無明顯差異,具有可比性(P>0.05)。
1.2 治療方法:對照組患者予常規內科治療:補液、持續靜滴小劑量胰島素、糾正酸堿失衡及離子紊亂、監測血糖。觀察組患者予綜合治療:在對照組治療基礎上,予禁食水、持續胃腸減壓、去除誘因、抑酸,抑制胰液分泌及胰酶活性、解痙、鎮痛、營養支持治療,病情嚴重或合并感染者使用抗生素治療,必要時予連續性血液凈化治療。
表1 兩組患者的生化指標比較(±s)

表1 兩組患者的生化指標比較(±s)
1.3 觀察指標:比較觀察組與對照組患者治療前的生化指標:血糖、糖化血紅蛋白(HbA1c)、pH值、血淀粉酶、尿淀粉酶、血三酰甘油;觀察DKA并發AP是否與DKA酸中毒嚴重程度有關。
1.4 統計學方法:采用SPSS16.0統計軟件進行數據分析,計量資料以均數±標準差(±s)表示,組間比較采用t檢驗,計數資料比較采用χ2檢驗,以P<0.05為差異具有統計學意義。
2 結果
2.1 兩組患者治療前的生化指標比較:觀察組的生化指標均高于對照組,差異均有統計學意義(P<0.05),見表1。
2.2 DKA合并AP是否與DKA酸中毒的嚴重程度有關:DKA合并AP的發生率與DKA酸中毒嚴重程度相關,差異均有統計學意義(P<0.05),見表2。
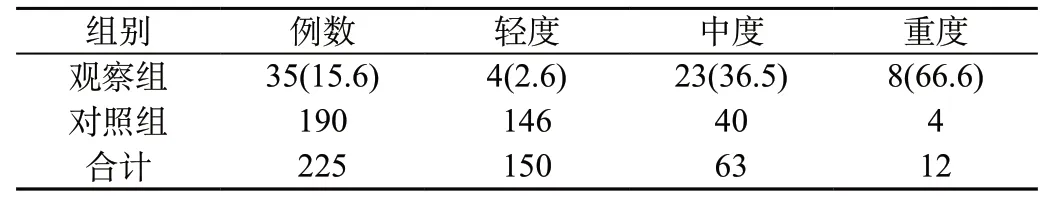
表2 DKA合并AP發生與DKA酸中毒嚴重程度的關系[n(%)]
3 討 論
DKA時血清三酰甘油顯著升高,這是由于DKA時胰島素極度缺乏,周圍脂肪組織的分解加強,導致肝臟極低密度脂蛋白合成增加;同時周圍組織的脂蛋白酶活性下降導致極低密度脂蛋白分解減少[2]。目前公認HTG是AP的獨立危險因素,HTG引起AP的機制:①HTG導致血液黏稠度增加,胰腺血循環受阻;②HTG使膽石癥發生率增加;③高濃度的三酰甘油被胰腺脂肪酶分解,產生的游離對胰腺的毛細血管內皮細胞及胰腺腺泡細胞產生毒性作用。國外報道酒精中毒與膽道疾病是AP最常見的兩種病因,其他病因相對少見;我國指南認為膽石癥、乙醇、高脂血癥為AP的常見病因;不論何種病因引起的AP,高達50%的患者可出現一過性三酰甘油升高,故輕-中度HTG(2~10 mmol/L)為AP的繼發性改變,重度HTG(TG≥11.3 mmol/L)才可認為是AP的病因[3]。
DKA和AP均可引起機體內環境紊亂,出現酸中毒,本研究發現DKA合并AP的發生率與DKA酸中毒嚴重程度相關,這是由于DKA重度酸中毒使患者更易發生AP,還是由于DKA合并AP后使pH下降更明顯,不得而知,尚需要進一步研究證實。
臨床中DKA患者出現以下情況要考慮并發AP可能:①重度HTG;②腹痛難忍,查體上腹部有明顯壓痛,甚至反跳痛,肌緊張;③經治療酮體消失后腹痛仍不緩解;④血淀粉酶進一步升高。
綜上所述,DKA是臨床危重疾病,若同時合并AP,其血尿淀粉酶及血三酰甘油升高更加明顯,血pH值更低;且患者預后不良,必須得到臨床醫師的足夠重視。患者一旦確診DKA合并AP除按DKA診治原則處理外,還應根據AP的輕重程度給予相應治療,以期達到臨床最佳治療效果。

