給予不同方式營養支持的食管癌患者體內ALT、PA水平的研究
葛春燕,周晶晶,陸松華
(海安市人民醫院胸外科,江蘇海安 226600)
在中國,食管癌是消化道腫瘤中常見的一種惡性腫瘤,其發病率及病死率均較高,行手術治療過程耗時長、對患者創傷大,對患者消化系統的結構及生理功能都有較大影響,多數患者術后易出現肝臟功能的異常,進而發生低蛋白血癥,影響傷口的愈合,同時也增加了吻合口瘺等并發癥的發生率。營養支持是有重大創傷患者治療過程中的必需環節,會影響患者病情的轉歸[1-2]。行食管癌手術治療的患者,在術后7~10 d不能正常經口進食,需要額外給予營養支持治療,有早期腸內營養支持及常規營養支持治療兩種途徑。不同途徑可能對患者的肝臟功能恢復及預后有不同影響,本研究旨在探討早期腸內營養支持及常規營養支持對患者預后的影響。
1 資料與方法
1.1一般資料 將本院2017年1月至2018年10月收治的食管癌患者160例納入研究。根據患者入院手術的順序采用奇偶法將患者分為試驗組80例,對照組80例。所有患者術前經CT掃描確認無遠處轉移,所有納入研究者均無慢性肝炎、肝硬化病史,而且所有患者術前血清ALT及PA水平均在正常范圍內。兩組患者的性別比例、年齡、病理分期、手術時間及手術中失血量比較差異均無統計學意義(P>0.05),具有可比性。見表1。
1.2方法 試驗組患者在術中將鼻-空腸營養管的一段置于十二指腸懸韌帶上方的空腸上段,術后第1天(在術后約20~24 h)經鼻-空腸管滴注腸內營養液500 mL,速度60~70 mL/h,具體速度可根據患者情況進行微調,同時靜脈滴注脂肪乳、氨基酸、葡糖糖液,以給患者補充能量及機體所需的電解質、氨基酸、水等營養物質;從術后第2天開始,上午、下午各經鼻-空腸管滴注腸內營養液500 mL,同時逐漸減少靜脈補液量。對照組在術后第1天靜脈給藥,第3天開始經鼻-空腸管滴注腸內營養液。兩組患者均在術后第1天和第8天分別測量血清中ALT、PA含量,并記錄兩組患者術前與術后第8天的體質量,術后排氣、排便的時間,以及術后兩組患者的并發癥發生率。
2 結 果
2.1兩組患者術后第1天與第8天ALT、PA水平的比較 試驗組患者術后第1天血清ALT、PA水平與對照組比較差異均無統計學意義(P>0.05)。術后第8天,試驗組患者血清ALT水平低于對照組,血清PA水平高于對照組,差異均有統計學意義(P<0.05)。見表2。
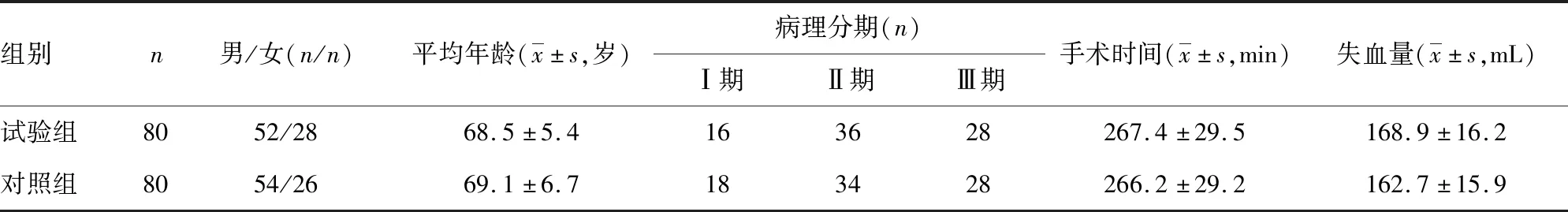
表1 兩組患者一般資料的比較

表2 兩組患者術后第1天與術后第8天ALT、PA水平的比較
注:與對照組相比,*P<0.05
表3 兩組患者術后恢復情況的比較
注:與對照組比較,*P<0.05
2.2兩組患者恢復情況的比較 術后第8天,試驗組患者及對照組患者術后體質量均較術前有所下降,但對照組患者體質量減輕多于試驗組,差異均有統計學意義(P<0.05)。試驗組患者術后排氣時間為(49.1±7.5)h,少于對照組患者(67.3±10.2)h的排氣時間,差異有統計學意義(P<0.05);術后試驗組患者排便時間為(60.8±11.7)h,對照組為(81.7±13.1)h,試驗組患者排便時間顯著少于對照組,且二者之間的差異有統計學意義(P<0.05)。見表3。
2.3兩組患者術后并發癥發生率的比較 對照組患者術后發生腸梗阻6例,切口感染2例,吻合口出血2例,吻合口瘺4例,合并肺部感染4例,總術后并發癥發生率為22.5%(18/80);試驗組患者術后發生切口感染2例,吻合口出血4例,吻合口瘺4例,腸梗阻2例,總術后并發癥發生率為15.0%(12/80),試驗組患者術后并發癥發生率低于對照組患者的并發癥發生率,且二者之間的差異均有統計學意義(P<0.05)。見表4。

表4 兩組患者術后并發癥發生率的比較[n(%)]
注:與對照組相比,*P<0.05
3 討 論
食管癌是常見的一種消化系統腫瘤,全世界每年約有30萬人死于食管癌,而我國是食管癌的高發地區,每年約有15萬人死于食管癌。食管癌典型的癥狀是進行性咽下困難,開始時是干的食物較難咽下,隨后是半流質食物吞咽困難,最后是連水和唾液也不能咽下。食管癌的發病與年齡、性別、地域、生活習慣及飲食生活習慣有密切的關系[3]。目前治療食管癌的有效手段仍是行手術治療,食管癌切除術涉及胸腔及腹腔,創傷面積大、手術持續時間長,加劇了機體的應激反應,對患者心肺功能影響較大;術后易導致肝臟功能障礙,影響術后的恢復,肝臟功能障礙會影響蛋白質的合成,影響凝血因子的合成,從而增加術后吻合口出血及吻合口瘺的發生的概率,且術后較長一段時間的禁食,加劇了患者機體營養的匱乏,使患者機體負氮平衡,嚴重影響了患者的預后[4-6]。早期腸內營養能刺激胃腸激素及胃液、胰液等消化液的分泌,進而促進膽囊的收縮、胃腸道的蠕動,增加內臟的血液流動。研究表明,食管癌患者行食管切除術后給予不同途徑營養支持對患者術后肝臟功能的恢復有影響[7-8]。本研究顯示,在術后第1天,試驗組及對照組患者血清ALT水平的增加及PA水平的降低之間的差異無統計學意義,表明術后ALT水平的升高及PA水平的降低均屬于正常現象,是手術創傷及術后分解代謝升高引起的肝功能異常的必然結果。術后第1天,患者血清中ALT、PA的水平與給予的營養方式無關。術后第8天,試驗組及對照組ALT、PA水平較術后第1天均有所改善,表明早期腸內營養支持及常規營養支持均能促進患者術后肝臟功能的恢復。試驗組與對照組組間比較發現,試驗組ALT及PA的恢復程度較對照組好,表明術后給予早期腸內營養支持越早,患者的恢復將越提前,同時也表明術后給予患者早期腸內營養支持能促進肝臟合成蛋白質,這可能與早期腸內營養更符合機體攝入營養的正常途徑有關。同時本研究表明,給予患者早期腸內營養支持可以促進手術過程中患者受損肝臟的恢復,其機制可能是:(1)早期腸內營養支持途徑能有效刺激胃液的分泌及胃腸道的蠕動,并能刺激肝外膽道輸送系統功能,促進了膽汁的排泄;(2)早期腸內營養可以減少腸道內菌群的失調,降低內毒素的吸收,進而減輕內毒素對肝臟功能的損害;(3)早期腸內營養可以促進腸道及肝臟的血液循環,增加了腸道及肝臟的血流量,從而促進手術過程中因缺血缺氧導致的肝臟受損情況的恢復[9-11]。傳統觀點認為,胃腸功能恢復后才可給予早期腸內營養支持,但有研究表明,長時間的常規營養會導致患者腸廢用、腸黏膜萎縮,增加感染并發癥的發生率[12],這與本研究中,試驗組患者術后并發癥發生率低于對照組患者結果一致。表明早期腸內營養較常規營養更符合生理過程,更有利于患者的預后。本研究還顯示,試驗組患者在術后第8天體質量的下降較對照組少,且試驗組患者的排氣、排便時間均較對照組時間短,表明早期腸內營養支持既可以改善患者術后的營養狀況,還可以提高機體的免疫力,主要原理可能是早期腸內營養支持直接作用于患者的胃腸道,更接近正常人體攝入營養物質的途徑,且能夠幫助患者胃腸道功能的恢復,提高患者的自愈能力,從而提升治療的效果[13]。常規營養支持采用靜脈滴注的方式給患者提供營養,加大了營養物質吸收過程中營養的損耗,影響了營養物質的吸收,不利于患者術后的恢復。
4 結 論
因此,食管癌患者術后給予早期腸內營養支持有利于改善患者術后的營養狀況,加速機體的合成代謝,同時減緩機體的分解代謝,促進患者術后胃腸道功能的恢復,促進術后肝臟功能的恢復及蛋白質的合成。總之,早期腸內營養支持是安全且有效的。

