幽門螺桿菌感染及根除對2型糖尿病患者臨床特征的影響*
周小花 ,耿 艷,曲淼淼,胡文靜,李 鈳,陽 皓,劉棟梁△
(1.重慶市第六人民醫院內分泌代謝科 400060;2.重慶醫科大學附屬第二醫院內分泌科 400010;3.重慶市九龍坡區人民醫院內分泌科 400000)
幽門螺桿菌(Helicobacter pylori,HP)是人類最常見的細菌病原體之一,其與胃部疾病包括胃炎、胃潰瘍和胃惡性腫瘤的發生發展都明顯相關。糖尿病(DM)患者中HP感染引起的胃腸道炎癥可以影響葡萄糖和脂類的吸收[1]。感染HP的2型糖尿病(T2DM)患者通常有較高的糖化血紅蛋白(HbA1c)和較低的胰島素分泌指數(HOMA-β)[2-3],因此HP感染可能造成胰島素抵抗(IR)和慢性炎癥并最終導致DM的發生。現實中人們已經逐漸意識到HP感染在糖代謝失衡早期篩查及DM預防中的重要意義。本研究采用C13-尿素呼氣試驗法檢測HP感染以探討HP感染對T2DM患者臨床特征及HP感染根除治療后短期內對T2DM患者臨床特征的影響,旨在進一步研究HP感染及根除對T2DM患者糖代謝、脂代謝、消化系統癥狀等臨床與生化特征的影響。
1 資料與方法
1.1一般資料 隨機抽取2015年10月至2016年10月重慶市第六人民醫院門診、住院的T2DM患者,每月抽取病例30例,根據納入/排除標準及剔除重復病例,最終納入共177例,根據C13-尿素呼氣試驗結果將受試對象分為2組:A組為T2DM(新診斷或以往確診病例)合并HP感染的患者共87例;B組為T2DM(新診斷或以往確診病例)不合并HP感染的患者共90例,本次研究中患者胃潰瘍的診斷均經過胃鏡檢查診斷,并提前評估患者病情程度認為可進行本實驗后批準進入本研究。根據1999年WHO的DM診斷標準:空腹血糖(FBG)≥7.0 mmol/L或口服葡萄糖耐量試驗(OGTT)2 h血糖(2 h PBG)≥11.1 mmol/L確診為DM。納入標準:(1)年齡18歲以上;(2) 新診斷或以往確診的T2DM。排除標準:(1)1型糖尿病(T1DM);(2)拒絕簽署知情同意書;(3)正在接受抗HP、類固醇、免疫抑制劑、抗菌藥物、含鉍化合物、H2受體阻滯劑或質子泵抑制劑治療;(4)既往有胃部手術史;(5)嚴重的心、肝、腎功能障礙及其他內分泌疾病;(6)妊娠期、哺乳期婦女。從A組中抽取24例患者在簽署知情同意書后接受抗HP的7 d標準三聯療法(PPI+克拉霉素+阿莫西林/PPI+克拉霉素+甲硝唑)。本研究由重慶市第六人民醫院倫理委員會批準,所有試驗按照指導方針和有關規定執行。所有患者簽署知情同意書。
1.2方法
1.2.1HP感染及胃潰瘍的診斷 采用C13-尿素呼氣試驗檢測HP感染,使用C13自動呼吸分析儀根據說明書,受檢者空腹3 h后向專用的呼氣卡中吹氣留取樣本,之后用溫開水完整口服1顆尿素[13C]膠囊并靜坐15 min,再次向專用的呼氣卡中吹氣留取樣本,將兩次檢測用的呼氣卡放入專用的檢測儀內。
1.2.2血液學指標檢測 患者空腹12 h后采集靜脈血,立即離心并分離血漿,酶法測定空腹血糖(FBG)、三酰甘油(TG)、膽固醇(TC)、高密度脂蛋白(HDL-C)、低密度脂蛋白(LDL-C),檢測試劑盒購自浙江東甌生物工程有限公司,放射免疫法測定空腹胰島素(FINS,中國原子能科學研究院試劑盒)和高壓液相法測定糖化血紅蛋白(HbA1c,美國Bio-Rad試劑盒)。所有患者均需完善結構化問卷。其中吸煙者定義為吸煙100支及以上,并且檢查期間仍每天抽煙。由專人測量身高、體質量、收縮壓(SBP)、舒張壓(DBP)等,體質量指數(BMI)=體質量/身高2,單位kg/m2;胰島素抵抗指數(HOMA-IR)=FBG×FINS/22.5;HOMA-β=20×FINS/(FBG-3.5)。

2 結 果
2.1兩組患者臨床指標的比較 T2DM人群中HP的感染率為49.1%,男性感染率為52.7%,女性感染率為45.2%,男女差異無統計學意義(P>0.05)。以每5歲為界限分組,探索T2DM患者不同年齡階段HP的感染率,發現本研究中T2DM患者在45~50歲有最高的HP感染率,見圖1。A組患者較B組患者有更低的SBP,而2組患者的年齡、BMI、糖尿病病程和DBP差異無統計學意義(P>0.05),見表1。
2.2兩組患者糖、脂代謝指標的比較 A組患者較B組患者有較高的FBG、FINS、HOMA-IR和LDL-C(P<0.05),而兩組HbA1c、HOMA-β、TG、TC和HDL-C差異均無明顯統計學意義(P>0.05),見表2、3。
2.3兩組患者消化系統相關指標比較 A組患者較B組有更高的胃潰瘍患病率(P<0.05),但反酸、噯氣、腹脹、胃痛及其他消化道癥狀的發生率差異無統計學意義(P>0.05),見表4。

圖1 不同年齡階段幽門螺旋桿菌感染率變化

表1 兩組患者臨床指標的比較

表2 兩組患者糖代謝相關指標的比較[M(P25,P75)]

表3 兩組患者脂代謝相關指標的比較(mmol/L)
2.4相關性分析 作單因素Logistic回歸分析,以是否發生HP感染為因變量(有定義為1,無定義為0),各研究因素為自變量分別引入單因素Logisitc回歸方程,篩選出差異有統計學意義的變量,它們為HOMA-IR、LDL-C、SBP,隨后對篩選出的變量擬合多因素非條件Logistic回歸模型,從而找到HP感染的主要影響因素。多因素非條件Logistic回歸分析發現,HOMA-IR、LDL-C、SBP仍為HP感染的有關因素。其中HOMA-IR和LDL-C為有害因素,OR=1.472、1.446,SBP為保護性因素,OR=0.980。

表4 兩組患者消化系統癥狀的比較[n(%)]
2.5兩組患者降糖方式比較 采用χ2檢驗研究A、B兩組間降糖方式的組間差異無統計學意義(P>0.05),見表5。
2.6抗HP感染對臨床和生化指標影響 采用標準三聯療法:PPI+克拉霉素+阿莫西林/PPI+克拉霉素+甲硝唑在根除治療HP感染結束4周后發現根除率為58.3%,根除治療后SBP、DBP、FBG、 FINS、TG、TC、LDL-C及HDL-C與治療前比較差異均無統計學意義(P>0.05),見表6。

表5 兩組患者降糖方式的比較[n(%)]
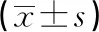
表6 抗幽門螺旋桿菌感染對臨床和生化指標的影響
3 討 論
HP感染和DM是目前巨大的全球公共衛生負擔。1989年SIMON等[4]首次探索了HP感染與DM的關系,他們發現DM中HP的感染率顯著高于無癥狀對照組。JEON等[5]完成了首個前瞻性研究,該研究通過對782例60歲以上拉丁美洲人進行了長達10年的隨訪,證明與HP血清反應陰性的人群相比,HP血清反應陽性的人群有高達2倍的DM患病率,其他傳染病的抗體與DM患病風險的升高不相關[5]。一項尼日利亞多中心研究發現HP感染在消化不良患者中的發病率是 49.3%, 在T2DM患者中的發病率是3/19[6]。然而,目前我國有關T2DM患者中HP感染及根除對臨床特征影響的研究非常有限,為此,本研究采用C13-尿素呼氣試驗檢測HP感染并分析HP感染對T2DM的臨床特征及根除治療后短期內臨床特征的影響。
本研究發現HP感染的T2DM患者有更高的胃潰瘍患病率,但兩組患者的消化道癥狀如反酸、噯氣、腹脹、胃痛及其他消化道癥狀的發生率并無明顯差異,究其原因可能是DM患者細胞和體液免疫損傷及胃排空延遲引起上消化道中的細菌過度繁殖使HP更容易導致潰瘍出現,而自主神經受損使DM患者不容易感受消化道癥狀的出現[7],因此這個“無聲的殺手”可能會產生更大的危害[8]。本研究進一步探討了兩組患者降糖方式的差異,發現兩組間降糖方式無明顯差異,因此尚不能認為降糖方式的不同會影響HP感染的發生。
本研究另一個重要發現是T2DM合并HP感染患者有較低的SBP,但有較高的LDL-C、FBG、FINS、HOMA-IR,Logistic回歸分析發現HOMA-IR、LDL-C和SBP為HP感染的影響因素,與既往的研究結果一致[9]。IR和胰島素分泌受損是引起DM的核心因素。首先,IR、T2DM與慢性炎癥密切相關,異常細胞因子產生、急性期反應物增加、炎性反應通路激活為慢性炎癥的主要特征。HP感染時巨噬細胞來源細胞因子通過旁分泌作用可激活如c-Jun氨基末端激酶(C-JUN)和IκB激酶β( IKK-β)等絲氨酸激酶激活炎性反應通路,使胰島素受體底物蛋白(IRS)磷酸化并導致脂肪組織產生IR[10]。其次,胰島素刺激IRS酪氨酸磷酸化,這是調節胰島素激活的關鍵,產生胰島素的胰腺β細胞特別容易受炎癥和氧化應激的破壞影響,HP感染可能直接激活炎癥因子如TNF-α,TNF-α通過抑制IRS絲氨酸磷酸化可以影響這一通路[10]。再次,腸道微生物中的HP導致脂多糖(細菌細胞壁的成分)增多并將炎癥通路激活。HP感染引起的胃炎也可能影響胃腸道相關激素和炎性細胞因子的分泌,如胃泌素、生長激素抑制素、瘦素和胃饑餓素。而SBP的改變推測與激素的改變相關 ,但目前其確切的機制尚需進一步研究。
A組患者采用標準三聯療法:PPI+克拉霉素+阿莫西林/PPI+克拉霉素+甲硝唑在根除治療結束4周后HP感染根除率為58.3%,但患者的臨床指標(SBP、DBP)及糖脂代謝指標(FBG、FINS、TG、TC、LDL-C和HDL-C)均無明顯改善,這與既往研究并不一致[11],可能原因是HP根除治療后回訪時間點的不同。2007年MARINO等[12]探索了老年患者HP根除治療對血漿同型半胱氨酸與維生素B12缺乏的長期效應,在根除治療結束6~12個月測定了同型半胱氨酸和氰鈷胺素水平,發現同型半胱氨酸水平在隨后的6個月由41.0降至21.6 μmol/L,到第12個月降至13.1 μmol/L。相反,治療后6個月和12個月,氰鈷胺素平均水平從145.5 pmol/L增加至209.8 pmol/L和271.2 pmol/L[12]。因此筆者推測本研究在根除治療結束后4周進行回訪,短時間內影響相關臨床指標及糖脂代謝指標的激素并沒有快速恢復,但隨著時間延長相關臨床及糖脂代謝指標是否會得到改善尚不可知。目前HP感染與胃外的疾病的關系及機制被廣泛地研究[13-15],盡管對于DM的發生與HP感染的機制仍不十分清楚,但它們在IR和DM發病中的作用及其相互關系是值得關注的。

