傳統高位結扎腸系膜下動脈術與保留左結腸動脈腹腔鏡直腸前切除術的可行性對比分析
劉 洪 董天雄 王龍彪 文永帥
直腸癌是消化道疾病中的常見病,屬于惡性腫瘤,臨床表現為便秘、血便、腹瀉、大便逐漸變細、下肢水腫、陰道流出糞便等,對患者的影響極大[1-2]。傳統高位結扎腸系膜下動脈術與保留左結腸動脈腹腔鏡直腸前切除術為較常見的治療方法。為了探究兩種手術方案的臨床價值,我院特選取110例行腹腔鏡直腸前切除術的患者進行研究分析,現報告如下。
1 資料與方法
1.1 一般資料
隨機選取我院在2016年3月至2018年3月收治的行腹腔鏡直腸前切除術的患者共110例作為研究對象,按照數字表法將他們隨機分為對照組和研究組,各55例。對照組男性28例,女性27例,年齡34~69歲,平均年齡(51±2.4)歲;研究組男性26例,女性29例,年齡32~69歲,平均年齡(53.9±2.3)歲。2組患者在一般資料方面無明顯區別(P>0.05)。
納入標準:①患者均行腹腔鏡直腸前切除術;②患者及其家屬積極配合院方治療;③患者及其家屬自愿參與本研究并同意進行隨訪。排除標準:①肝臟及腎功能不正常的患者;②1個月之內有感染病史;③理解能力存在嚴重障礙或依從性差的患者;④患者因其他原因出現中斷治療情況視為無效[3]。
1.2 方法
2組患者均采取全麻措施,采取頭低足高右傾狀態進行。2組患者均采用常規的5孔法來穿刺Trocar,為患者建立氣腹[4]。運用中間入路患者的有利直腸和系膜的方式,手術方式按照相應的規范流程進行,通過輔助切口進行體外切除腫瘤,在腹腔鏡下對患者進行消化道重建[5]。
1.2.1 對照組治療方法 給予對照組患者傳統高位結扎腸系膜下動脈術,不保留左結腸動脈。在患者骶骨岬水平乙狀結腸系膜與后腹膜的移行處做切口處理。將患者的左結腸動脈、直腸上動脈以及乙狀結腸動脈顯露出來,同時切斷乙狀結晶腸動脈的各個屬支。清掃患者的IMA根部淋巴結直至患者的左結腸動脈分叉部位,在患者IMA根部上方約0.5 cm處將IMA做切斷處理,同時清掃患者的IMA根部淋巴結[6],再按照TME的相關原則對患者直腸及其系膜進行游離,完成對患者直腸前的切除工作。
1.2.2 研究組治療方法 給予研究組患者保留左結腸動脈腹腔鏡直腸前切除術,在患者骶骨岬水平乙狀結腸系膜與后腹膜的移行處做切口處理。將患者的左結腸動脈、直腸上動脈以及乙狀結腸動脈顯露出來,同時切斷乙狀結晶腸動脈的各個屬支。清掃患者的IMA根部淋巴結直至患者的左結腸動脈分叉部位,并在左結腸動脈的分叉部位1 cm處保留左結腸動脈,并進行結扎、切斷IMA主干處理[7]。再按照TME的相關原則對患者直腸及其系膜進行游離,完成對患者直腸前的切除工作。
1.3 觀察指標
1.3.1 手術指標 包括術中出血量、手術時間、術后排氣時間、吻合口瘺、末端回腸造口、游離結腸脾曲[8]。
1.3.2 隨訪結果 在隨訪過程中,主要對患者進行腫瘤復發、腫瘤轉移以及死亡的研究統計[9]。
1.3.3 病理學指標 病理學結果主要包括:組織學類型、IMA根部淋巴結清掃數目、IMA根部淋巴結轉移率以及TNM分期[10]。
1.3.4 血清中IL-6、IL-8、TNF-α的水平 運用ELISA試劑盒檢測患者血清中IL-6、IL-8、TNF-α的水平,具體操作過程按照說明書完成[11]。
1.4 統計學方法
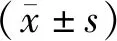
2 結果
2.1 2組患者的手術指標
研究組的各項手術指標均顯著好于對照組(P<0.05)。見表1。

表1 2組患者的手術指標
2.2 2組患者的隨訪結果
研究組的隨訪結果顯著好于對照組。見表2。
2.3 2組患者的病理學結果
研究組的病理學結果較對照組差,但差異無統計學意義(P>0.05)。見表3。

表2 2組患者的隨訪結果(例,%)

表3 2組患者的病理學結果
2.4 2組患者血清中IL-6、IL-8、TNF-α的水平
研究組血清中IL-6、IL-8、TNF-α的水平均高于對照組(P<0.05)。見表4。

表4 2組患者血清中IL-6、IL-8、TNF-α的水平
3 討論
直腸癌疾病主要集中在45歲的人群中,同時在青少年中的發病率也有顯著增加的趨勢,引發該病的原因眾多,主要表現為與遺傳因素、社會環境、飲食結構有關[12]。臨床上,治療該病的方法有根治性手術治療、姑息性手術治療、放射治療、化學治療、轉移和復發患者的治療,其中,手術治療是應用最為廣泛的。在我國臨床對于直腸癌的切除手術中,對于是否保留左結腸動脈一直是備受爭議的話題。如若將患者的左結腸動脈做切除處理,則操作起來較為方便,同時,醫師解開患者的結腸,完全清除患者的IMA根部的淋巴結[13]。但是此種手術方法會對患者結腸的血運循環造成一定影響。
本項研究進一步探究傳統高位結扎腸系膜下動脈術與保留左結腸動脈腹腔鏡直腸前切除術的可行性,發現研究組的各項手術指標均顯著好于對照組(P<0.05),即保留左結腸動脈腹腔鏡直腸前切除術是治療直腸癌的有效方法,它可以對手術效果產生積極影響,達到預期的效果。相關文獻顯示,保留左結腸動脈腹腔鏡直腸前切除術可以對患者的遠端血管的血運進行充分保障,進一步保障了患者腸胃功能的恢復,降低了患者腸胃并發癥的發生率,同時預防了患者出現回腸末端造瘺以及吻合口瘺的并發癥,充分清除患者的結腸系膜下的淋巴結[14]。其次,患者的結腸血供主要區別于結腸邊緣動脈弓,它是連接各個結腸動脈的主要通道。所以,結腸邊緣動脈弓的灌注性、完整性以及通透性對患者的長管血運以及腸管存活具有較大影響。同時,在手術過程中,保證患者的結腸邊緣動脈弓不會受到任何損害,則不會導致患者出現供血不足、腸管缺血等不良反應。對于某些吻合口瘺率較低的患者來說,如若在手術過程中,不保留左結腸動脈,而是直接采取高位結扎腸系膜下動脈,那么患者的結腸的腸管血運將會受到影響,造成Riolan血管出現弓缺失的現象,同時側支循環得不到及時的代償改善,使得患者患有缺血性腸壞死的概率大大增加[15]。所以,對患者采取保留左結腸動脈腹腔鏡直腸前切除術是一種安全可靠的治療方法。
從另一個角度來分析,采取保留左結腸動脈腹腔鏡直腸前切除術在操作角度上來講雖然要比不保留左結腸動脈復雜,但是采取保留左結腸動脈腹腔鏡直腸前切除術具有高度的安全性,在術中出血量、排氣時間上均具有一定的優勢,有利于患者的早期康復。同時在腹腔鏡的輔助下,醫師在對患者進行解剖腸系膜下動脈及其分支時,保證了視野清晰,為手術的成功奠定了基礎。同時,研究結果顯示,研究組的腫瘤復發率以及腫瘤轉移率均小于對照組(P<0.05),即保留患者的左結腸動脈可以顯著改善患者的生存質量,保證了患者的遠期生存收益[16]。研究數據顯示,研究組患者血清中IL-6、IL-8、TNF-α的水平均高于對照組患者(P<0.05)。相關文獻顯示,IL-6、IL-8屬于白細胞介素,作用于腫瘤的免疫反應,IL-6可以誘導B細胞和T細胞的分化、增殖,IL-8可以有效對IL-2的合成,從而抑制了的許多炎癥細胞的生成,而TNF-α可以直接誘導腫瘤細胞壞死或凋亡,從而使腫瘤細胞死亡[17]。由此可見,這3種細胞因子都是對人體有利的,運用保留左結腸動脈腹腔鏡直腸前切除術對患者進行治療,可以顯著增加3種細胞因子的水平,有效調節腫瘤的轉移,發揮抗腫瘤的作用,對患者的身體健康恢復具有一定的積極作用[18]。從研究結果中可以看出,3種細胞因子的含量變化決定著患者是否恢復身體健康,對直腸癌患者進行保留左結腸動脈腹腔鏡直腸前切除術,可以有效可增加3種細胞因子的含量水平,從而對患者的身體健康有所保障,從而大大降低該病的死亡率[19]。本項研究仍然存在樣本數量較少、研究不夠透徹等不足和待解決的問題[20],為此,我們會在后續進行大樣本研究,爭取進一步提高對直腸癌患者的治療效果。
綜上所述,傳統高位結扎腸系膜下動脈術與保留左結腸動脈腹腔鏡直腸前切除術均具有一定的臨床療效,保留左結腸動脈腹腔鏡直腸前切除術的臨床價值更為突出,患者接受程度更高,值得在臨床上進一步推廣應用。

