雙眼混合植入多焦點和單焦點人工晶狀體的可行性研究
吳鈺 徐栩 黃勤竹
目前白內障手術技術已經發展成熟,多焦點人工晶狀體(intraocular lense,IOL)材料的應用使得患者術后獲得良好的裸眼遠、近視力,顯著提高生活質量。對于有近距離用眼需求的白內障患者,雙眼植入多焦點IOL比雙眼植入單焦點IOL更為適合[1]。但因多焦點IOL應用于臨床的時間有限,一部分有脫鏡需求的白內障待術者對側眼已在數年前行單焦點IOL植入(當時無多焦點IOL備選),此時再選擇多焦點IOL是否合適,有無視覺困擾,視功能表現如何,目前國內有關報道較少。因此,筆者對已行一眼單焦點IOL植入的白內障患者,在另眼植入多焦點IOL,從術后視功能、脫鏡率、患者滿意度等方面進行比較,探討其可行性及臨床意義。
1 對象和方法
1.1 對象 選取2017年5月至2018年8月溫州醫科大學附屬臺州醫院眼科行單眼白內障手術治療的患者55例,均已行非術眼白內障超乳手術,植入ZEISS單焦點IOL,如有后發障已行后囊激光切開。根據自愿的原則將55例患者分為單焦-單焦組(單焦組)27例和多焦-單焦組(多焦組)28例。單焦組術眼植入單焦點IOL CT ASPHINA 409(法國 Carl Zeiss Meditec公司),多焦組術眼植入多焦點IOL AT Lisa 809MP(德國Carl Zeiss Meditec公司)。隨訪6個月后單焦組失訪1例,多焦組無失訪患者。兩組患者術前一般資料比較均無統計學差異(均P>0.05),見表1。本研究經過溫州醫科大學附屬臺州醫院倫理委員會同意,所有患者均簽署知情同意書。

表1 兩組患者一般資料比較
1.2 納入及排除標準 納入標準:(1)非本次術眼即IOL眼裸眼遠視力(UCDVA)≥0.6;(2)雙眼散光度數<1.5D;(3)年齡<75 周歲,有一定的閱讀能力;(4)均能完成6個月的隨訪并配合各項主客觀檢查。排除標準:(1)合并其它眼病如葡萄膜炎、青光眼、黃斑變性、視神經疾患等;(2)弱視、顯斜視及既往眼肌術史;(3)有角膜屈光手術史;(4)雙側眼軸長度差值>1mm。
1.3 手術方法 術前半小時應用鹽酸丙美卡因滴眼液(美國愛爾康公司,規格5g/L)行表面麻醉,1滴/次,共3次,常規消毒鋪巾,手術由同一位主任醫師完成。作1.7mm隧道式透明角膜切口及側切口,房內注入粘彈劑,環形撕囊,水分離晶體囊膜及皮質,水分層晶體核及皮質。應用美國博士倫公司的stelleris超聲乳化儀行碎核及吸除,注吸皮質,囊袋內植入IOL(單焦組應用單焦點IOL,多焦組應用多焦點IOL)置換黏彈劑,檢查切口水密,術畢。
1.4 觀察指標 術前眼部檢查包括視力、眼壓、裂隙燈、IOL生物測量儀測定晶體度數、角膜內皮鏡、眼底檢查。術后隨訪6個月并記錄以下各項指標。
1.4.1 視力 裸眼遠、近視力檢查應用國際標準視力表,檢查需在同等亮度照明下,距離分別為5m、40cm。檢查結果均采用LogMAR形式記錄。
1.4.2 近立體視銳度及不等像檢查 近立體視檢查應用Randot Stereotest隨機點立體圖(美國Stereo Opfical公司),在近矯正基礎上,檢查距離40cm,按照所能分辨最高立體視圖張上的結果,以“″”為單位記錄。不等像檢查為裸眼狀態下,應用劉藹年等編制《雙眼影像不等檢查圖》中第一類圖,檢查距離40cm,受檢者佩戴紅綠眼鏡,以兩個半圓形古錢幣圖形出現大小差異時為準。正常者為0%~3%。
1.4.3 脫鏡率 最后一次隨訪時詢問患者戴鏡情況,脫鏡率=完全脫鏡人數/總人數。
1.4.4 視功能評估 應用根據中國國情修訂的VF-12-CN量表[2]。該量表對原版VF-14量表部分項目進行修改及刪除。將“讀書看報,參加體育活動(麻將、撲克)等”共12項內容按照“0分為沒有困難,1分為輕度困難,2分為中度困難,3分為重度困難,4分為完全無法完成”進行打分,得分越高代表視功能相關的生活質量越差。
1.5 統計學處理 采用SPSS 24.0統計軟件。正態分布的計量資料以表示,兩組間比較采用t檢驗;非正態分布的計量資料以中位數(極差)表示,兩組間比較采用Mann-Whitney U檢驗。計數資料組間比較采用χ2檢驗;將不同視差等級的立體視按照 40″50″60″80″100″140″200″400″及無立體視分別賦值為 1、2、3、4、5、6、7、8、9,按照賦值的結果采用Wilcoxon秩和檢驗比較立體視銳度的差異。P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者術后裸眼視力的比較 兩組患者術后UCDVA相比無統計學差異,多焦組裸眼近視力顯著好于單焦組,差異有統計學意義。見表2。
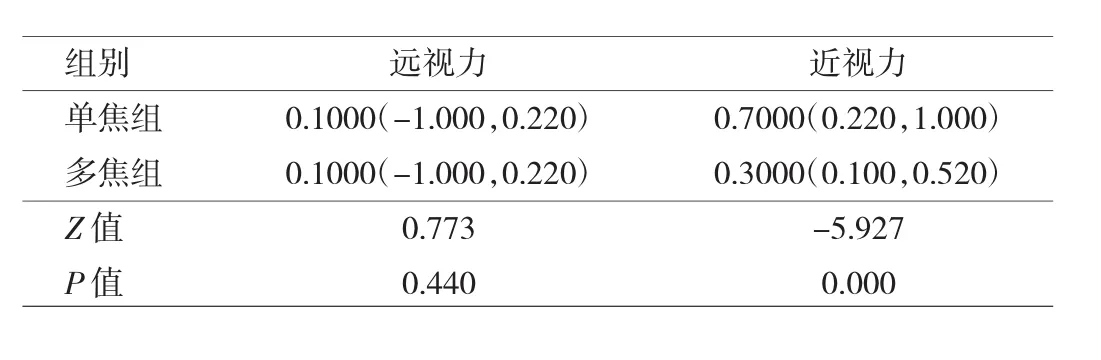
表2 兩組患者術后裸眼視力的比較(LogMAR)
2.2 兩組患者近立體視及不等像檢查結果 兩組數據按照40″賦值為1,50″賦值為2等類推,按照立體視能力從高到低,賦值為1~9共9個等級,多焦組術后近立體視結果等級高于單焦組,兩組間差異有統計學意義(Z=-5.828,P<0.05)。不等像檢查結果顯示,單焦組為[0.000(0.000,1.000)] %,多焦組為[2.000(1.000,4.000)] %,多焦組不等像數值明顯高于單焦組,差異有統計學意義(Z=6.201,P<0.05)。
2.3 兩組患者脫鏡率與視功能評估的比較 單焦點組順利脫鏡5例,脫鏡率為19.23%;多焦組順利脫鏡22例,脫鏡率為78.57%,兩組患者脫鏡率的差異有統計學意義(χ2=18.989,P<0.05)。單焦組 VF-12-CN 量表得分19(15,28)分,多焦組為 9(6,23)分,兩組差異有統計學意義(Z=-5.659,P<0.05)。
3 討論
目前我國的白內障手術已步入中等發達國家水平,2015年手術量達到250萬臺[3]。隨著人民生活水平的提高,植入的IOL不斷改進,白內障手術的目標已經不僅是復明,而是可以通過個性化選擇IOL達到更好的視覺功能。多焦點IOL顯著提高近、中距離視力,植入后恢復近距離視功能的有效性、可靠性已得到臨床證實[4-7],目前大部分為雙眼植入。近期有研究就單眼植入的有效性給予肯定,但限于單側為透明晶體的單眼白內障患者,針對非術眼為IOL眼的研究較少[8-9]。雙眼白內障發生、發展有先后,部分患者已在數月或數年前行白內障手術并植入單焦點IOL,Katibeh等[10]報道第二只眼白內障手術占總手術量的1/3。在第二只眼白內障手術前,依照雙眼平衡的原則,我們通常建議患者繼續應用單焦點IOL。但部分患者有較強的經濟實力及脫鏡意愿,要求植入多焦點IOL。此時需要臨床醫生對患者進行綜合評估是否適合雙眼混合植入多焦點和單焦點IOL,并告知患者術后可能需要一段時間的雙眼視覺適應過程。在這種情況下,患者是否有較強的脫鏡意愿可能是選擇的關鍵。
在本研究中單焦與多焦兩組UCDVA的比較無統計學差異(P >0.05),但多焦組明顯優于單焦組(P<0.05),這與 Hayashi等[9]對于單眼白內障患者單側分別植入單、多焦晶狀體的比較結果相似,該文章指出,多焦組在0.3m及0.5m的近視力好于單焦組,在0.7m及1m的遠視力兩者相比無統計學差異。
在保證視力的前提上,對于雙眼白內障患者,雙眼視功能占有重要地位。立體視為雙眼視功能的最高級形式,與生活質量密切相關。Jacobi等[11]對于單眼白內障患者植入單、多焦點IOL的研究顯示,多焦點組立體視達到100″及以上的比例為61%,而單焦點組達到相同范圍的比例為22%。本研究根據立體視數據等級性的特征,將其按照40″賦值為1,50″賦值為2等賦值為1~9共9個等級,結果發現多焦組近立體視等級要優于單焦組,與Jacobi[11]研究結果相似。Konstantinos等[12]對1例單側植入多焦點IOL患者術后隨訪發現,患者的立體視功能在術后1周即有明顯提高。本研究在術后6個月時進行立體視測定,給患者充分時間進行立體視的重建,得出的結果較為理想。但因條件限制,本研究中不等像檢查的方法為劉藹年等編制《雙眼影像不等檢查圖》中第一類圖,臨床上應用時間較長,但有研究證實這種方法存在位置線索,測量的數值偏低,重復性欠佳[13]。
雙眼混合植入單、多焦IOL產生的不等像是否對雙眼立體視產生干擾,一項隨機區組研究顯示[14],當不等像為2%時立體視功能即受到影響,>5%時立體視銳度急劇下降。本研究中多焦組不等像均值為2.5%,尚未達到嚴重影響立體視功能的程度。Georg等[15]對于單、雙眼植入多焦點IOL的研究顯示,單眼組Lang random-dot test通過率為 87.1%,雙眼組為93.1%,雙眼組的不等像顯著小于單眼組,但兩組的立體視對比無統計學差異,功能性不等像的增加不足以影響正常立體視功能。
目前對于單眼植入多焦點IOL的立體視研究較多,但對于滿意度分級的研究較少。本文應用根據中國文化、經濟背景和生活習慣對原版VF-14量表進行改編制成的VF-12-CN量表[2],提高了應答的效率及量表實用性。本研究發現混合植入多焦和單焦IOL對于提高視功能相關生活質量的作用明顯大于雙單焦組合,這從另一組數據脫鏡率的對比(多焦78.57%,單焦19.23%)也可看出。
Cionni等[16]對于單焦-多焦及多焦-多焦兩組患者的視功能研究得出結論:跟患者就期望值進行充分溝通后,單眼植入多焦IOL也可以獲得較高滿意度(75%),并且單焦-多焦組比雙眼多焦組有更少的光暈發生率。Stephen等[17]在1例右眼艾迪瞳孔強直(Adie's Pupil)患者的左眼植入多焦點IOL(ReSTOR+3 ADD,SN60D1),右眼植入單焦點IOL(SN60WF),經過1年的隨訪,患者對于雙眼視功能表現滿意度較高,未訴任何眩光、光暈等光學困擾。Konstantinos等[12]1例46歲單眼白內障患者進行單側植入多焦點IOL,在隨訪時間內(4個月)患者未發生眩光及光暈。
Shoji等[18]指出對于單側植入多焦點IOL的患者,在其主視眼上植入多焦點IOL會有更高的脫鏡率和滿意度。但是筆者實際臨床操作中,對于IOL眼白內障的患者,術前術后主視眼可能發生轉換,術前主視眼較難確定,有待今后的測量方法的改進。除了患者方面的主觀因素,影響多焦點IOL臨床應用效果的客觀因素也較多,包括瞳孔的大小、Kappa角大小[19]等,本文因條件限制,未將這些干擾因素列入納入排除標準中,需在后續進一步的研究中進行規范。
視力不能用來單獨評估視功能。本研究統計的近視力只是近視能實際應用效果的一部分,還可以進行閱讀速度的測試等,本研究考慮患者文化差異較大,未進行此項功能測試,這也是后續相關研究的一個切入點。
綜上所述,雙眼混合植入多焦點和單焦點IOL具有臨床可行性,對于已行一眼單焦點IOL植入并有脫鏡意愿的白內障患者,在另眼植入多焦點IOL可提高近距離視功能及生活質量,但需經過術前詳細地篩選和溝通。

