圍產期婦女無乳鏈球菌感染及耐藥情況調查
陳銳芳 徐建民 周麗銀
【摘要】 目的:探討圍產期婦女陰道分泌物中無乳鏈球菌(GBS)的感染情況,并根據其藥敏結果判斷GBS的耐藥情況,為臨床用藥提供依據。方法:對2016年6月-2017年12月到本院產檢或住院的圍產期婦女進行GBS檢測,按年齡分為4個組:<20歲組,20~30歲組,31~40歲組,>40歲組。對各組孕婦取陰道分泌物進行培養,根據細菌形態、溶血、觸酶試驗、CAMP試驗篩查為GBS者,需采用梅里埃ATB自動細菌鑒定及藥敏分析系統進行鑒定和藥物敏感性分析。結果:共檢查3 055病例,檢出169株GBS,其中檢出例數最多的是20~30歲組為128例,其檢出率也最高為6.2%,年齡段比較差異有統計學意義(P<0.05)。169株GBS藥敏結果顯示:對氯霉素、左氧氟沙星、喹奴普汀/達福普汀、紅霉素、四環素的耐藥率分別為:20.1%、24.2%、11.8%、70.4%、87.6%,未發現對青霉素、萬古霉素、頭孢噻肟的耐藥株。結論:加強對GBS的培養檢測,關注其耐藥趨勢,為臨床用藥提供更好的依據。
【關鍵詞】 圍產期婦女; 無乳鏈球菌; 感染; 耐藥
【Abstract】 Objective:To explore the infection of group B streptococci(GBS)in the vaginal secretions of perinatal women and judge the drug resistance of GBS according to the results of antimicrobial susceptibility test,and to provide a basis for clinical medication.Method:Perinatal women received prenatal examination or hospitalized in our hospital who underwent GBS detection from June 2016 to December 2017 were divided into four groups,<20 years old group,20-30 years old group,31-40 years old group,>40 years old group.The vaginal secretions of pregnant women in each group were collected and cultured.The women who screened as GBS positive on the basis of bacterial morphology,beta hemolysis,catalase test and CAMP test needed to perform identification and drug susceptibility analysis with Merieux ATB automatic microorganism identification/ drug susceptibility analysis system.Result:Totally 3 055 cases were examined and 169 strains of GBS were detected.The positive number was the highest in the 20-30 years group(128 cases),and similar result was found in the detection rate(6.2%),which suggested that the age had statistically significant difference(P<0.05).The drug susceptibility results of 169 strains of GBS revealed that the drug resistance rate to Chloroamphenicol,Levofloxacin,Quinupristin/ Dalfopristin,Erythromycin and Tetracycline were 20.1%,24.2%,11.8%,70.4%,87.6%,respectively.GBS strain resistant to penicillin,vancomycin or cefotaxime was not found.Conclusion:Enhancing of the GBS culture detection and concerning of the trend of drug resistance of GBS can offer a preferable foundation for clinical medication.
【Key words】 Perinatal women; Group B streptococci; Infection; Drug resistance
First-authors address:Maternal and Child Care Service Center of Yunfu City,Yunfu 527300,China
doi:10.3969/j.issn.1674-4985.2019.07.039
無乳鏈球菌(GBS)是一種條件致病菌,多寄生于女性生殖道和直腸,當孕婦免疫力下降,GBS可經產道上行導致子宮和胎膜感染,從而引起孕婦早產、流產、新生兒發育不良等,GBS也可通過垂直傳播,導致新生兒腦膜炎、肺炎、敗血癥等疾病[1-3]。目前,在國外GBS已被證實是圍產期嚴重感染性疾病的主要病原菌,但在我國對其尚未引起足夠重視[4]。GBS嚴重感染導致胎兒、新生兒死亡的病例也有報道[5]。但通過對圍產期婦女進行GBS篩查,及時使用抗菌藥物,可有效減少圍產期的母嬰感染。本研究對2016年6月~2017年12月到本院產檢或住院的圍產期婦女進行無乳鏈球菌檢測的,分析其不同年齡階段GBS的感染情況和總體的耐藥情況,為臨床用藥提供更好的依據。
1 材料與方法
1.1 材料
1.1.1 菌株來源 收集2016年6月-2017年12月到本院產檢或住院的圍產期婦女陰道分泌物標本,剔除同一患者的重復菌株后共3 055份標本。3 055例孕婦按年齡進行分組,<20歲組126例,20~30歲組2 051例,31~40歲組812例,>40歲組66例。(1)納入標準:①患者同意作為研究項目的分析對象;②符合孕周要求;③能夠自主配合相關調查及研究,且思維和表達能力正常者。(2)排除標準:①孕周不符者;②陰道出血者;③采樣前一個月內接受過抗菌藥物治療者;④采樣前24 h內接受過陰道清洗、藥膏治療者;⑤不能完成治療或不愿意參加本研究者。本研究取得所有孕婦的知情同意,經過倫理委員會批準。
1.1.2 儀器和試劑 梅里埃ATB自動細菌鑒定及藥敏分析系統,5%二氧化碳培養箱,5%哥倫比亞羊血瓊脂平板,3%過氧化氫溶液,質控標準菌株(金黃色葡萄球菌ATCC25923、無乳鏈球菌ATCC12386)。
1.2 方法
1.2.1 樣本采集 由臨床醫生采集生殖道分泌物標本,孕婦在采樣前一個月內未使用過任何抗菌藥物,采樣前24 h內未接受過陰道清洗和治療,使用消毒窺陰器擴張陰道,用無菌棉拭子采取陰道下1/3處黏膜分泌物,將棉拭子放回無菌套管中,立刻送檢。
1.2.2 檢測方法 將臨床采集的標本直接接種于血平板,置35 ℃、5%二氧化碳培養箱培養18~48h,觀察培養基生長情況,挑取可疑菌落用3%過氧化氫溶液進行觸酶試驗,對結果陰性者進行CAMP試驗,指示菌株為金黃色葡萄球菌ATCC25923,CAMP試驗陽性者,通過梅里埃ATB自動細菌鑒定及藥敏系統進行鑒定和藥敏分析。
1.2.3 治療措施 根據藥物敏感性測試結果結合患者自身體質選擇合理抗菌藥物進行治療。
1.3 統計學處理 使用WPS表格建立數據庫,采用SPSS 22.0軟件進行數據處理,計數資料以率(%)表示。
2 結果
2.1 不同年齡段感染率情況 3 055例孕婦中,
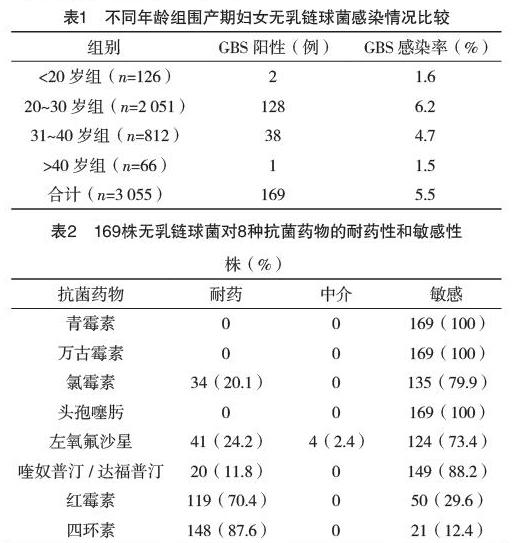
169例GBS培養陽性,感染率為5.5%。其中20~30歲組GBS檢出率最高為6.2%,31~40歲組檢出率次之為4.7%,<20歲組檢出率為1.6%,>40歲組檢出率最低為1.5%。見表1。
2.2 藥敏結果 分離出的169株GBS對青霉素、萬古霉素、頭孢噻肟高度敏感,無中介或耐藥現象;對氯霉素、左氧氟沙星、喹奴普汀/達福普汀、紅霉素、四環素的耐藥率分別為:20.1%、24.2%、11.8%、70.4%、87.6%;敏感率分別為:79.9%、73.4%、88.2%、29.6%、12.4%。見表2。
3 討論
GBS作為一種條件病原菌,是一種有莢膜的革蘭陽性球菌,圍產期GBS感染會導致妊娠不良結局[6]。GBS傳播的主要途徑為垂直傳播,且與分娩有關,如果孕婦感染GBS,新生兒就可能在出生時吸入感染的羊水或經產道感染[7]。據美國CDC統計,產婦感染GBS的發病率為10%~30%,其中40%~70%的感染孕婦在分娩過程中將GBS傳播至新生兒,1%~3%的帶菌新生兒早期即可出現侵入性感染,感染患兒的病死率約為5%[8]。因此,對圍產期婦女進行GBS檢測并干預是減少母嬰嚴重感染的有效手段,而我國多數地區并未將GBS篩查作為孕產婦的常規檢查,使得國內與孕婦GBS相關的流行病學資料缺乏。目前,國外很多國家已經將孕晚期婦女GBS檢測納入產前常規篩查項目,以保證孕產婦和胎兒的健康。
近年來,孕婦圍產期GBS的篩查逐漸受到了重視,我國各地關于妊娠婦女GBS檢出率的報道差異較大,上海、江西、南京、深圳和東莞報道的孕婦檢出率分別為6.30%、10.21%、4.17%、4.50%和9.10%[9-13],本次研究圍產期婦女GBS的檢出率為5.5%。研究結果顯示,圍產期不同年齡組GBS的感染情況存在顯著差異(字2=8.890,P=0.031),檢出例數最多的是20~30歲組為128例,其感染率也最高為6.2%,此年齡段的檢查總人數最多,符合臨床實際情況。圍產期GBS感染集中在20~30歲組,原因可能在于此年齡組婦女為生育旺盛期育齡婦女,性生活相對活躍、雌激素水平相對較高,陰道的微生態環境易受影響,從而導致GBS更容易定植。
目前預防圍產期GBS感染的主要措施是使用抗菌藥物,對攜帶GBS的孕產婦應采取積極有效的治療方案。GBS通常對青霉素敏感,是臨床的首選用藥,但隨著抗菌藥物的應用增多,現在已經出現了耐藥菌株[14-15]。本研究分離出的169株GBS研究表明,對青霉素、萬古霉素、頭孢噻肟類抗菌藥物具有高度敏感性,因萬古霉素具有一定的肝腎毒性和較多不良反應而不適合孕婦使用,頭孢噻肟為第三代頭孢菌素,它的使用會增加細菌的選擇壓力導致耐藥株的出現,故不作為一線用藥,青霉素過敏者可以選用,因此建議在本地區除過敏患者外,青霉素可作為孕產婦治療GBS的首選藥。GBS對氯霉素的敏感率雖然高達79.9%,但該藥會引起灰嬰綜合征,不適合孕婦使用。對喹奴普汀/達福普汀的耐藥率也較低為11.8%,但該種抗生素有多種副作用為孕婦禁用藥。本次研究,紅霉素的耐藥率高達70.4%,和省內周邊三個地區的報道相近[8,13,16],這與臨床干預孕齡婦女常見的生殖道支原體及細菌性感染,廣泛應用大環內酯類抗生素如:阿奇霉素、克拉霉素等藥物有密切的關系[17]。紅霉素不良反應較小且便宜,對青霉素過敏患者經藥敏試驗敏感后可選用紅霉素。左氧氟沙星的耐藥率為24.2%,相比其他一些地區耐藥率不算高,但左氧氟沙星對新生兒的軟骨發育有一定的影響,為孕婦禁用藥。本研究結果還顯示,無乳鏈球菌對四環素的耐藥率最高(87.6%),與國內外其他研究報道的四環素耐藥率普遍達到90%以上相比略低[18-19],但它可引起胎兒牙齒變色,牙釉質再生不良及抑制胎兒骨骼生長,該類藥物為孕婦禁用藥。臨床治療圍產期婦女感染GBS,可以根據藥敏試驗結果合理選擇敏感藥物。對于GBS篩查陰性或孕期未進行GBS篩查的產婦,如出現胎膜早破或分娩時發熱(>38 ℃)時,應采集新生兒血液或腦脊液,或采集咽、耳、胎糞及胃抽吸液等進行培養或快速鑒定,對篩查陽性者應積極、規范治療[20]。
綜上所述,隨著二胎生育的到來,圍產期婦女開展GBS的預防性篩查工作可有效防止新生兒GBS感染,保護產婦及胎兒健康。圍產期婦女感染GBS首選青霉素治療,或根據藥物敏感性測試結果結合患者自身體質選擇合理抗生素治療,做到早預防、早發現、早治療,以降低對孕產婦及新生兒的危害。關注GBS耐藥趨勢,預防新耐藥菌株的出現,為臨床用藥提供更好的依據。
參考文獻
[1]史興泉,吳文華,王瑩超.圍產期孕婦泌尿生殖道無乳鏈球菌耐藥性分析及臨床意義[J].中國微生態學雜志,2013,25(8):966-968.
[2]張志強,鐘繼生,陳翔.女性生殖道無乳鏈球菌帶菌狀況及藥物敏感性分析[J].中國醫療前沿,2013,8(20):91-91.
[3]林愛心,袁春雷,汪偉山,等.孕婦無乳鏈球菌的感染及藥物敏感性分析[J].當代醫學,2015,21(7):115-116.
[4]鐘媛媛,周潔瓊.武漢市孕婦B族鏈球菌感染與妊娠結局的關系[J].中國婦幼保健,2016,31(1):33-34.
[5]魏超平,李敏.新生兒無乳鏈球菌敗血癥8例臨床分析并文獻復習[J].中國醫學創新,2014,11(34):147-150.
[6]孫丹華,王李利,張磊,等.妊娠35~37周孕婦B族鏈球菌帶菌與妊娠結局[J].中國婦產科臨床雜志,2013,14(4):312-314.
[7]李金麗,宋曉光.B群鏈球菌兩種檢測方法的比較[J].臨床輸血與檢驗,2018,20(1):89-91.
[8]陸少顏,徐燁,陳泳言,等.江門市圍產期婦女B族鏈球菌的分布及耐藥情況[J].中國婦幼保健,2016,31(7):1383-1385.
[9]侯雅萍,俞菁,樊程.上海長寧地區孕晚期B族鏈球菌感染及耐藥情況分析[J].檢驗醫學與臨床,2018,15(14):2132-2133+2136.
[10]曾選.江西1019例孕婦生殖道B群鏈球菌感染情況分析[J].中國婦幼保健,2014,29(27):4457-4459.
[11]季修慶,陸根生,胡平,等.熒光定量PCR檢測南京地區孕晚期婦女生殖道B族鏈球菌的帶菌情況[J].檢驗醫學,2014,29(6):628-630.
[12]曹雪蓮,溫國明,顏春榮,等.深圳市孕婦B族鏈球菌攜帶與影響因素分析[J].現代預防醫學,2018,45(11):1986-1991.
[13]張麗華,楊維青,張麗,等.廣東東莞地區2009-2014年圍產期孕婦B群鏈球菌的分離與耐藥性分析[J].中國感染與化療雜志,2015,15(6):575-578.
[14]呂磊,吳海軍,汪俊,等.圍產期孕婦陰道B群鏈球菌感染及其藥敏實驗研究[J].國際檢驗醫學雜志,2015,36(12):1784-1785.
[15]許愛霞,余躍華,舒向榮,等.圍產期孕婦B群鏈球菌感染的檢測及耐藥性分析[J].實驗與檢驗醫學,2015,33(1):46-47.
[16]劉鏡光,葉曉濤.深圳地區B族鏈球菌耐藥基因流行研究[J].中華醫院感染學雜志,2017,27(1):54-56,81.
[17]楊瑋,詹碧翠,樓正青.我院2005-2011年無乳鏈球菌的藥物敏感性分析[J].實用醫技雜志,2014,21(02):139-140.
[18]高晶,劉曉艷.女性泌尿生殖道無乳鏈球菌的耐藥性分析[J].檢驗醫學,2015,30(1):13-16.
[19] Elikwu C,Oduyebo O,Anorlu R,et al.Antibiotic susceptibility/resistant gene profiles of Group B streptococci isolates from pregnant women in a tertiary institution in Nigeria[J].J Clin Sci,2016,13(3):132.
[20]王雙杰,岑貞嬌,曾尚娟,等.孕晚期孕婦與嬰兒B群鏈球菌感染情況分析[J].廣西醫學,2017,39(12):1925-1927,1942.
(收稿日期:2018-10-15) (本文編輯:周亞杰)

