經小腦裂隙治療三叉神經痛的解剖及臨床研究
王 鼎 沈永鋒 杜垣峰 俞文華
微血管減壓術(microvascular decompression, MVD)是目前治療三叉神經痛的主要手術方法,但傳統的小腦上外側入路在遇到巖靜脈阻擋等情況時,處理責任血管時比較棘手[1~4]。小腦水平裂-小腦橋腦裂(horizontal-cerebellopontine fissure,CHF-CPF)入路能較好的的彌補傳統入路的缺陷[5,6],現將筆者自2018年1~6月采取經小腦水平裂-小腦橋腦裂入路治療的84例患者臨床療效結合尸頭解剖研究結果報告如下。
資料與方法
1.解剖基礎:(1)材料:選取經甲醛溶液固定后的正常成人頭顱標本5個(共10側),并用紅、藍色乳膠分別灌注標本的動靜脈系統,75%乙醇固定2周后成型。(2)方法:模擬臨床手術體位及方法,采取側臥位,經枕下乙狀竇后入路,耳后發際內1cm長約8cm直切口,開直徑約3cm骨窗,骨窗前緣至乙狀竇后緣,上緣至橫竇下緣,外上方顯露橫竇、乙狀竇轉角處。Y行剪開硬腦膜并固定。分開CHF-CPF前后分別測量可見三叉神經最近腦干點距三叉神經出腦干點的距離D,具體測量方法詳見圖1。

圖1 解剖測量比較研究示意圖A.分開CHF-CPF前可見術野;B.D表示分開CHF-CPF前可見三叉神經最近腦干點距離三叉神經出腦干點的距離;C.分開CHF-CPF后可見術野(可見三叉神經根部);D.分開CHF-CPF后可直視三叉神經入腦干(REZ)區
2.臨床研究資料:回顧性分析筆者所在科室從2018年1~6月收治的84例行MVD手術的原發性三叉神經痛患者。其中男性39例、女性45例,患者平均年齡53歲,平均病程5.3年,左側患病47例、右側患病38例,單支疼痛35例、多支疼痛49例,所有患者術前均行三叉神經MRI檢查排除繼發性三叉神經痛,術中均采取經CHF-CPF入路行MVD治療。
3.手術方法:患者采用全身麻醉,側俯臥位,患側向上,頭架固定。采用耳后發際內直切口,長約7cm。利用銑刀在枕下乳突后方成形約2.5cm×3.0cm小骨窗,骨窗前緣至乙狀竇后緣,上緣至橫竇下緣,外上方顯露橫竇、乙狀竇轉角處。采取經CHF-CPF入路(解剖CHF-CPF 約1cm,同時注意保護溝裂內的小血管),向內下牽開小腦半球,在顯微鏡下暴露三叉神經根全長。完成三叉神經REZ區及責任血管的暴露后,對神經入腦干處(root entry zone,REZ)進行全程探查責任血管,分離后在責任血管與神經根之間采用合適大小的Teflon團將其隔開。對三叉神經遠端可能存在的血管壓迫也同時進行Teflon球隔離,硬膜下操作結束后原位縫合硬膜,骨瓣復位固定,分層嚴密縫合軟組織。統計患者術后療效及并發癥發生率、術后療效評判標準參考巴羅神經病學研究所疼痛預后分級(BNI),Ⅰ~Ⅱ級認為治療有效[7]。
結 果
1.解剖結果:分開CHF-CPF前可見三叉神經最近腦干點距離三叉神經出腦干點的平均距離為3.1mm,分開后在CPF上肢末端均可直視三叉神經出腦干點。尸頭解剖詳見圖2。
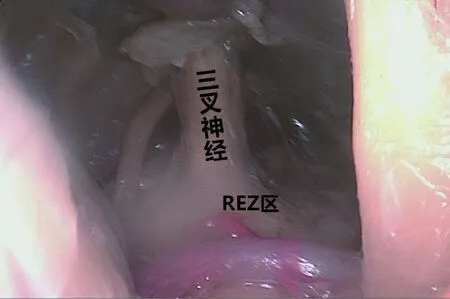
圖2 三叉神經顱內段解剖圖(內鏡下拍攝)圖中可見三叉神經顱內段全程,REZ區顯露良好
2.術后療效:術后有效率為91.7%(77例),37例(44.0%)患者出現低顱壓綜合征,21例(25.0%)患者出現面部麻木,27例(32.1%)患者出現口周皰疹,無病例出現聽力障礙及小腦、小腦腦干損傷。
討 論
目前國內比較普遍的微血管減壓手術入路為枕下乙狀竇后經小腦上外側入路,雖然經過釋放腦脊液、小腦自然下垂、牽拉小腦后大部分患者可以獲得較好的REZ區暴露及手術操作空間,但當筆者術中遇到巖靜脈阻擋、小腦飽滿、腦脊液釋放欠佳或責任血管顯露困難等情況時,REZ區的暴露及手術操作就變的異常艱難[8,9]。此時為了能夠暴露REZ區與責任血管,巖靜脈及小腦所受到的牽拉較劇,有時甚至需電凝后切段巖靜脈的某支主干或分支,這些操作大大增加了小腦挫傷、巖靜脈撕裂的風險。當巖靜脈主干較粗、出血風險極大時,術者甚至只能放棄手術,因為較三叉神經痛給患者帶來的影響,巖靜脈切段或撕裂后造成的小腦梗塞或出血等后果更加可怕,甚至會危及生命[10~14]。
小腦水平裂也稱小腦巖裂,是小腦半球最大的水平裂隙,自后向前將小腦半球分為上下幾乎相等的兩部分,其前外側端與小腦橋腦裂相接。小腦橋腦裂位于橋腦小腦角處,分為上肢和下肢,呈V型,頂點與小腦水平裂相接,兩者之間夾著小腦絨球,其上肢末端正對著三叉神經REZ區,這一特點也正是通過打開小腦水平裂-小腦橋腦裂來顯露三叉神經REZ區的解剖基礎[15]。
術中從小腦水平裂外側開始解剖此腦裂,直到小腦橋腦裂與小腦水平裂的交界處,繼續向三叉神經方向解剖小腦橋腦裂的上肢,筆者觀察到小腦橋腦裂的上肢終端即手術所需暴露的三叉神經REZ區,責任血管也容易辨認,同時原本看似阻擋手術操作的巖靜脈也隨著小腦上半部被推向小腦幕方向,聽神經則隨著絨球及小腦下半球被推向枕骨大孔方向,詳見圖3,若圖3中病例采取常規手術入路,那么粗大的巖靜脈及飽滿的小腦會給手術帶來極大的困難,只能通過下壓小腦、牽拉巖靜脈等高風險操作來盡量顯露三叉神經REZ區,甚至于有些REZ區顯露極其困難的患者,必須充分權衡切斷巖靜脈進一步充分顯露REZ區與保護巖靜脈但無法充分顯露REZ區這兩種方案的利弊后再決定術中進一步操作。但無論是切斷巖靜脈還是減壓不充分,這兩者都是常規入路在此種病例中給術者帶來的困擾,因為這兩者對患者來說都是無益的。除此之外,上述這些高風險操作在勉強顯露三叉神經REZ區的同時,極有可能會造成小腦挫傷、巖靜脈破裂出血、聽神經牽拉等風險,這些風險都會對手術的安全性、患者術后療效及術后并發癥造成的一定影響。而基于小腦水平裂的解剖特點,筆者通過打此裂隙,不僅大大減少了術中巖靜脈撕裂出血或切斷的概率,也減少了聽神經及小腦的牽拉,在確保REZ區良好顯露的同時進一步降低了術后小腦、腦干梗死、出血及聽力受損的概率,這也是小腦水平裂-小腦橋腦裂入路在這類患者中較常規入路凸顯的優勢。

圖3 術中打開小腦水平裂-小腦橋腦裂前后術區比較圖A.三叉神經REZ區受巖靜脈及小腦阻擋;B.打開CHF-CPF后小腦及巖靜脈不再阻擋手術通路,REZ區顯露良好
通過尸頭解剖得出分開CHF-CPF前可見三叉神經最近腦干點距離三叉神經出腦干點的平均距離為3.1mm;分開后在CPF上肢末端均可直視三叉神經出腦干點。從另一個角度來講,可見三叉神經最近腦干點距離三叉神經出腦干點越近,術中對小腦及面聽神經的牽拉需求越小,手術操作空間也越大,這也說明打開CHF-CPF在顯露三叉神經REZ區及減少小腦及面聽神經牽拉上優于傳統手術入路。鑒于常規入路的缺陷,基于解剖基礎筆者認為可以采用打開CHF-CPF上肢的方法來顯露三叉神經REZ區,辨別責任血管。Fujimaki等[16]就提出過聯合經小腦水平裂-小腦上入路治療三叉神經痛,通過解剖小腦水平裂的蛛網膜,打開小腦水平裂,將小腦水平裂上下方的小腦分離后,三叉神經REZ區及小腦前下動脈等責任血管可以良好的暴露于術野中,聽神經所受到的張力也從原來的平行于聽神經長軸方向變為垂直于其長軸方向,后者對聽神經的損害要遠小于前者,這也大大降低了術后聽力損害的概率[17]。其采取此入路治療的6例患者術后無病例出現聽力減退在一定程度上也證實了此入路的合理性與可行性。雖然其提出聯合小腦上-小腦水平裂入路主要是為了減少術中對聽神經的損害,但結合上述解剖研究及臨床應用,筆者發現打開小腦水平裂-小腦橋腦裂后,在減少對聽神經牽拉的同時,常規手術入路中看似阻擋手術操作的巖靜脈及飽滿的小腦也幾乎不再阻擋手術通路,三叉神經REZ區顯露的更加容易與徹底。所以相比于傳統手術入路,打開小腦水平裂-小腦橋腦裂能夠充分顯露三叉神經REZ區,在保證REZ區的充分顯露時能減少術中對神經血管及小腦的牽拉,降低術后小腦腦干損傷及聽力障礙等并發癥的發生率,特別是在巖靜脈阻擋、小腦飽滿及腦脊液釋放欠佳的病例中,此手術入路是較好的選擇。
本研究中84例患者臨床術后療效為91.7%(77例),37例(44.0%)患者出現低顱壓綜合征,21例(25.0%)患者出現面部麻木,27例(32.1%)患者出現口周皰疹,無病例出現聽力障礙及小腦、小腦腦干損傷。報道的采取經CHF-CPF治療的106例患者術后有效率為95.3%[18]。趙衛國等[19]報道的采取常規入路治療的術后有效率為94.2%,療效大致相仿,均較為滿意。目前相關報道術后顱內出血等嚴重并發癥的發生率為1%左右,最高病死率達7%[10,20,21]。本研究84例采取小腦水平裂-小腦橋腦裂入路手術的患者中無病例出現術后顱內出血等嚴重并發癥,也凸顯了此入路的優越性與安全性。
通過小腦水平裂-小腦橋腦裂入路治療三叉神經痛較常規手術入路有較明顯的優勢,此入路能夠更加充分的暴露三叉神經REZ區,減少術中對小腦、腦干及神經組織的牽拉,減少術中巖靜脈的損傷,在取得滿意療效的同時降低術后聽力下降及小腦、腦干損傷等嚴重并發癥的發生率。

