PDR患者視網膜前膜中miR-126和VEGF的表達及意義
金 益 盧珊珊 牟曉月
增生性糖尿病視網膜病變(proliferative diabetic retinopathy,PDR)是糖尿病的嚴重并發癥之一,糖尿病性視網膜損害刺激視網膜新生血管生成,引起纖維增殖,嚴重者可牽拉視網膜導致視網膜脫離,導致患者視力嚴重下降甚至失明[1]。miR-126位于內皮細胞分泌的表皮生長因子樣結構域7中,多項研究證實,miR-126在角膜新生血管等新生血管類眼科疾病中發揮重要調控作用[2,3]。血管內皮生長因子(vascular endothelial growth factor,VEGF)能夠特異性地作用于內皮細胞,促進血管內皮細胞增殖、遷移和血管形成,是重要的促血管內皮細胞生長因子[4]。本研究通過檢測PDR患者視網膜前膜中miR-126、VEGF表達,探究miR-126與PDR新生血管形成的可能作用機制,現報道如下。
資料與方法
1.一般資料:選擇2015年4月~2018年4月在筆者醫院眼科行玻璃體切除術的PDR患者80例(80眼)作為研究對象(PDR組)。納入標準:(1)均為2型糖尿病,符合《中國2型糖尿病防治指南(2013版)》中診斷標準[5]。(2)經眼底熒光血管造影等檢查有視網膜新生血管形成、玻璃體積血等。(3)患者及其家屬對本研究知情同意。(4)經醫院倫理學委員會批準。排除標準:(1)高眼壓癥、青光眼、角膜新生血管等其他眼部疾病。(2)合并嚴重心臟、肝臟、腎臟、血液病、免疫系統及代謝系統疾病。(3)無既往眼部手術史、激光治療史及嚴重前節屈光間質渾濁。另選擇同時期行玻璃體切除術的非糖尿病特發性黃斑裂孔(idiopathic macular hole,IMH)患者50例(50眼)作為對照(IMH組)。
2.視網膜前膜采集:術前控制PDR患者血糖在正常范圍,行常規眼壓、視力等檢查。采用23G三切口玻璃體切除術,剝離視網膜前膜,使用顯微鑷(廣州達美康科技有限公司)取出膜組織。
3.RT-PCR:取視網膜前膜組織,提取膜組織RNA,分別以U6、β-actin為內參對照,RT-PCR檢測膜組織中miR-126和VEGF mRNA、CD34 mRNA相對表達量。miR-126引物上游:5′-GGGGTCGTACCGTGAGT-3′,下游:5′-CAGTGCGTGTCGTGGAGT-3′,VEGF引物上游:5′-AGGGCAGAATCATCACGAAG-3′,下游:5′-GGGAACGCTCCAGGACTTAT-3′,CD34引物上游:5′-CCTGCCGTCTGTCAATGTC-3′,下游5′-GCACTCCTCGGATTCCTGAAC-3′。
4.免疫組織化學染色:將上述視網膜前膜迅速轉入10%甲醛固定液中固定10~24h,經不同濃度梯度乙醇脫水后,使用二甲苯置換出膜組織中乙醇,浸蠟后包埋于石蠟中,冷卻后,連續切片4mm厚,攤片,70℃烤片1h。組織染色方法:石蠟切片經常規脫蠟、脫水、組織抗原修復及阻斷內源性過氧化酶活性后,加入正常山羊血清封閉,室溫放置30min后,分別加入稀釋過的山羊抗兔VEGF抗體、鼠抗人CD34抗體(上海艾博抗貿易有限公司),以PBS代替一抗作為對照,4℃下過夜孵育后,室溫放置30min,沖洗,加入二抗(上海艾博抗貿易有限公司),37℃孵育1h,沖洗。DAB染色,蘇木素復染,脫水、封片,顯微鏡下觀察、拍照。
5.圖像分析:(1)VEGF蛋白分布密度:顯微鏡下,采用計算機圖像采集系統隨機采集每個VEGF免疫組化染色切片的3個區域圖像,應用Image-proplus 6.0軟件分析圖像,細胞質或(和)細胞膜呈棕褐色為陽性,選取特定陽性區域,計算陽性區域積分吸光度(integral absorbance,IA)值,以IA平均值代表VEGF蛋白分布密度。(2)微血管密度(microvessel density,MVD)計數:參考韓林峰等[6]方法計數MVD,被CD34抗體染色為棕褐色的單個內皮細胞或細胞簇即為1個微血管計數,組織結構不相連的分支結構也記作1個微血管,排除血管肌層較厚的血管。首先顯微鏡(×100)下找到微血管最多的區域,然后計數(×200)3個視野的微血管數,取3個視野平均數作為MVD。
結 果
1.兩組一般資料:PDR組和IMH組患者性別、年齡、術前眼壓等一般資料比較,差異無統計學意義(P>0.05),術前血糖、最佳矯正視力等一般資料比較,差異有統計學意義(P<0.05),詳見表1。
2.兩組miR-126、VEGF mRNA表達水平:PDR組患者視網膜前膜組織中miR-126相對表達量低于IMH組患者,VEGF mRNA、CD34 mRNA相對表達量高于ROV組患者,兩組患者視網膜前膜組織中miR-126、VEGF mRNA、CD34 mRNA相對表達量比較,差異有統計學意義(P<0.05),詳見表2和圖1。
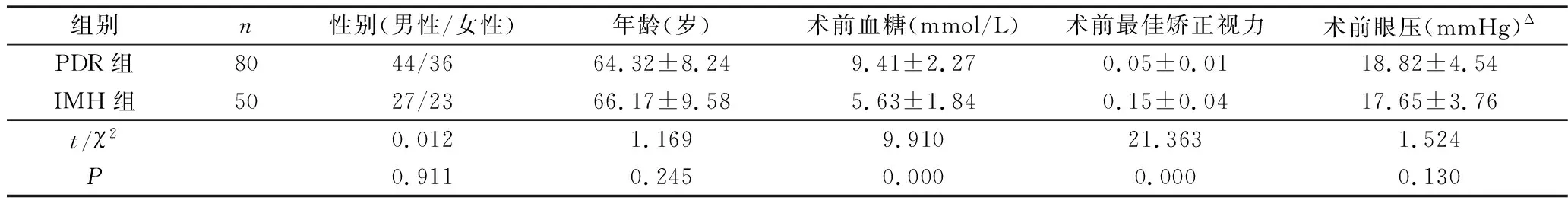
表1 兩組一般資料比較
Δ1mmHg=0.133kPa
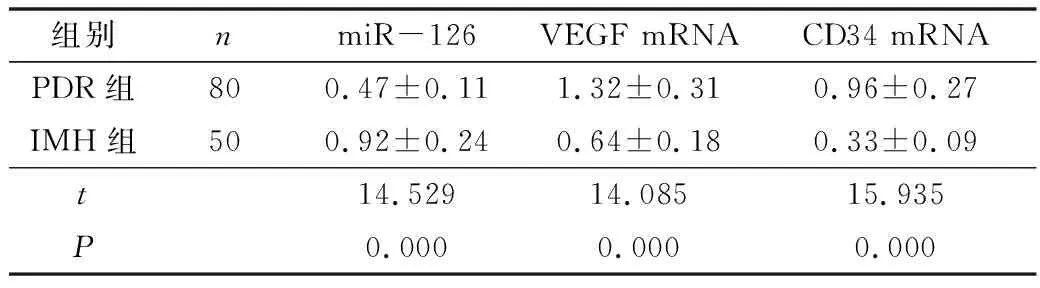
表2 PDR組和IMH組患者視網膜前膜組織中miR-126、VEGF mRNA表達水平
3.免疫組化:免疫組化染色發現,PDR組患者視網膜前膜中VEGF、CD34均呈陽性表達,IMH組患者視網膜前膜中VEGF、CD34陽性表達較PDR組減少。
PDR組患者視網膜前膜中VEGF IA值為0.031,IMH組患者視網膜前膜中VEGF IA值為0.016,PDR組患者視網膜前膜中VEGF IA值顯著高于IMH組患者(t=11.619,P=0.000)。200倍顯微鏡下計數,PDR組視網膜前膜MVD為5.82~10.31個,平均MVD為8.06±1.57個,IMH組MVD為1.96~5.87個,平均MVD為3.91±0.82個,PDR組患者視網膜前膜MVD顯著高于IMH患者(t=4.058,P=0.015),詳見圖2。
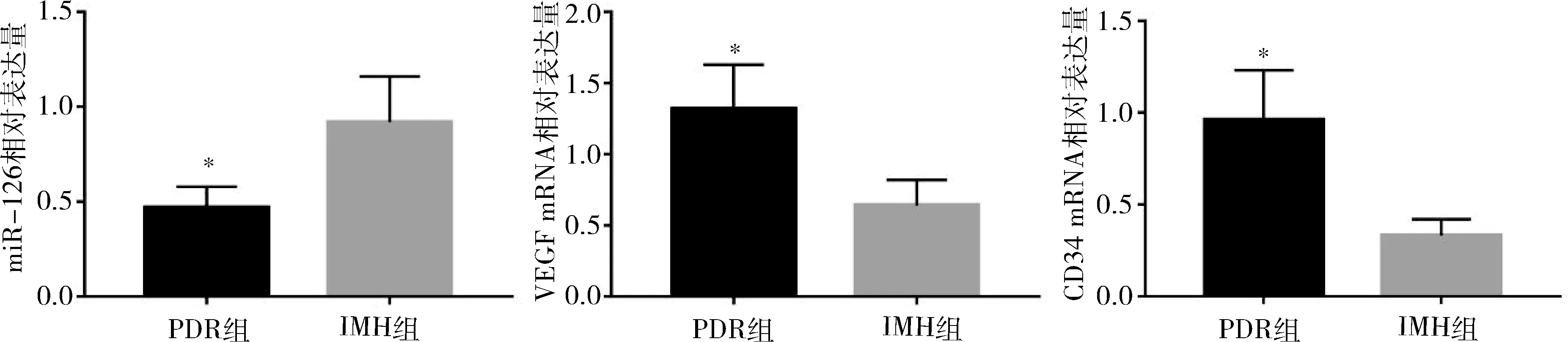
圖1 miR-126、VEGF mRNA、CD34 mRNA相對表達量與IMH組比較,*P<0.05
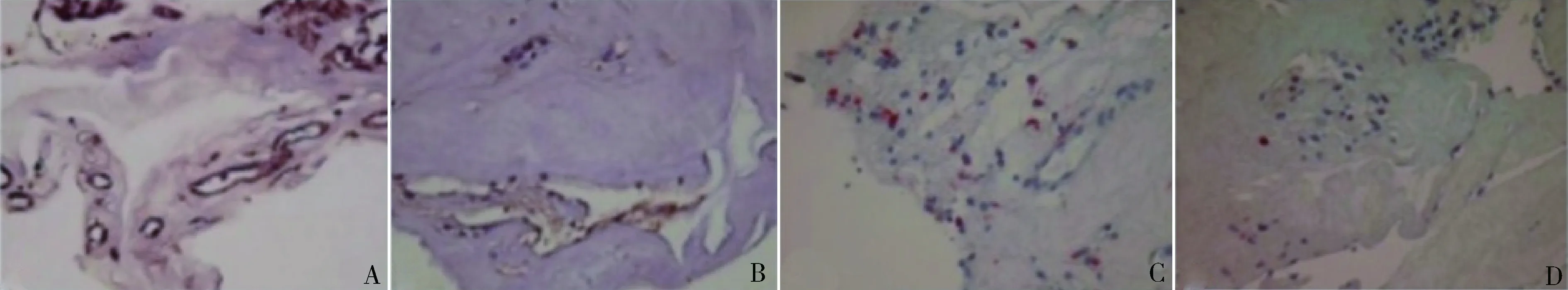
圖2 PDR組患者視網膜前膜中VEGF免疫組化(×400)A.PDR組VEGF蛋白表達;B.IMH組VEGF蛋白表達;C.PDR組CD34陽性細胞;D:IMH組CD34陽性細胞
4.PDR組miR-126、VEGF的關系:PDR組患者視網膜前膜組織中miR-126與VEGF表達水平呈顯著負相關(r=-0.543,P=0.014),與CD34表達呈顯著負相關(r=-0.730,P=0.000);PDR組患者視網膜前膜組織中VEGF與CD34表達水平呈顯著正相關(r=0.571,P=0.005),詳見圖3。
討 論
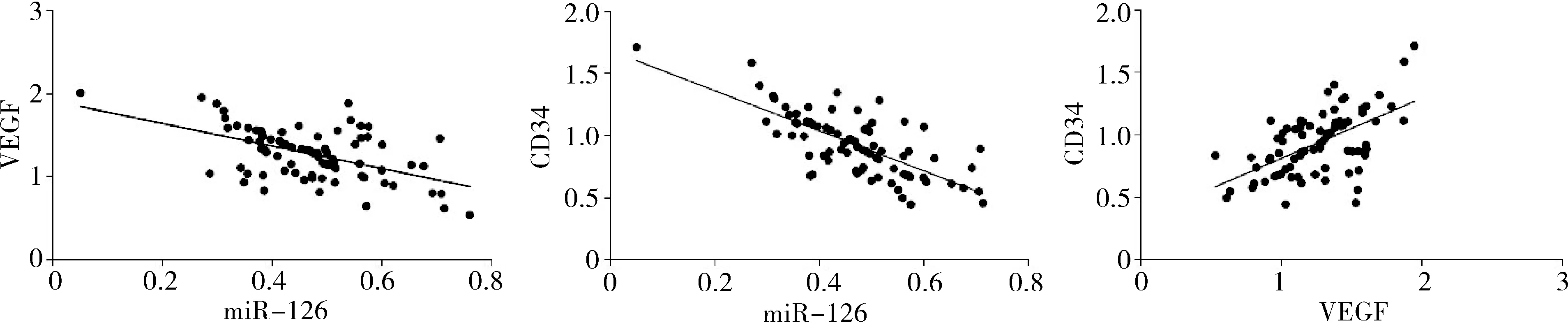
圖3 miR-126、VEGF、CD34的相關性分析
糖尿病性視網膜病變(diabetic retinopathy,DR)是由持續性高血糖引起的一種慢性、進行性危害視力的視網膜微血管病變,PDR以視網膜出現新生血管形成為主要特征,對患者視力危害更大[7,8]。研究表明,miR-126表達下調可能與糖尿病患者內皮損傷有關,并通過介導內皮功能損傷參與糖尿病血管并發癥發生[9]。
動物實驗表明,DR小鼠內皮細胞和視網膜周細胞中miR-126表達明顯降低,IRS-1明顯升高,而過表達miR-126可明顯抑制內皮細胞和視網膜周細胞侵襲和生存能力,抑制IRS-1及PI3K/AKT通路蛋白表達,提示miR-126在DR發生中具有重要調控作用,可能是DR的潛在治療靶點[10]。CD34抗原一種與新生小血管相關的階段特異性白細胞分化抗原,選擇性地表達與人類血管內皮細胞、祖細胞表面,在新生血管內皮細胞中表達量遠高于非新生血管內皮,是最穩定、敏感且特異性的新生血管內皮標志物[11,12]。本研究顯示,PDR患者視網膜前膜組織中miR-126相對表達量顯著低于對照組,VEGF mRNA、CD34 mRNA相對表達量顯著高于對照組,免疫組化觀察發現,PDR組患者視網膜前膜中VEGF、CD34陽性表達多于對照組,PDR組VEGF蛋白分布密度及MVD均顯著高于對照組,說明PDR患者新生血管增多。
DR病理改變包括視網膜基膜增厚、毛細血管閉塞、血-視網膜屏障破壞及新生血管生成等,毛細血管閉塞可導致視網膜局部缺氧,引發VEGF等促進組織血管生成因子的產生,進一步促進新生血管生成,使DR發展成為PDR[13,14]。VEGF參與DR的發病機制包括:①糖代謝的多元醇通路異常激活可進一步激活VEGF基因,促進DR病程進展;②高糖可激活蛋白激酶C途徑,通過上調VEGF,促進新生血管形成,促進DR進展為PDR;③糖基化終末產物(AGEs)過量產生促進VEGF分泌,增加視網膜毛細血管通透性;④VEGF促進慢性炎癥過程,進一步損害視網膜內皮細胞[15,16]。多項研究證實,VEGF是miR-126的靶基因,兩者在促進新生血管生成、維持血管完整性等過程中存在調控作用。如Chen等[17]研究證實,過表達miR-126可以通過負調控VEGF-A信號,抑制胃癌腫瘤生長和腫瘤血管生成。另有研究表明,miR-126在風濕性關節炎中低表達,促進成骨細胞中VEGF表達,增加內皮細胞血管生成,而過表達miR-126則有相反效果[18]。
本研究顯示,PDR患者視網膜前膜中miR-126表達水平與CD34呈顯著負相關,而VEGF表達水平與CD34呈顯著正相關,說明視網膜前膜中miR-126、VEGF表達水平與新生血管生成有關。PDR患者視網膜中VEGF表達異常增高,誘導大量新生血管生成,手術治療中極易出現活動性出血而影響手術成功率。近年來臨床實驗表明,抗VEGF治療抑制新生血管活動性,可有效提高手術成功率[19]。本研究表明,PDR患者視網膜前膜中miR-126表達水平與VEGF呈顯著負相關,推測miR-126和VEGF在PDR新生血管生成中存在調控機制,通過干擾miR-126表達,可降低視網膜前膜中VEGF表達,對PDR病情發展起抑制作用,且有助于提高PDR治愈率及術后視力恢復。
綜上所述,PDR患者視網膜前膜中miR-126和VEGF異常表達,可能是新生血管形成的重要病理機制,在PDR發病及進展過程中發揮重要調控作用,提示miR-126可作為PDR臨床治療的新靶點。但miR-126和VEGF在視網膜前膜新生血管形成的具體調控途徑有待于進一步探究。

