超聲引導下微波消融治療難治性甲亢臨床療效
杜小梅,李明銳,吳讓兵,王華,宋建瓊
1.達州市中心醫院內分泌代謝科,四川達州635000;2.達州市中心醫院超聲科,四川達州635000
前言
甲狀腺功能亢進癥(甲亢)是臨床常見內分泌系統疾病,臨床主要表現為多汗、消瘦、體質量減輕及心悸等[1]。部分甲亢患者經多種不同治療方法,病情仍難以得到有效控制,治療后反復發作,形成難治性甲亢,而臨床上常規藥物治療、放射性碘治療及外科手術治療均較難滿足難治性甲亢治療需求[2]。微波消融治療是近年來發展起來的腫瘤微創技術,具有微創、安全等優點,目前該技術已逐步用于甲狀腺疾病微創治療[3-4]。國際上已有諸多關于微波消融治療用于甲狀腺結節、惡性腫瘤的報道[5-6],但其在甲亢方面的治療療效仍需大量研究證實。本研究以難治性甲亢患者作為研究對象,分析超聲引導下微波消融治療及常規131碘治療甲亢的療效差異,旨在為難治性甲亢治療方法的選擇提供數據支持。
1 資料與方法
1.1 一般資料
選擇2014年3月~2016年3月達州市中心醫院內分泌科收治的難治性甲亢患者納入研究。納入標準:經臨床表現及病理檢查確診為甲亢;甲狀腺III度腫大;病程≥5年;規范抗甲狀腺藥物治療2年以上仍復發;患者不愿繼續接受抗甲狀腺藥物或手術治療;患者及家屬對本研究知情且簽署同意書。排除標準:合并凝血機制異常、嚴重出血傾向、粒細胞缺乏嚴重及心肺功能疾病導致不能耐受治療者;合并甲狀腺惡性腫瘤者;體內安置心臟起搏器等金屬設備患者。符合上述標準患者共77 例,按照自愿原則進行分組,42 例患者選擇微波消融治療,納入觀察組;35 例患者選擇131碘治療,納入對照組。觀察組男9例,女33 例,年齡28~48 歲,平均(35.65±6.42)歲;病程5~8年,平均(6.86±1.22)年。對照組男5 例,女30例,年齡25~49歲,平均(35.96±6.66)歲;病程5~9年,平均(7.01±1.33)年。兩組患者性別組成、年齡、病程等資料比較無統計學差異(P>0.05),具有可比性。
1.2 方法
兩組患者治療前均完善甲狀腺功能五項、甲狀腺彩超、甲狀腺吸碘率及常規肝腎功能、血常規、心電圖等檢查。對照組患者給予小劑量131碘111~148 MBq,患者用藥劑量根據病程、病情及相關輔助檢查結果進行判斷,治療過程嚴格遵守無菌原則及放射藥物使用規范。觀察組采用經超聲引導下微波消融治療,微波儀器采用KY-2000微波消融儀,消融針為HY-2000微波消融針;超聲儀采用美國GR公司500型彩超。患者取枕間引頸仰臥位,頸部充分伸展以暴露術野,術前經超聲對患者甲狀腺大小、形態及周圍血管、神經等進行探查,根據檢查結果初步確定消融治療病灶部位及范圍,確定穿刺點及途徑。常規消毒鋪巾,采用2%利多卡因行皮膚、穿刺點、甲狀腺前包膜及周圍組織的局部浸潤麻醉,并于甲狀腺真假包膜間注射適量生理鹽水以形成寬約5 mm的隔離帶;超聲引導下將微波消融針穿刺入甲狀腺腺體,開啟微波,由外至內、先深后淺進行多點、多面消融;根據患者病情消融1/3~2/3的甲狀腺組織;消融過程中通過超聲監測消融范圍,直至整個擬定消融范圍被熱量形成的強回聲覆蓋。術后局部壓迫,必要情況下予以適當支持治療。
1.3 觀察指標
兩組患者隨訪6個月,檢測兩組患者治療前后總三碘甲狀腺激素(TT3)、游離三碘甲狀腺激素(FT3)、總四碘甲狀腺激素(TT4)、游離四碘甲狀腺激素(FT4)及促甲狀腺激素(TSH)等甲狀腺功能相關激素水平,記錄治療過程中不良反應發生率;隨訪24個月,記錄患者甲減發生率[7]。
1.4 療效評價
根據患者臨床癥狀及甲狀腺功能癥狀進行療效評價[8]。臨床治愈:除眼部癥狀外,甲亢癥狀基本消失,體征及FT3、FT4、TSH 恢復正常;好轉:癥狀緩解,體征基本恢復,FT3、FT4、TSH等甲狀腺指標顯著好轉接近正常;無效:癥狀、體征及甲狀腺功能指標無明顯變化。治療總有效率=100%-無效率。
1.5 統計學分析
采用SPSS 19.0進行數據處理與統計學分析。計數資料以頻數及率表示,組間比較行χ2檢驗。計量資料以均數±標準差表示,組間比較行獨立樣本t檢驗,組內前后比較行配對t檢驗。以P<0.05表示差異有統計學意義。
2 結果
2.1 兩組患者治療后6個月時臨床療效比較
觀察組治療后6 個月時臨床治愈率顯著高于對照組(χ2=4.567,P=0.033),見表1。
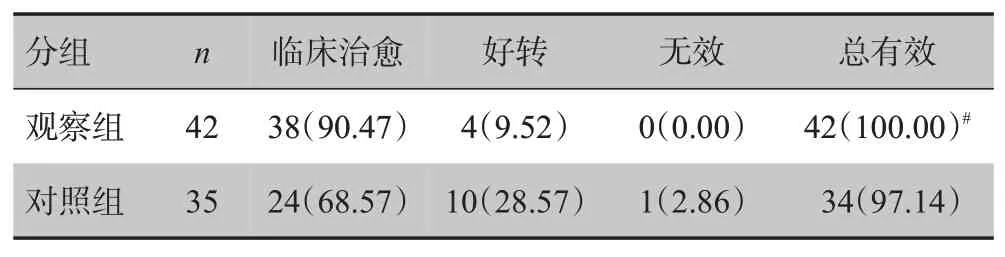
表1 兩組患者臨床療效比較[例(%)]Tab.1 Comparison of therapeutic effects between two groups[cases(%)]
2.2 兩組患者治療前后甲狀腺功能變化情況分析
治療后兩組患者TT3、TT4、FT3、FT4等水平顯著降低(P<0.05),TSH 水平升高(P<0.05),治療前及治療后組間比較差異均無統計學意義(P>0.05),見表2。
2.3 兩組患者不良反應發生情況分析
治療期間或治療后,觀察組患者心率過速2 例,消化道癥狀、肝功能異常各1例,對照組心率過速、消化道癥狀各2例,白細胞異常、肝功能異常各1例,兩組患者不良反應發生率分別為9.52%及16.67%,組間比較差異無統計學意義(P>0.05)。
表2 兩組患者治療前后甲狀腺功能比較(±s)Tab.2 Comparison of thyroid function before and after treatment in two groups(Mean±SD)
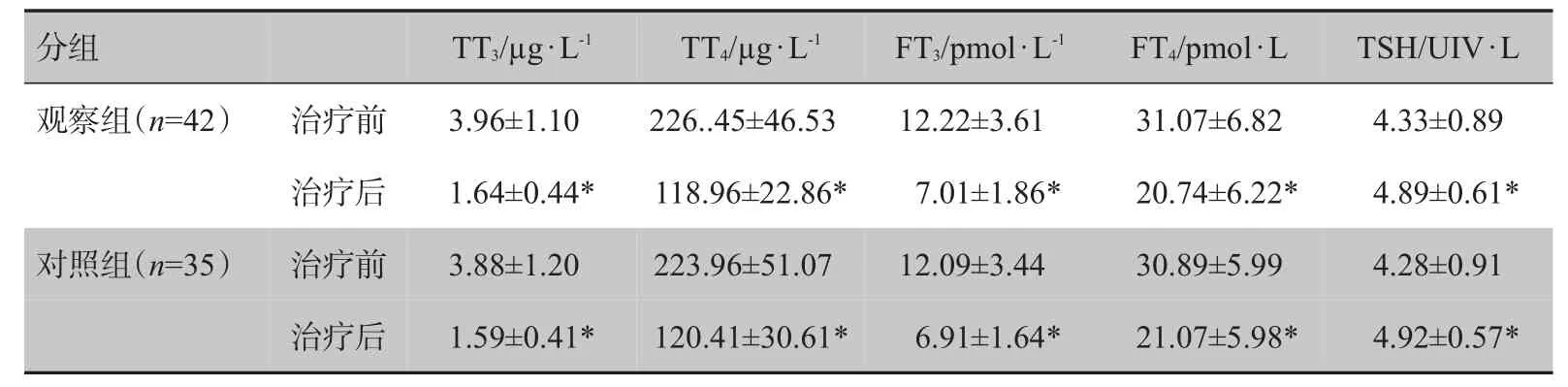
表2 兩組患者治療前后甲狀腺功能比較(±s)Tab.2 Comparison of thyroid function before and after treatment in two groups(Mean±SD)
TT3:總三碘甲狀腺激素;TT4:總四碘甲狀腺激素;FT3:游離三碘甲狀腺激素;FT4:游離四碘甲狀腺激素;TSH:促甲狀腺激素;*表示與治療前比較,P<0.05
TSH/UIV·L 4.33±0.89 4.89±0.61*4.28±0.91 4.92±0.57*分組觀察組(n=42)對照組(n=35)治療前治療后治療前治療后TT3/μg·L-1 3.96±1.10 1.64±0.44*3.88±1.20 1.59±0.41*TT4/μg·L-1 226..45±46.53 118.96±22.86*223.96±51.07 120.41±30.61*FT3/pmol·L-1 12.22±3.61 7.01±1.86*12.09±3.44 6.91±1.64*FT4/pmol·L 31.07±6.82 20.74±6.22*30.89±5.99 21.07±5.98*
2.4 兩組患者遠期轉歸情況分析
隨訪24個月,兩組各有1例復發,觀察組終身性甲減發生率顯著低于對照組(2.38%vs34.29%,P<0.05)。
3 討論
一般情況下甲狀腺功能亢進患者采用規范化藥物治療病情可得到控制,但用藥時間長,且停藥后極易復發;放射性碘治療劑量不易控制,增加患者終身性甲減的風險;外科手術治療也有一定的復發率,且手術風險較大[9-10]。微波消融術在肝臟、肺臟腫瘤治療上應用較多且日趨成熟,近年來也逐漸被用于甲狀腺結節方面的治療,取得較好的臨床療效,但其在難治性甲亢方面的治療優勢尚未明確[11-12]。
本研究結果顯示兩種方法治療后患者甲狀腺功能指標均顯著改善,且治療有效率高達95%以上,提示兩種方法均可有效改善甲亢患者甲狀腺功能,緩解癥狀。放射性碘治療主要利用甲狀腺細胞對碘化物親和力較高特性,可直接選擇性破壞甲狀腺上皮細胞,造成甲狀腺分泌功能降低,消除亢進癥狀[13];微波消融術是利用微波對生物體熱效應產生高溫,從而使細胞內外蛋白變性、細胞脫水,最終使腺體發生凝固性壞死[14]。兩種方式雖治療方式不同,但療效相當。除甲狀腺功能改善,安全性也是甲亢治療的重要評估項目。本研究中微波消融治療中及治療后近期均未見嚴重不良反應,提示其安全性良好。分析微波消融治療在保證治療安全性方面的優勢,一方面,彩超引導可實時觀察穿刺部位情況,有效避開大血管,避免對血管及神經的誤傷,其消融原理為高溫使細胞凝固壞死,避免術中出血,也可阻止甲狀腺素入血,避免甲亢危象發生;另一方面,微波消融術中采用在甲狀腺真假包膜間注射生理鹽水以建立安全隔離帶,增加甲狀腺腺體與周圍神經、血管之間的距離,保證安全操作距離,也可避免術中散熱對周圍組織造成熱損傷[15]。本研究中病例均未出現呼吸困難、聲音嘶啞、皮膚血腫等不良反應。既往研究證實,放射性碘治療引起終身性甲減的概率在60%以上,發生終身性甲減的的患者需長期服用外源性甲狀腺素治療,影響患者生活質量[16]。本研究采用放射性碘治療的患者終身性甲減的發生率顯著高于微波消融術組,提示微波消融治療可在保證治療效果的同時,降低終身性甲減的發生率。

