腹腔鏡下膀胱全切回腸膀胱術后尿路感染的危險因素分析
李敏 謝慶環 趙萍 冷冰
(1 濱州醫學院 山東 濱州 256603)
(2 濱州醫學院附屬醫院 山東 濱州 256603)
膀胱腫瘤是泌尿系統常見的腫瘤之一,以移行上皮細胞癌為常見。腹腔鏡下膀胱全切回腸膀胱術一直為治療該病常用的手術手法,它具有手術損傷小、出血量少、胃腸功能恢復快、住院時間短等優點[1]。但該方法因為術后容易發生尿路感染,因此如何預防術后發生尿路感染成為臨床研究的熱點問題之一,本研究重在探討腹腔鏡下膀胱全切回腸膀胱術后尿路感染的危險因素,為術后的防治尿路感染提供可靠的依據,現報道如下。
1.資料與方法
1.1 一般資料
選取2015年3月—2017年8月因膀胱腫瘤行膀胱全切術來我院就診的患者127例,男性92例,女性35例,術前無感染,符合膀胱腫瘤行腹腔鏡下膀胱全切回腸膀胱術的診斷標準,排除標準:有精神類疾病,肝腎功能嚴重異常,自身免疫功能障礙的患者。該研究經患者同意并簽知情同意書。
1.2 方法
患者先行腹腔鏡下膀胱全切回腸膀胱術,術后采用自行設計的腹腔鏡下膀胱全切回腸膀胱術后尿路感染高危因素篩查表對所有患者的病史和基本信息進行調查,調查表內容包括:患者性別、年齡、膀胱腫瘤位點、糖尿病史、冠心病史、長期臥床、抗生素使用等,并對患者檢查的相關生化指標進行記錄,并隨訪12個月。根據術后是否發生尿路感染分為感染組和對照組, 尿路感染診斷:體溫≥38℃,不明原因的腰痛,腎區叩擊痛,血白細胞增高,B超及X線腎盂造影異常。
1.3 統計學方法
數據采用SPSS22.0軟件進行分析,均數±標準差表示計量資料,t檢驗;單因素分析中χ2進行計數資料比較,多因素分析中自變量的因素采用多元logistic進行回歸分析。P<0.05為差異有統計學意義。
2.結果
2.1 感染率
術后127例患者通過住院期間觀察和出院后12個月隨訪,發現尿路感染者22例,感染率為17.3%。
2.2 術后尿路感染單因素分析
糖尿病病史、長期臥床、 抗生素使用和年齡方面兩組差異有統計學意義(P<0.05),見表1。
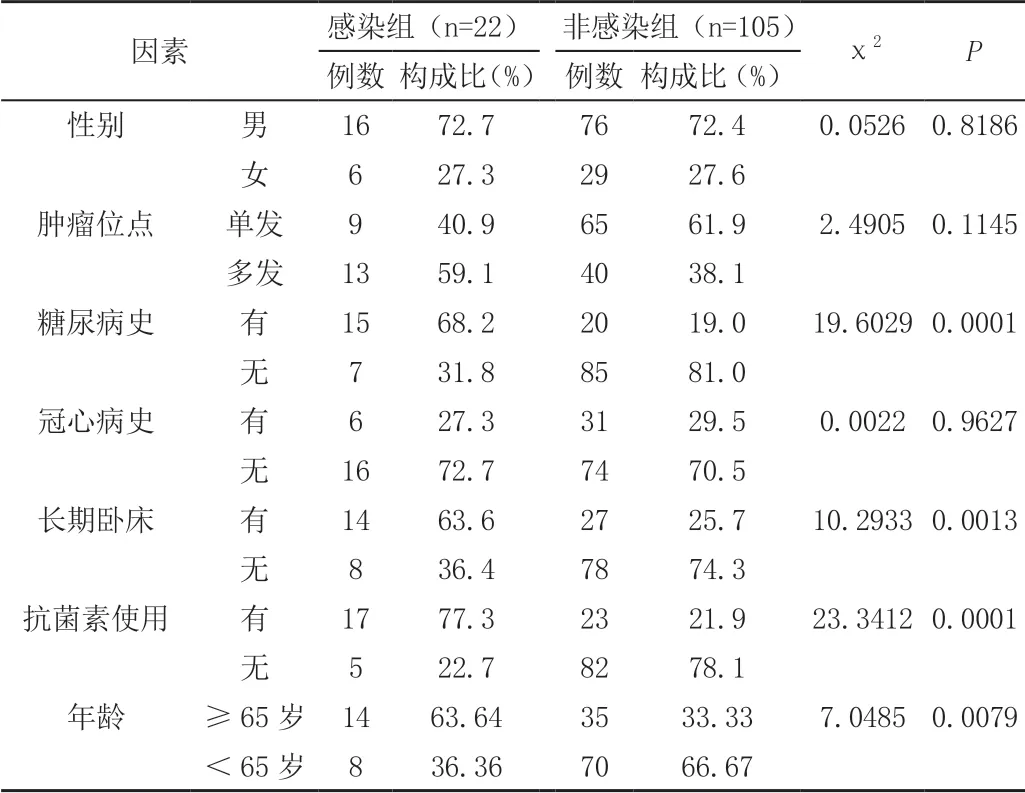
表1 表術后尿路發生感染的單因素與構成比
2.2 術后發生尿路感染的相關因素多因素分析
以術后發生尿路感染為因變量,將單因素分析對術后發生尿路感染有統計學意義的因素為自變量 ,代入多因素非條件 Logistic回歸進行多因素分析結果顯示:糖尿病史、長期臥床,抗生素使用和年齡是術后尿路感染發生的獨立危險因素(P<0.05),見表2。
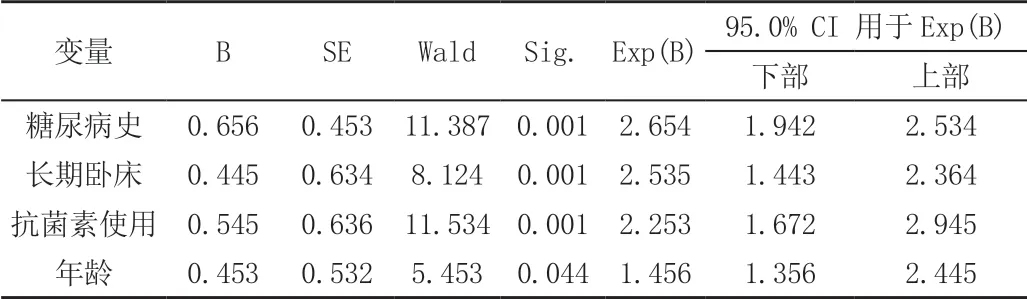
表2 術后尿路感染發生的相關因素多因素分析
3.結論
膀胱腫瘤包括膀胱良性腫瘤和膀胱癌,膀胱腫瘤目前位于男性泌尿生殖系腫瘤的首位,男女的發病比例為3~4:1[2],其中肌層浸潤性膀胱腫瘤的治療為避免局部復發和遠處轉移、提高患者生存率應行膀胱全切術,而腹腔鏡下膀胱全切回腸膀胱術是常用的有效手術手法,但是其存在術后的尿路感染等并發癥,發生尿路感染不但增加患者的經濟負擔,還降低患者的生活質量,因此積極篩查導致腹腔鏡下膀胱全切回腸膀胱術后尿路感染的高危因素非常重要,有助于提前預防并加以控制,以降低感染的發生。
本研究中行腹腔鏡下膀胱全切回腸膀胱術的患者術后尿路感染的發生率為16.5%。發生術后尿路感染的單因素和多因素分析結果均顯示:糖尿病、抗生素使用、長期臥床、年齡與術后尿路感染的發生存在密切相關性,為發生尿路感染的高危因素。抗生素的使用會破環患者機體正常菌群環境,免疫調節失衡,可能造成感染的發生;長期臥床的患者機體的免疫功能下降,易導致感染。糖尿病患者機體內由于血糖水平沒有得到有效控制,導致體內蛋白質、脂肪、碳水化合物代謝紊亂,抵抗力下降,白細胞吞噬能力下降,容易造成感染的發生[3]。感染組的平均年齡明顯高于非感染組的平均年齡(P<0.05),這可能與年齡越大的患者免疫能力出現退行性病變越明顯有關,尤其是腎臟的退變會更加明顯,易導致尿液中細菌侵襲而造成尿路感染。有研究報道60歲以上的泌尿系統感染者是50~60歲者的泌尿系統感染率的3~5倍[4]。
綜上述所,研究中行腹腔鏡下膀胱全切回腸膀胱術的患者術后尿路感染的發生與糖尿病、抗生素使用、長期臥床、年齡等單因素存在相關性,但糖尿病史和年齡則為術后感染發生的高危獨立危險因素,臨床上應積極采取措施,預防感染。

