某醫院近4年AECOPD病人痰培養結果及耐藥分析
劉繼兵 鄧超 張曉清 李孝軍 張強敏 田源 張滔 肖艷
(中江縣人民醫院 四川 中江 618000)
慢性阻塞性肺疾病急性加重期(acute exacerbation of chron—icobstructive pulmonary disease,AECOPD)是指在慢性阻塞性肺疾病病程中,接觸誘因后出現咳嗽、咳痰及氣促等臨床癥狀急劇惡化的情況,嚴重影響患者預后[1]。慢阻肺急性加重的病因中,細菌感染是其最主要原因[2]。因此抗生素的合理選用在AECOPD治療上就起著舉足輕重的作用,但現在隨著廣泛的抗生素使用,細菌耐藥呈現越來越嚴峻的趨勢,如何有效的抗感染是治療慢阻肺急性加重的關鍵。現將對本院AECOPD痰培養陽性患者的病原菌分布及耐藥現狀進行總結報道,為臨床抗菌藥物的選擇提供借鑒。
1.資料與方法
1.1 一般資料
收集2014年1月—2018年6月本院呼吸內科住院的 AECOPD痰培養陽性患者共366人,其中男性患者259例,最小38歲,最大93歲,平均年齡70.62±10.20歲,女性107例,最小年齡41歲,最大87歲,平均年齡67.70±10.90歲。納入標準:患者均符合中華醫學會呼吸病學分會慢性阻塞性肺疾病診治指南(2013年 修訂版)Ⅲ中關于COPD的診斷標準[3]。
1.2 標本的采集
患者晨起漱口后咳深部痰于無菌杯。痰涂片在低倍鏡下上皮細胞25個為合格痰標本,采用全自動微生物分析儀進行分析,紙片擴散法進行藥敏試驗,定量培養菌量≥107efu/mL判定為致病菌。
1.3 統計學方法
應用SPSS17.0軟件進行數據分析。計數資料以構成比統計病原菌分布情況,百分比計算出痰培養陽性率及病原菌藥物耐藥率。
2.結果
2.1 痰培養結果
共收集痰培養陽性菌株366株,格蘭陽性菌株24株,占6.60%,其中金黃色葡萄球菌8株(2.2%),肺炎鏈球菌16株(4.4%)。格蘭陰性菌株342株,占93.40%,其中肺炎克雷伯菌111株(30.30%),銅綠假單胞菌121株(33.1%),鮑曼不動桿菌36株(9.8%),大腸埃希菌48株(13.1%),陰溝腸桿菌16株(4.4%),卡他莫拉菌5株(1.4%)。具體病原菌分布見表1。
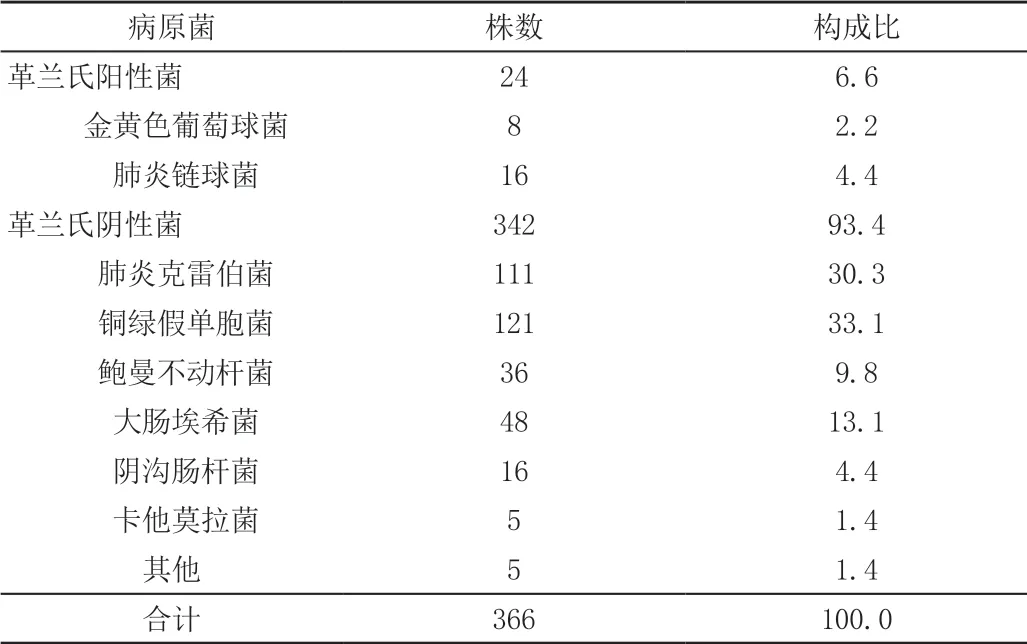
表1 痰培養病原菌構成比(%)
2.2 格蘭陽性菌耐藥情況
革蘭氏陽性菌僅有24株,為金黃色葡萄球菌、肺炎鏈球菌。藥敏結果顯示均對青霉素、紅霉素、四環素、復方新諾明、克林霉素、左氧氟沙星有不同程度的耐藥。金黃色葡萄球菌對青霉素耐藥率為100%,對慶大霉素、紅霉素耐藥率最高,均分別高達(75.0%)。肺炎鏈球菌對紅霉素、克林霉素及復方新諾明、青霉素有很好的耐藥率,分別達(75.0%、62.5%、50.0%、50.0%)。但革蘭氏陽性菌檢出率低,例數較少,不具有統計學意義,具體耐藥情況見表2。
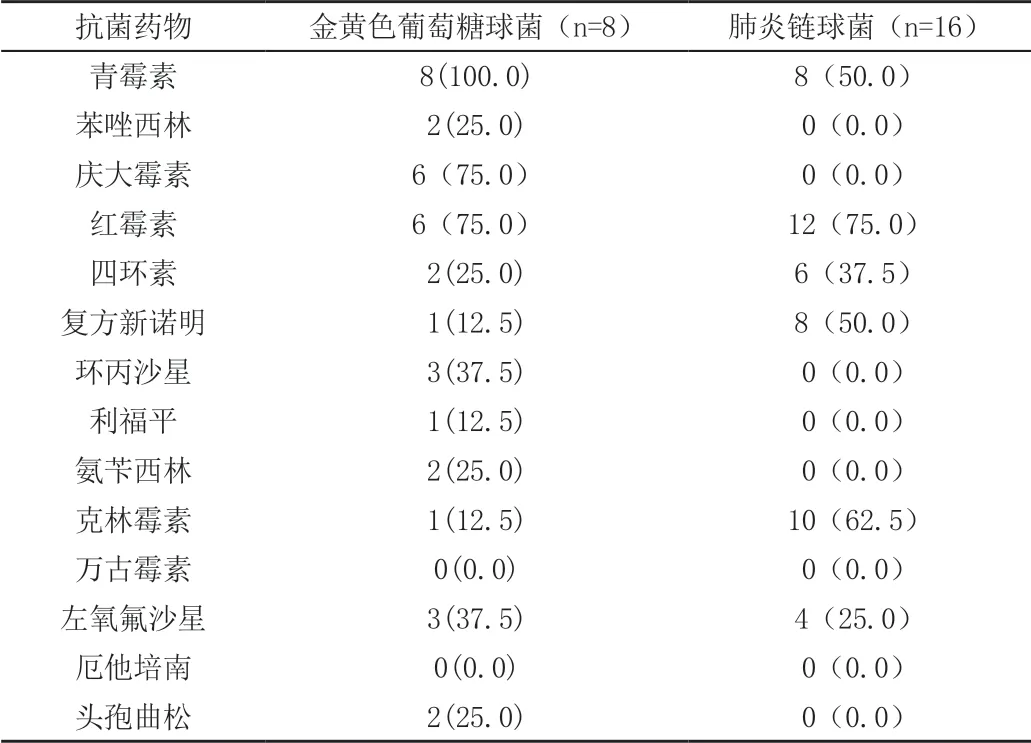
表2 革蘭氏陽性菌耐藥情況 [n(%)]
2.3 格蘭陰性菌耐藥情況
革蘭氏陰性菌株342株,主要為肺炎克雷伯菌、銅綠假單胞菌、鮑曼不動桿菌、大腸埃希菌,所占比例分別高達(30.33%、33.10%、9.84%、13.11%),卡他莫拉菌、奇異變形菌及陰溝腸桿菌所占比例少。藥敏顯示,肺炎克雷伯菌對頭孢唑林、復方新諾明中度耐藥,對哌拉西林他唑巴坦、氨芐西林高度耐藥;銅綠假單胞菌對氨曲南、頭孢曲松、環丙沙星、帕拉西林他唑巴坦中度耐藥,鮑曼不動桿菌對氨基糖苷類、喹諾酮類、頭孢菌素類抗 菌藥物均有不同程度的耐藥,對碳青霉烯類較敏感 。培養出的大腸埃希菌耐藥形式嚴峻,對各類抗菌素均有不同程度的耐藥,具體耐藥情況見表3。
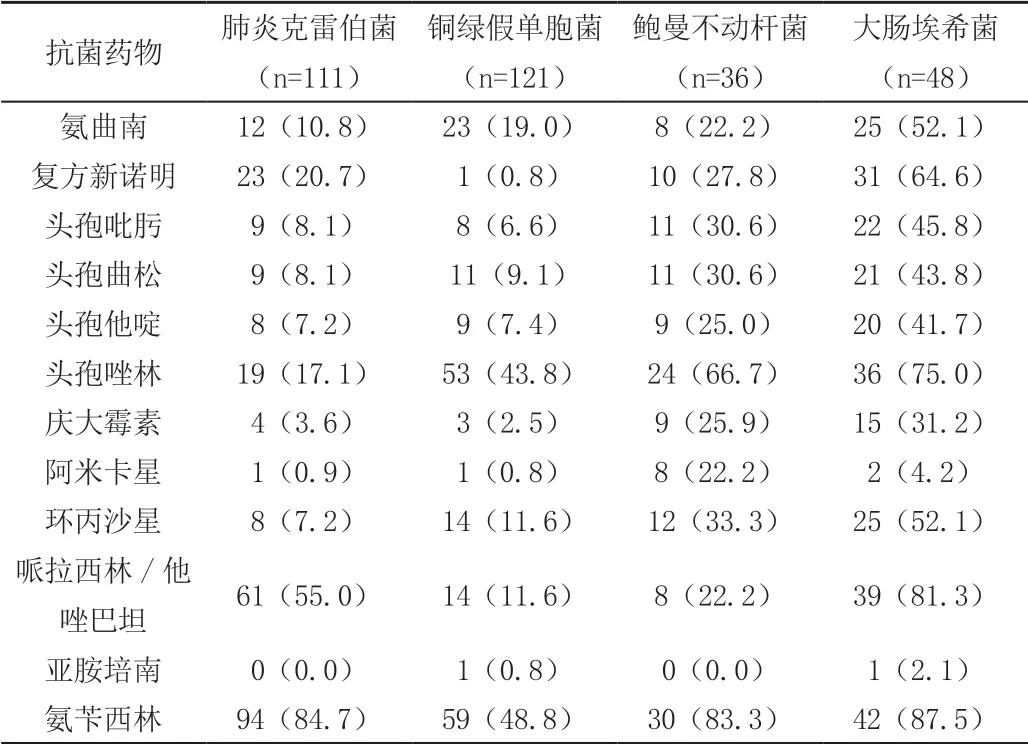
表3 革蘭氏陰性菌耐藥情況 [n(%)]
3.討論
慢性阻塞性肺疾病是一種嚴重危害人類健康的常見病、多發病,其并發癥多、病死率高,且發病率逐年升高。世界衛生組織預測,2020年慢阻肺將從全球疾病死亡原因的第6位上升至第3位。而慢阻肺急性加重是導致患者肺功能下降、病情惡化甚至死亡的首要原因[4]。慢阻肺急性加重期是指疾病過程中患者短期內咳嗽、咳痰、氣喘加重,可伴發熱。呼吸道的病菌感染是導致AECOPD發生、發展的主要因素之一。Daubin等[5]研究發現,超過62.7%的慢阻肺急性加重為細菌感染引起。慢阻肺起病較為緩慢,病程長,多數患者病情常年反復且日益加重,目前臨床慢阻肺急性加重患者幾乎全部使用抗生素,致使抗生素濫用、耐藥菌株增加[6]。本研究收集、總結了我院呼吸內科慢阻肺急性加重期患者痰培養病原菌的分布及耐藥情況,為臨床合理經驗性應用抗菌藥物提供依據。
共收集格蘭陽性菌株22株,為金黃色葡萄糖球菌及肺炎鏈球菌,它們對青霉素均高度耐藥,對紅霉素、四環素、復方新諾明、克林霉素、左氧氟沙星有不同程度的耐藥,這與王敏等研究是一致的[7]。紅霉素曾被認為對革蘭陽性球菌有良好的效果,也是青霉素過敏者的首選替代藥物,但我院痰培養標本顯示其耐藥率較高,在本地區紅霉素應避免作為革蘭陽性菌的經驗治療。這兩種菌株對厄他培南及萬古霉素均敏感。但我院痰培養結果顯示格蘭陽性菌株例數偏少,占比低,缺乏統計學意義。分析原因可能是慢阻肺患者免疫力低下、病情反復,易合并格蘭陰性菌感染。其次合格的送檢標本和培養技術的不完善也可能是格蘭陽性菌株偏少的原因。
共收集格蘭陰性菌株342株,占總菌株數的93.44%,以肺炎克雷伯菌、鮑曼不動桿菌、銅綠假單胞菌以及大腸埃希菌最為常見,藥敏結果顯示這四種菌群均對頭孢唑林、氨芐西林均高度耐藥,這與孫云暉等的研究一致[8],對三代頭孢、喹諾酮類也均有不同程度的耐藥。肺炎克雷伯菌對哌拉西林他唑巴坦的耐藥率高達54.95%,與國內其他研究有所差異,可能與本院抗菌素使用分布存在一定關系。銅綠假單胞菌是慢阻肺急性加重患者致病菌中最常見的病原菌,在本研究中收集例數占比最多,藥敏顯示對三代頭孢耐藥率比較高,其除對頭孢曲松、頭孢噻肟的敏感性低于15%。對氨基糖苷類及碳青霉烯類抗菌素較為敏感,對大多數其他抗菌藥敏感性均在85%以上,與2014年CHINET中國細菌耐藥性監測結果相似[9]。鮑曼不動桿菌對常用抗生素的耐藥率均在20%以上,這與鄒瑩等研究相同[10],對碳青霉烯類抗菌素敏感,這與滕鴻的研究有所差異[11]。大腸埃希菌的耐藥形勢最為嚴峻,除對氨基糖苷類及碳青霉烯類較為敏感外,對其他常用抗菌素的耐藥率都在30%以上,對氨曲南、復方新諾明、頭孢唑林、哌拉西林他唑巴坦、氨芐西林的耐藥率更是高達50%以上。我院痰培養中格蘭陰性菌所占比例較國內王晶等及夏慧等的研究略有差異,其原因可能是AECOPD患者痰標本病原體的構成隨著地域的變化而存在一定差異,其次地域氣候差異、生活習慣不同,醫療條件的差異,臨床醫師對抗生素指征的把握也會導致病原菌差異[12、13]。由于抗菌素的不合理應用及慢阻肺患者本身的生理狀況,導致真菌感染一種常見感染類型,有國內文獻報道真菌感染占慢阻肺患者總感染比重的9.7%[14],但本院痰培養標本未收集到真菌培養陽性的病例,可能與我院真菌培養技術的不成熟有關。
綜上所述,近幾年我院痰培養結果顯示,慢阻肺患者肺部感染主要病原菌為格蘭陰性菌,肺炎克雷伯、銅綠假單胞菌為占絕大部分,其次為鮑曼不動桿菌及大腸埃希菌,格蘭陰性菌總體耐藥率高,以大腸癌菌的耐藥形勢最為嚴峻。革蘭陽性菌檢出率低,缺乏統計學意義。針對我院真菌培養的不足,應提高真菌培養技術。對于慢阻肺病人,應積極完善痰培養檢查,根據藥敏結果避免選擇耐藥率高的抗菌素,對提高病人治療效果、降低耐藥率的發生有重要意義。

