不同外膜縫合方法對神經移植再生影響的實驗研究
黃天宇,曾 媛,周 鑫,秦大蓮,鄒永根
(西南醫科大學:1附屬中醫醫院骨傷科;2附屬醫院藥劑科,四川瀘州 646000)
周圍神經是由感覺、運動、交感三種纖維混合而成的神經。臨床上周圍神經損傷非常常見,盡管許多研究者對其損傷和修復做了大規模的臨床和基礎研究,但其療效仍然難以令人滿意[1]。目前,神經束膜縫合術、神經外膜縫合術以及外膜束組膜縫合術是應用顯微外科技術修復受損神經的主要縫合方法,在臨床上具體怎么選擇縫合方法,需要結合患者周圍神經的損傷的部位、范圍及嚴重程度來決定[2]神經移植按血供情況來分類,可分為不吻合血管的神經移植和吻合血管的神經移植,對于長段的神經移植,尤其是瘢痕組織較多的,帶血供的神經移植無論在動物實驗中還是在臨床上都要明顯優于不帶血供的[3],但是對于正常的移植床而言,帶與不帶血供的神經移植之間相比是否有明顯的優勢尚存在一定的爭議。因此本實驗設計將大鼠的坐骨神經損傷進行自體神經移植作為動物模型,分別比較帶血供與不帶血供的神經移植,且將順行放置和逆行放置縫合進行比較。
1 材料和方法
雄性SD 大鼠40只,體重200±20 g,由西南醫科大學動物實驗中心提供。根據不同外膜縫合方法隨機分為4組(n=10)。大鼠稱重后3%戊巴比妥鈉(0.2 mL/100 g)腹腔注射麻醉,大鼠俯臥位固定,右側大腿后部正中切口,自右側股骨后中1/3跨過腘窩至小腿后上方,于大腿后側肌肉間隙鈍性分離顯露坐骨神經。各組分別做以下處理:A組(不帶血供的順行放置外膜縫合自體神經移植):避開坐骨神經的供養血管,選擇坐骨神經切斷位置在梨狀肌出口下緣1 cm處,第二次切斷坐骨神經的位置為其遠端距近端吻合口1 cm 處,將這段作為移植段坐骨神經,與周圍組織完全游離,分別于原位即移植段神經近端和遠端保持一致的順行放置行坐骨神經外膜縫合;B 組(不帶血供的逆行放置外膜縫合自體神經移植):將移植段坐骨神經與周圍組織及滋養血管完全游離,顛倒近端和遠端,逆行放置,行坐骨神經外膜縫合;C組(帶血供的順行放置外膜縫合自體神經移植):根據該段坐骨神經滋養血管的具體情況,游離出一段軟組織,其中包含有滋養血管,并保留不予以切除,同前面方法一樣切除1 cm坐骨神經作為移植段,于原位即移植段神經近端和遠端保持一致的順行放置行坐骨神經外膜縫合;D組(帶血供的逆行放置外膜縫合自體神經移植):將帶有滋養血管的移植段神經顛倒近端和遠端,逆行放置,行坐骨神經外膜縫合。觀察各組縫合后的神經張力情況,效果滿意后,逐層縫合肌肉、皮下筋膜及皮膚,用無菌紗布包扎切口,放回籠中喂養。各組分別于4、8、12周后取材。
1.1 大體觀察
術后4、8、12周觀察各組大鼠右下肢外觀、步態分析。大腿后側肌肉間隙鈍性分離顯露坐骨神經,觀察移植神經外觀。
1.2 電生理檢查
術后4、8、12 周測定各組大鼠運動神經傳導速度,將記錄電極插入脛前肌內,使用BL-420 生物機能實驗系統,進行動作電位(CMAP)檢查,得出運動神經傳導速度(MCV)。
1.3 組織學觀察
術后4、8、12周在大鼠坐骨神經近端、遠端吻合口3 mm 處切取坐骨神經,常規固定包埋,行HE 染色,光鏡下觀察,每張切片采集3個不同視野的圖像(每個視野放大100 倍),使用Mias-300 圖像分析系統對采集來的軸突圖像進行分析。計算再生軸突恢復率,并用統計學方法對各組結果進行分析。
1.4 數據分析
2 結果
2.1 一般觀察
2.1.1 一般情況
術后4 周各組大鼠只有極少數神經恢復,大部分出現有跛行步態、垂足,足背伸功能障礙,A、B 組術后8 周、12 周少數大鼠足背伸功能有所恢復。C、D組術后8周,神經恢復較好,背伸功能逐漸恢復,跛行步態較前改善,術后12 周背伸功能進一步改善。總體上看,C、D 組在足背伸功能恢復上均好于A、B組,見圖1。
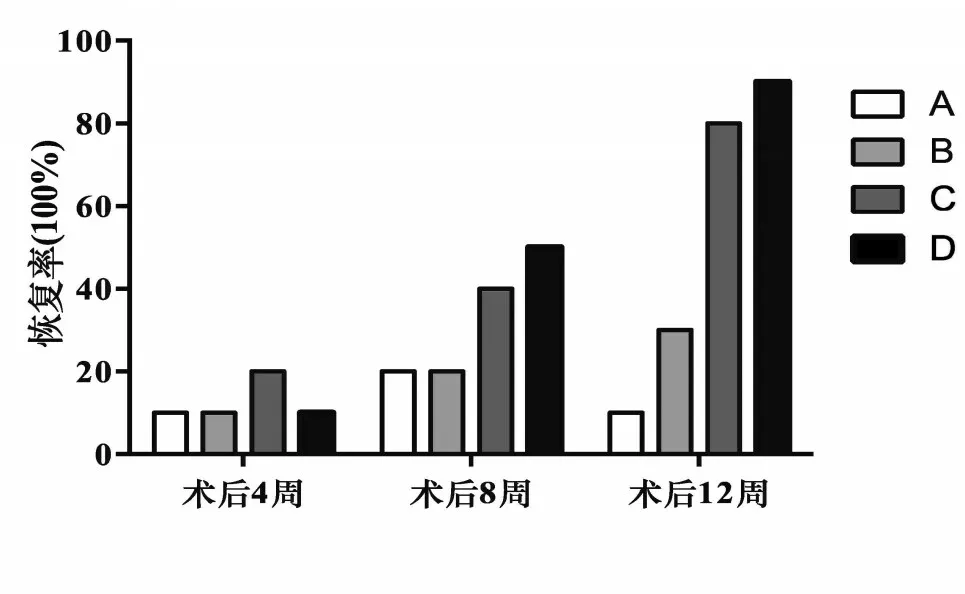
圖1 術后各實驗組足背功能恢復情況
2.1.2 解剖觀察
A、B組術后4周所有大鼠坐骨神經移植段周圍均有大量瘢痕形成,并與周圍軟組織相粘連神經游離較困難,神經外膜血運較差,術后8周瘢痕較前減少,神經外膜血供稍好轉,術后12 周大部分大鼠坐骨神經移植段周圍仍有粘連,大部分神經吻合口明顯增粗,較多出現神經瘤,神經遠端無明顯變性,對刺激反應不敏感。C、D組術后4周大部分大鼠坐骨神經移植段周圍有部分瘢痕組織,與周圍組織粘連程度較輕,神經外膜血運良好,神經表面光滑,術后8周神經周圍瘢痕組織已經開始逐漸減少,術后12周大部分移植段神經周圍粘連已明顯減輕,部分神經外觀已基本恢復原樣,極少數的神經吻合口有神經瘤形成,近端及遠端吻合口無明顯增粗,神經遠端無明顯變性,刺激反應敏感,見圖2。
2.2 電生理檢查
神經損傷時,會出現神經傳導速度(MCV)明顯減慢,也可能因為軸索的嚴重損害,出現神經傳導速度的減慢。C、D組檢測到的神經傳導速度優于A、B組(P<0.05),A、B組之間和C、D組之間即順行放置縫合與逆行放置縫合之間比較無統計學差異(P>0.05),見圖3。
圖2 術后神經恢復情況

圖3 各組大鼠術后不同時間神經傳導速度情況
2.3 組織學觀察
坐骨神經HE 染色切片后于光鏡下觀察顯示術后4周A、B組可以看見新的髓鞘形成較少,有大量的髓鞘變形、水腫、崩解。C、D組可以看見新的髓鞘形成較多,有少量的髓鞘變性、水腫、崩解,雪旺細胞增殖活躍,在移植神經的近側吻合口,有部分再生的軸索通過(見圖4);術后8周、12周A、B組可見髓鞘稀疏,排列紊亂,散在血管,再生的神經纖維較少,神經的排列不規則,周圍的結締組織增生明顯增多。C、D 組可見髓鞘密集,分布均勻,成熟度高,再生的神經纖維較多,排列較規則,周圍的結締組織增生少,再生的軸索通過遠端吻合口進入坐骨神經的雪旺細胞索內,并向遠端生長,見圖5。
計算術后再生軸突恢復率。術后4、8、12周,C組和D 組的近端、遠端再生軸突恢復率均優于A 組和B組(P<0.01),A、B組之間和C、D組之間即順行放置外膜縫合與逆行放置外膜縫合之間比較差異無統計學意義(P>0.05),見圖6、圖7。
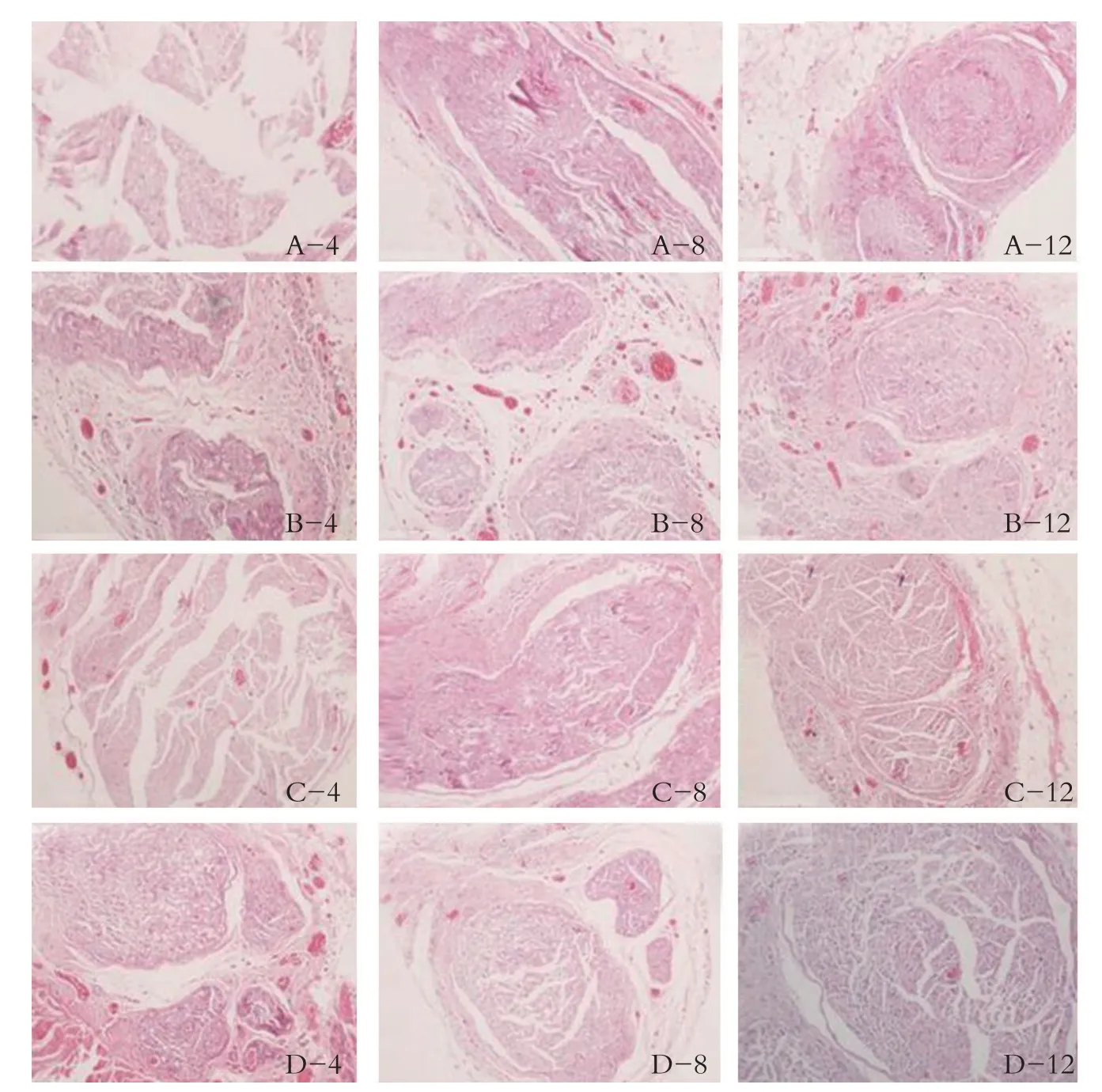
圖4 不同時期各組近端周神經HE染色
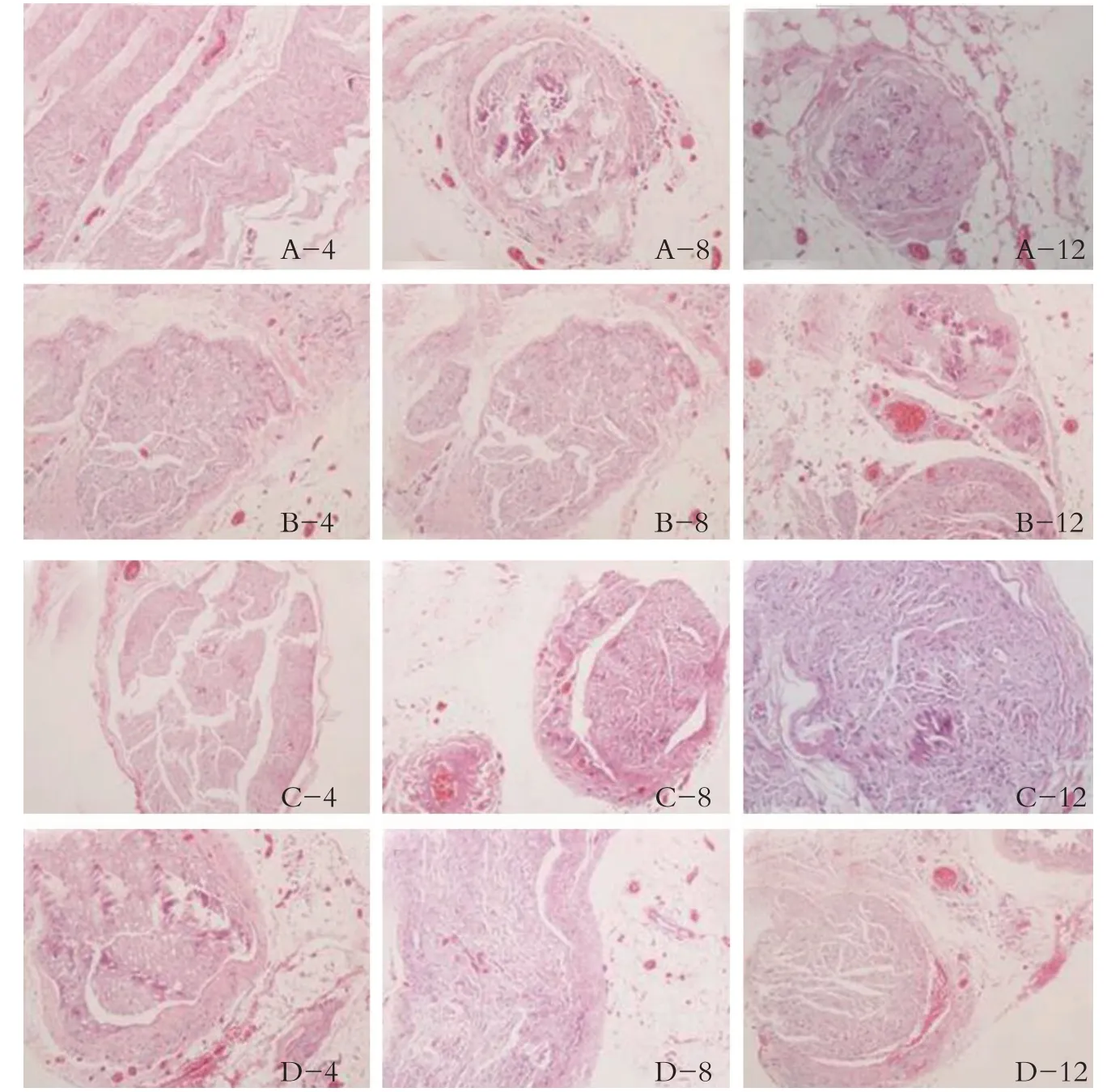
圖5 不同時期各組遠端周神經HE染色

圖6 各組大鼠術后不同時間近端吻合口再生軸突恢復率情況
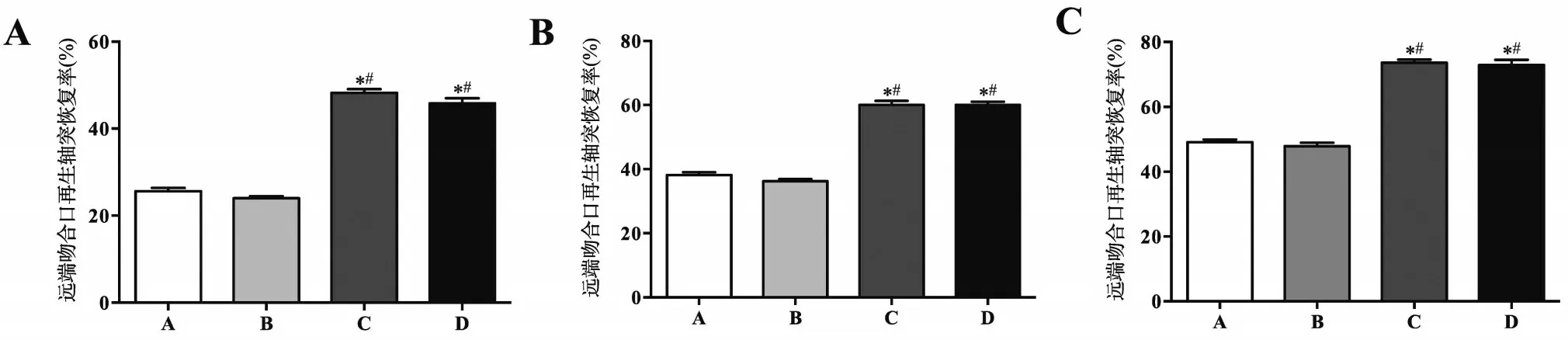
圖7 各組大鼠術后不同時間遠端吻合口再生軸突恢復率情況
3 討論
帶血供的自體神經移植優于不帶血供的自體神經移植,有文獻報道稱這與雪旺細胞在不帶血供的移植神經中易缺血性壞死有關[4]。雪旺細胞在維持神經生理功能上起到了重要作用,促進神經的修復和再生[5-8],從一般觀察中發現帶血供組的足背恢復情況好于不帶血供組,且血管瘤形成較少,這與雪旺細胞存在著密切關系,當移植神經在移植組織上經歷瓦式變性,此時移植段內的雪旺細胞開始分裂、增殖[9-12]。再生的軸突想要進入遠端原來神經,需先通過移植段的雪旺氏細胞柱[13]。雪旺細胞在帶血供的自體神經移植體中表現為增殖快、膠原纖維增生少,空泡狀雪旺氏管少[14]。空泡狀雪旺氏管少表明移植神經的脫髓鞘快,即潰變的神經纖維能夠快速徹底的清除,對血管瘤的形成起到阻礙作用,對再生神經纖維的通過有促進作用[15],因為軸索的嚴重損害,出現神經傳導速度的減慢,而雪旺細胞對軸突進入遠端神經起到重要作用,所以帶血供組的神經傳導速度優于未帶血供組。從HE 染色結果也可以看出帶血供組的雪旺細胞增殖活躍,在移植神經的近側吻合口,有部分再生的軸索通過。由于維持了神經的血供,在神經移植時可以明顯減少雪旺細胞的死亡以及纖維母細胞的侵入,同時可以保證神經營養的供給,使得末梢感覺小體和運動終板重新得到支配所需要的時間大大減少,加快神經的再生[16-18],通過本實驗本研究者發現帶血供組的自體神經移植再生效果要優于不帶血供組的,帶血供組由于保留了營養坐骨神經的滋養血管,保證了營養的直接供給;不帶血供組只能利用周圍的組織液的滲透來維持早期血運重建的營養需要,這是一個艱難的過程,特別在較長較粗的神經移植中,血運情況欠佳,帶血供的自體神經移植有著明顯的優勢[19-20]。
帶血供的自體神經移植優于不帶血供的自體神經移植,順行放置外膜縫合與逆行放置外膜縫合無明顯差異。但在臨床上,帶血供的自體神經移植手術操作要求高,難度大,手術時間長,而且在臨床病例中要找到適合于作帶血供的供體神經很困難。所以,本研究者需要根據不同的情況做出最有利的選擇。
4 結論
帶血供的外膜縫合方法優于不帶血供的縫合方法,且順行放置和逆行放置無明顯差異。

