內鏡逆行胰膽管造影術下膽管引流治療膽管梗阻疾病的臨床分析
周 政 劉有理 王光明 黃志剛 韓圓圓
宣城市人民醫院消化內科(242000)
背景:多種引流方式可用于臨床治療膽管梗阻疾病,其中內鏡下膽管引流術的應用逐漸增多。目的:比較內鏡下不同膽管引流方式治療膽管梗阻疾病的效果、并發癥等。方法:選取2012年2月—2017年12月宣城市人民醫院收治的75例行內鏡逆行胰膽管造影術(ERCP)治療的膽管梗阻患者,分為鼻膽管引流組和膽管支架組,比較兩組引流成功率、引流效果、并發癥情況,并分析ERCP術后膽管再梗阻的原因。結果:治療前,膽管支架組TBIL、DBIL水平顯著高于鼻膽管引流組(P<0.01)。治療后,兩組引流成功率相比無明顯差異,TBIL、DBIL水平較治療前無明顯差異。與治療前相比,治療后鼻膽管引流組ALT、AST、GGT顯著降低(P<0.05),AMS顯著升高(P<0.05);膽管支架組ALT、GGT、AMS均顯著降低(P<0.05)。兩組并發癥發生率無明顯差異。ERCP術后膽管再梗阻原因主要為膽泥或泥沙樣結石、塊狀結石、腫瘤侵犯等。結論:鼻膽管引流和膽管支架引流均可改善患者肝功能,緩解膽管梗阻癥狀,兩種方法的引流效果和并發癥方面無明顯差異。
膽管梗阻分為良性和惡性膽管梗阻,良性膽管梗阻常見原因包括膽管結石、膽管炎性狹窄,惡性膽管狹窄多由膽管和胰腺惡性腫瘤、壺腹部周圍癌、膽管轉移腫瘤等病變引起[1]。膽管梗阻可引起梗阻性黃疸,臨床上通常表現為皮膚鞏膜黃染、皮膚瘙癢感、肝損傷、消化不良等不適癥狀,如發生膽管系統感染,通常可引起腹部疼痛、發熱、感染、敗血癥、休克等表現,甚至危及生命。目前有多種方法治療膽管梗阻,一般外科手術方式包括膽管重建手術和經皮肝穿刺膽管引流術,可緩解膽管梗阻癥狀,但創傷較大、并發癥多、患者恢復較慢。內鏡下膽管引流術包括鼻膽管引流術、膽管塑料支架引流術、膽管金屬支架引流術,具有微創、恢復快、符合生理膽管引流等臨床特點[2]。本研究通過回顧性分析膽管梗阻患者行內鏡下膽管引流的情況,并分析引流效果、引流成功率、并發癥等,旨在為今后的臨床工作提供更多的理論和實踐指導。
對象與方法
一、研究對象
選取2012年2月—2017年12月宣城市人民醫院收治的75例行內鏡逆行胰膽管造影術(ERCP)治療的膽管梗阻患者。納入標準:①所有病例經腹部超聲和MRCP提示存在膽管梗阻疾病,檢測堿性磷酸酶(ALP)、γ-谷氨酰轉肽酶(GGT)、總膽紅素(TBIL)和直接膽紅素(DBIL)提示膽管梗阻,膽總管擴張,懷疑膽管、胰腺疾病如膽管結石、膽管蛔蟲、膽管癌、胰腺癌、肝癌等。②所有病例均簽署ERCP下膽管引流術的知情同意書。③針對梗阻性黃疸需行鼻膽管引流或膽管支架引流的患者。排除標準:①存在嚴重的心肺腦血管疾病如心力衰竭、呼吸衰竭、休克、昏迷等,全身情況差,不能耐受ERCP下膽管引流術的患者;②有精神疾病不能配合者。③無明顯梗阻性黃疸,單純膽管結石行十二指腸乳頭切開取石等治療后置入鼻膽管的患者。
二、方法
1. 一般資料:收集患者的一般資料如性別、年齡,收集術前、術后臨床實驗室指標(ALT、AST、血常規、AMS、TBIL、DBIL)、并發癥情況。統計鼻膽管引流和膽管支架引流的成功率、膽管梗阻病因。
2. 患者分組:根據患者的年齡和性別進行分層,采用分層抽樣方法進行分組,分為鼻膽管引流組和膽管支架組。根據ERCP造影顯示梗阻部位和病變性質決定引流方式:①對于膽管結石,行十二指腸乳頭切開,網籃或球囊取石,取石后放置鼻膽引流管;②對于化膿性膽管炎,可先放置鼻膽管引流,待病情穩定后擇期取石治療;③對于膽管良性狹窄,可考慮膽管塑料支架置入術;④對于膽管惡性腫瘤,可考慮膽管塑料支架或金屬支架置入術。
3. 并發癥的診斷標準:ERCP術后并發癥包括消化道出血、穿孔、胰腺炎、高淀粉酶血癥、膽管炎、鼻膽管阻塞、支架阻塞[1,3]。高淀粉酶血癥:ERCP術后24 h內血清AMS升高超過正常值上限3倍,但缺乏急性胰腺炎的臨床表現如腹痛和腹部體征。ERCP術后胰腺炎:ERCP術后出現持續腹部疼痛或腹痛加重超過24 h,同時血清AMS升高超過正常值上限3倍。膽管炎:ERCP術后出現發熱、腹痛、黃疸、血白細胞明顯升高等臨床表現,并除外吸入性肺炎等其他感染原因。穿孔:臨床表現為ERCP術后持續上腹部疼痛,逐漸彌漫全腹部,查體可有腹部壓痛、反跳痛,經X線或CT檢查發現膈下游離氣體(或氣腹),或腹腔出現消化道內容物。鼻膽管阻塞:ERCP術后留置鼻膽管未能引流出膽汁樣物,經鼻膽管造影提示阻塞。膽管支架阻塞:ERCP放置支架術后出現腹痛、發熱、黃疸等膽管梗阻癥狀,經ERCP證實膽管支架阻塞。
4. 隨訪:術后1個月隨訪復查肝功能指標。ERCP術后每3~6個月門診隨診;不按時隨診的患者給予電話隨訪。如出現腹痛、黃疸、肝功能異常的患者,及時返院接受治療。
三、統計學分析
結 果
一、一般資料
75例膽管梗阻患者中,男性38例,女性37例,年齡 28~86歲,平均64.21歲。鼻膽管引流組TBIL、DBIL顯著低于膽管支架組(P<0.01),兩組其余指標相比無明顯差異(P>0.05)(表1)。
二、膽管引流效果比較
40例鼻膽管引流組患者引流成功,膽管支架組為28例,兩組引流成功率相比無明顯差異(88.9%對93.3%,χ2=0.42,P=0.52)。
治療后,鼻膽管引流組、膽管支架組TBIL、DBIL與治療前相比均無明顯差異(P>0.05)。與治療前相比,治療后鼻膽管引流組ALT、AST、GGT顯著降低(P<0.05),AMS顯著升高(P<0.05);而膽管支架組ALT、GGT、AMS均顯著降低(P<0.05)(表2)。
三、并發癥情況
兩組患者ERCP術后均發生了并發癥,鼻膽管引流組8例發生膽管炎,6例胰腺炎,2例出血,1例穿孔,1例阻塞;膽管支架組3例發生膽管炎,2例胰腺炎,1例出血,3例阻塞。兩組并發癥發生率相比無明顯差異(χ2=4.06,P=0.40)。
四、ERCP術后膽管再梗阻情況
44例患者ERCP術后發生膽管再梗阻,其中膽泥或泥沙樣結石27例,塊狀結石12例,腫瘤侵犯3例,膽管支架脫落、移位2例。
討 論
良性膽管梗阻常見原因包括膽管結石、膽管炎性狹窄,惡性膽管梗阻通常是由惡性腫瘤引起,臨床上明確診斷時多已屬于晚期,超過80%的患者已失去了手術機會。內鏡下膽管引流術、膽管支架置入術等治療可在良惡性膽管狹窄手術前減輕黃疸或姑息性治療中發揮作用[4-6]。
ERCP能清晰顯示膽管梗阻的部位和原因,在ERCP基礎上聯合十二指腸乳頭切開術、內鏡下膽管金屬支架引流術、內鏡下膽管塑料支架引流術等方式治療膽管梗阻和黃疸
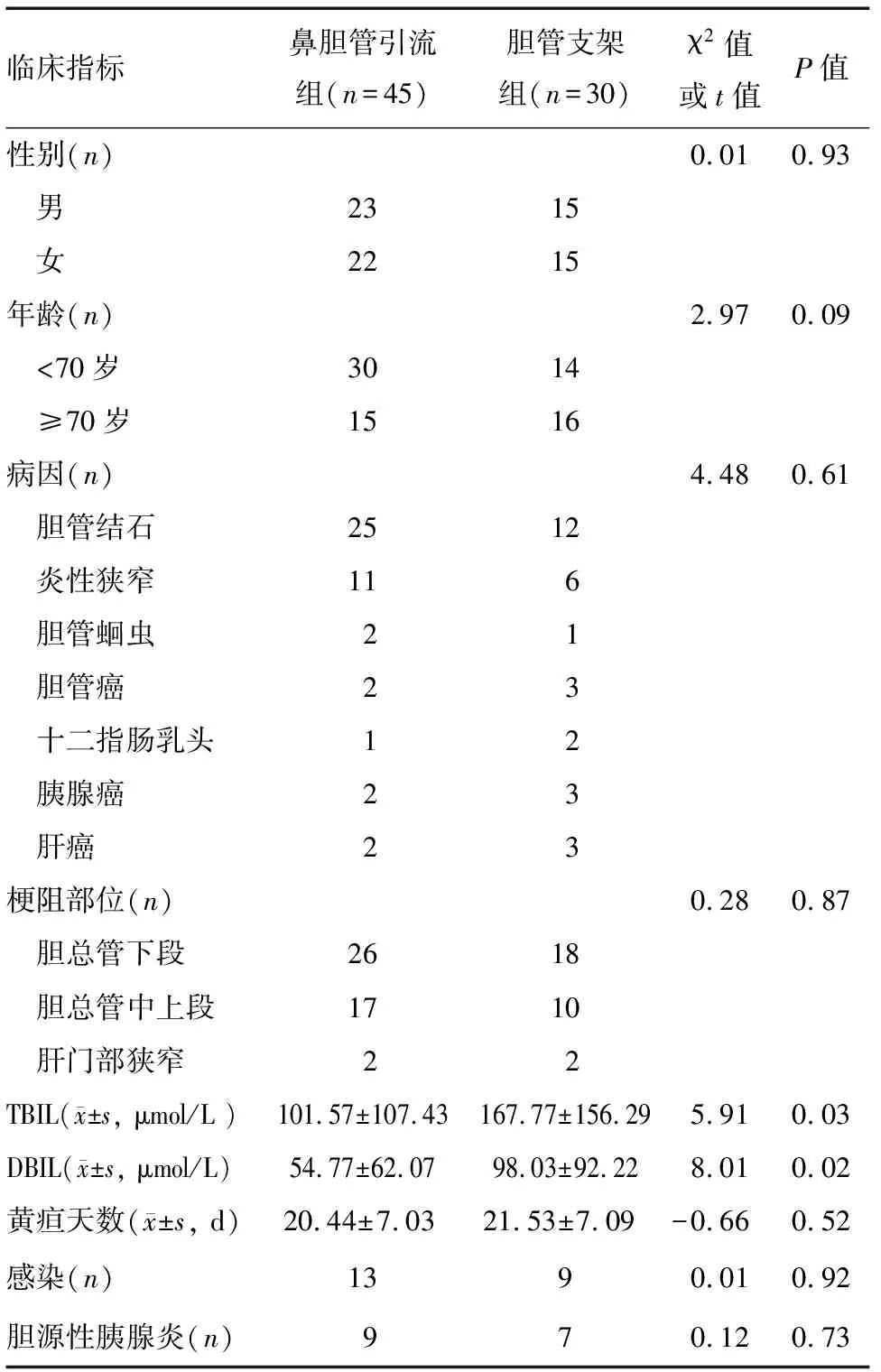
表1 兩組患者的一般資料比較
具有操作簡單、并發癥相對較少、患者痛苦輕、恢復較快等優點[7-10];臨床上對于不能耐受全身麻醉下行開腹膽總管切開取石、T管引流或難以耐受氣腹、腹腔鏡下進行膽總管切開取石的患者而言更有優勢。
一項meta分析結果顯示,惡性膽管梗阻患者經鼻膽管引流后,其并發癥發生情況優于膽管支架引流[11]。本研究回顧性分析了75例膽管梗阻患者的臨床資料特點,并分為鼻膽管引流組和膽管支架組,兩組患者性別、年齡、梗阻病因、梗阻部位、黃疸天數、感染、膽源性胰腺炎方面相比均無明顯差異。ERCP治療前,膽管支架組患者TBIL、DBIL水平顯著高于鼻膽管引流組。ERCP治療后,兩組TBIL、DBIL水平均呈下降的趨勢,但差異無統計學意義。鼻膽管引流組ALT、AST、GGT均明顯下降,而AMS明顯升高;膽管支架組ALT、GGT、AMS均明顯下降。這可能與膽管支架組膽管引流通暢性較好有關。
本研究中,鼻膽管引流組和膽管支架組的引流成功率均較高,分別為88.9%、93.3%,但鼻膽管引流組1例患者發生穿孔。本組并發癥發生率為36.0%,發生率較高的原因可能為:①受到ERCP技術水平的限制,操作時間延長導致十二指腸乳頭部位水腫,容易發生膽管炎和胰腺炎;②導絲插入胰管次數增多,容易并發胰腺炎;③難以把握十二指腸乳頭括約肌切開的方向和深度,電凝時間和強度不夠,容易發生膽管感染和切口出血,嚴重時可發生膽管和十二指腸穿孔;④術后膽汁引流不暢通可能與結石未取盡、鼻膽管位置過高、鼻膽管和膽管支架移位或脫落有關。盡管ERCP聯合十二指腸乳頭括約肌切開術、膽管引流術可引起嚴重的并發癥,如穿孔、出血、急性化膿性膽管炎、急性胰腺炎等[12-13],甚至有一定的死亡率,但只要熟練掌握操作技術,操作認真仔細,可降低并發癥的發生率[14-16]。

表2 兩組治療前后實驗室指標比較
*與同組治療前比較,P<0.05
此外,本研究還發現,ERCP術后膽管再梗阻的原因中,以膽泥或泥沙樣結石最多見,占36.0%,其余依次為塊狀結石(16.0%)、腫瘤侵犯(4.0%)、膽管支架脫落、移位(2.7%)。膽管結石和惡性膽管梗阻患者行ERCP膽管引流術時,需與家屬溝通,告知有再發膽管阻塞的可能。其中膽管支架的脫落、移位發生率較低。因此,臨床上對于膽管多發結石患者,其操作時間長,并發癥較多,可放置膽管支架,擇期再次取石。對于惡性膽管梗阻患者可考慮膽管支架引流方式,減輕患者的黃疸表現,緩解臨床癥狀[17-19]。
綜上所述,鼻膽管引流和膽管支架引流均可改善患者肝功能,緩解膽管梗阻癥狀,兩者的引流效果和并發癥方面無明顯差異。未來需行更大規模的研究進一步探討兩種引流方式對膽管梗阻患者的效果。

