脊柱階段性解剖特點及其損傷的力學機制與診療策略
杜傳超,張 衡,海 寶,潘曉宇,毛天立,梁 辰,雍 磊,何觀平,劉曉光
認識脊柱的解剖特點,是了解脊柱生物力學及受傷機制的基礎。脊柱有頸椎前凸、胸椎后凸、腰椎前凸、骶椎后凸四個生理彎曲,且由于間盤及附著其上的韌帶和肌肉,使其富有彈性和張力,能夠在緩沖應力中達到動態平衡而不至于傷筋動骨[1],突如其來的外力容易導致脊柱結構的損傷進而影響其穩定。本文首先簡要介紹不同階段脊柱的解剖特點及相應功能,并從生物力學機制方面闡述脊柱運動、受傷及失穩的原理。
1 脊柱的解剖特點及力學功能
1.1頸椎的解剖特點及力學功能 上頸椎位于顱頸結合部,解剖結構精密而復雜,使頭顱有較大的屈伸和旋轉。第一頸椎(C1)又稱寰椎,前方稱前弓,后弓更平且中線有后結節,兩側為側塊,側塊上下均有關節面,上關節面向內凹,與枕骨髁形成寰枕關節,下關節面與樞椎的上關節面成關節;第二頸椎(C2)有椎體,且椎體前方有齒狀突起,為齒突,其與寰椎前弓后方形成寰齒關節。起于兩側寰椎側塊前內側止于齒突干后方的韌帶稱之為橫韌帶,是預防寰樞椎脫位最重要的韌帶;還有由齒突干斜向上止于枕骨髁內側面的翼狀韌帶,可限制寰樞關節的過度旋轉及側方半脫位;齒突尖部止于枕骨基底覆膜的上縱束,樞椎后方的下縱束,可增強橫韌帶,協助預防齒突前移;寰樞副韌帶,起自寰椎側塊內面止于樞椎椎體后面的外方,也有限制寰樞關節過度旋轉的作用。寰椎橫韌帶、縱束、寰樞副韌帶稱為寰椎十字韌帶,如圖1所示。
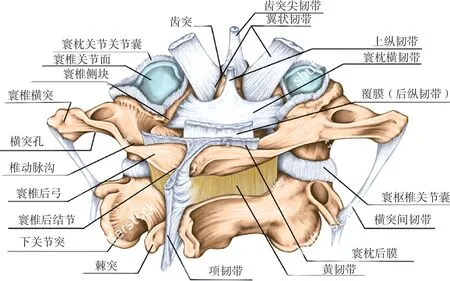
圖1 上頸椎韌帶結構示意圖
C3~7,椎管斷面呈三角形,內有脊髓,側有橫突孔,孔內行椎動脈和椎靜脈,而椎動脈卻在C7水平行走于橫突孔之外。C3~6的椎體棘突分叉,像魚的尾巴。椎體之間通過椎間盤、關節突關節、橫突間韌帶、棘突間韌帶、前縱韌帶、后縱韌帶連接。關節突關節是滑膜關節,關節面呈冠狀面排列,使得頸椎能夠最大可能的屈伸、側屈和旋轉。此外,C3~7椎椎體上外側的鉤狀凸起(鉤突)與上位椎體的前后唇緣相接形成鉤椎關節(Luschka關節),便于頸椎旋轉、屈曲,卻能夠限制其側屈,其后方為脊髓、脊膜支和椎體的血管,后外側部形成椎間孔的前壁,緊鄰頸神經根,外側有椎動靜脈和交感神經叢。隨年齡增長,椎體鉤常出現骨質增生,可能壓迫脊神經,導致頸椎病[2-3]。從C3到C7男性椎弓根的寬度大于女性,男性C4椎弓根寬度最小(5.7mm),女性C3椎弓根的寬度最小(4.75mm)。從C4椎體開始,椎弓根的平均寬度逐漸增加,C7椎弓根寬度最大(男性7.07mm,女性6.29mm)。男性頸椎椎弓根的上下徑(高度)大于女性(5.54~9.89mmvs.4.55~9.13mm),男性C6椎體平均高度最小(7.51mm),女性C5、C6平均高度最小(6.82mm),和椎弓根的寬度一樣,C7椎弓根的高度最大(男性8.04mm;女性7.16mm)。椎弓根軸面外展角自C4至C7逐漸減小(48.4°vs. 38.0°),無性別差異[4],見圖2。頸椎損傷失穩后需要固定重建其穩定性,常見的固定方式包括側塊螺釘和椎弓根螺釘。一般認為椎弓根螺釘的抗拔出能力及抗軸向應力均較側塊螺釘強。退變手術或因創傷需要手術治療的頸椎患者,若損傷未累及三柱或單節段不穩的患者,側塊螺釘固定即可滿足力學要求,考慮到椎弓根螺釘置釘難度大、風險高,行椎弓根螺釘固定需謹慎[5]。
1.2胸腰椎的解剖特點及力學功能 胸腰椎椎體之間也是由間盤、關節突關節和諸多韌帶連接的。胸椎的椎體斷面呈“心形”(胸中有心), 腰椎的椎體斷面呈“腎形”(腰里有腎)。胸椎椎體側面后下方兩側各有半球形肋凹,與肋骨形成肋橫突關節。胸椎關節突的關節面呈冠狀位,棘突較長,伸向后下方,呈疊瓦狀排列。椎體由上至下,體積逐漸增加。前方的椎體、側方的椎弓以及后方的椎板環繞成椎管,內容脊髓或馬尾,在T7水平椎管直徑最小。胸椎椎弓根的高度由T1至T3增加較快(9.00~12.30mm),然后從T3到T6略有降低后自T7開始逐漸增加,T12椎弓根的高度均值可達17.00mm;胸椎椎弓根的寬度(左右徑)自T1[(8.20±0.50)mm,男性要比女性寬約1.00mm]至T4逐漸減小,T4、T5、T6維持在較小的水平(5.10±0.5)mm,自T6后椎弓根寬度逐漸增加,T11椎弓根最寬,均值可達9.31mm,一般男性、BMI較大、白種人椎弓根前后徑和左右徑較大[6-7]。胸椎椎弓根軸面的外展角自T1至T12逐漸減小[(31.7±4.5)°~(-1.8±8.4)°],而由于胸椎生理性后凸的存在,矢狀面的頭傾角在T1最大(18.8±4.2)°,T2、T3、T4較小(7.8~8.8±6.2)°,T5、T6、T7、T8略增大(11.3±4.0°),而到了下胸椎T9、T10、T11又略減小(8.3±4.3)°,T12椎弓根的矢狀面頭傾角度最小(3.8±2.4)°[8]。
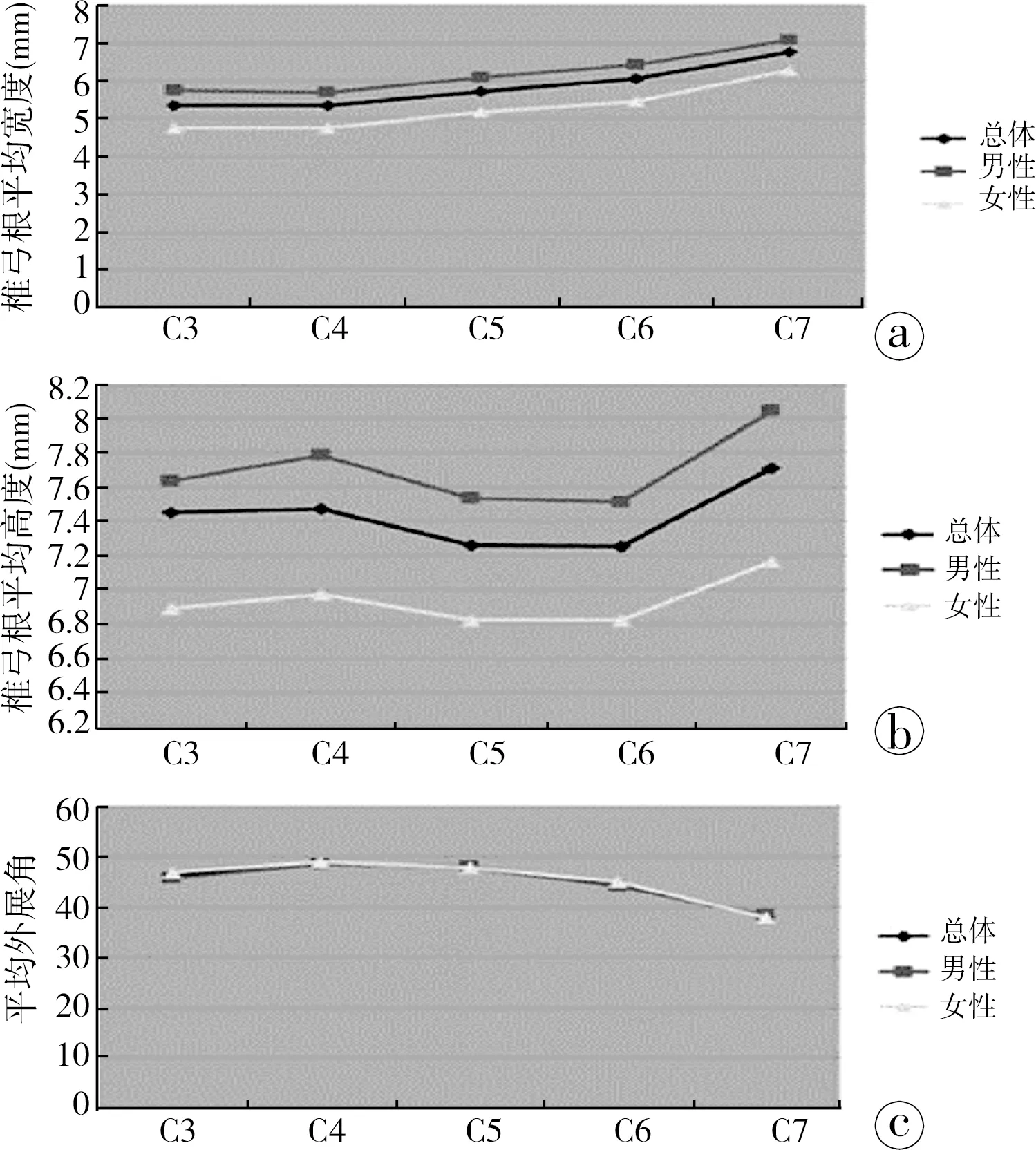
圖2男性與女性椎弓根比較。a.男性和女性C3~7的椎弓根平均寬度(PW,mm);b.男性和女性C3~7的椎弓根平均高度(PH); c.男性和女性C3~7的椎弓根的平均外展角(pedicle transverse angle,PTA)[4]
腰椎棘突斜向下,關節突關節方向較垂直,位于矢狀面,便于屈伸,也可側屈,卻限制旋轉。在L5/S1關節突關節面更加橫向,位于冠狀面,這樣可以限制由于剪切應力造成的椎體向前滑脫[9]。上下關節突相連的最為狹窄的地方稱為腰椎峽部,若腰椎峽部存在先天不連或后天因創傷致骨折不愈合,均稱為椎弓峽部裂,是腰椎滑脫的常見原因。自L1至L5椎弓根的高度逐漸降低[(14.9±2.0)~(13.6±2.0)mm],而寬度逐漸增加[(8.1±1.7)~(17.2±3.4)mm],同階段兩側椎弓根的間距逐漸增加(22.2~27.5mm)[10]。L1、L2、L3外展角為(8±2)°,L1、L2椎弓根矢狀面頭傾角很小,可平行于軸面進釘;L4、L5外展角為(10±2)°,L3、L4、L5椎弓根矢狀面頭傾角逐漸增大(20±5)°[11]。認識椎弓根的解剖特點具有重要的臨床意義。腰椎失穩后有時需要手術重建其穩定性,重建方式包括椎間融合、橫突間融合、椎弓根釘棒系統、皮質骨螺釘技術(cortical bone trajectory)、椎體前側和外側鋼板螺釘固定系統。椎弓根釘棒固定系統是目前臨床上應用最多的腰椎固定技術,在脊柱創傷、矯形、減壓手術中應用廣泛,但有研究表明沒有椎間融合的椎弓根螺釘固定失敗率很高,故一般治療方案將椎弓釘棒系統固定和融合手術結合起來應用[12],如腰椎前路椎間融合術(ALIF)、腰椎后路椎間融合術(PLIF)、腰椎經椎間孔入路椎間融合術(TLIF)、腰椎斜方入路椎間融合術OLIF、腰椎極外側入路椎間融合術(XLIF)、橫突間融合等固定融合技術。
1.3椎間盤及韌帶結構的解剖特點及力學功能 椎間盤在脊柱的應力傳導和退行性病變中所起的作用至關重要。椎間盤位于椎體之間,就好比兩個金屬構件之間的橡膠墊片,它富有彈性,內含由水、膠原蛋白(I型主要分布在纖維環、II型主要在髓核)、粘多糖組成的富有彈性的髓核,在應力傳遞中,可以吸收能量、使應力分布更加均勻,從而起到緩沖作用。外周部分稱纖維環,這些纖維起始斜行角度60°~70°,且每一層的方向都不一樣,使應力分布更加均勻。若纖維環先天或后天結構缺損,在應力傳導過程中容易發生髓核突出[13]。除了間盤,附著其上的韌帶和肌肉組織也在維持脊柱的動態平衡方面起著重要的作用。其中,最強壯的韌帶是前縱韌帶,起自顱底,止于骶骨,堅強地附著于椎體前方,卻與間盤前方連接地較為疏松,可防治脊柱過度后伸。后縱韌帶起自枕骨斜坡且連于覆膜,止于尾骨,相比前者它要弱小的多,分為深淺兩層,與間盤連接的較為緊密,與椎體連接的卻較為疏松。它位于脊柱的后方,可限制脊柱過度屈曲。椎管后方有一肉眼呈黃色的韌帶,稱之為“黃韌帶”,起止于C2和S1,自上位椎板的前側面的下半部分,向下附著于下位椎板的后面及上緣;黃韌帶向外側可附著關節突關節囊,向內側可延伸至中線椎板棘突處,匯合成一窄長的縱行間隙,內可有從椎管內經此間隙回流到脊柱后外側的椎靜脈叢。黃韌帶富含彈性蛋白,在正常情況下背伸時不會出現皺褶,不會導致椎管狹窄,若其發生退變或鈣化,可與前方的椎間盤、后方的關節突等結構一起造成椎管狹窄,引起間歇性跛行、下肢感覺異常等癥狀[14]。以上韌帶結構見圖3a。由棘上韌帶、棘間韌帶、黃韌帶、關節突關節囊等結構組成的后方韌帶復合體(posterior ligamentous complex,PLC)在維持脊柱穩定性方面起著至關重要的作用,一般認為PLC的損傷表明后柱不穩定,其與骨折形態、神經功能狀態一起組成了胸腰段脊柱脊髓損傷程度評分系統(thoracolumbar injury classification and severity score,TLICS),為胸腰椎損傷的評估及治療提供參考[15-16]。此外,還有限制過度屈曲的棘上和棘間韌帶,固定硬膜的Hoffman’s韌帶。然而這些韌帶在脊柱的應力傳導和動態平衡的維持中并不起關鍵作用[17]。
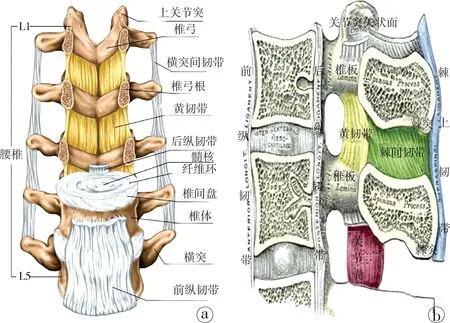
圖3胸腰椎韌帶結構圖。a.主要韌帶結構示意圖(from Netter’s human anatomy);b.側面主要韌帶結構示意圖(from Gray’s anatomy,彩色韌帶部分為PLC)
2 脊柱的運動生物力學及特點
脊柱主要承受軸向應力,中立位時其前后柱應力分布規律約為“二八開”,即前柱約承擔80%,中后柱約承擔20%。其受力是隨著運動而改變的,屈曲時前柱應力增加,背伸時中后柱應力增加[18]。附著于脊柱上的肌肉不均勻收縮,產生相對運動,頸椎和腰椎的關節突關節結構便于發生屈伸動作,而胸椎由于胸廓的“鎧甲效應”,屈伸動作受到限制。旋轉動作主要發生在頸椎和上胸椎。而側屈動作可發生于整個脊柱[19]。椎體外周是堅硬的皮質,內含較多的垂直排列的骨小梁,且被橫向排列的骨小梁連接起來,組成復雜的三維結構,可承受軸向應力及其他方向的應力[20],骨小梁可在應力中重建得強度更大,也可在高齡或病理狀態下發生骨小梁的吸收、數目的減少、小梁間隙的增大、力學性能變差等改變,產生骨質疏松,是老年人最常見的骨折病因之一[21]。
為了了解脊柱階段的復雜運動,筆者引入“運動單元”的概念,如圖4a所示。其是由上下兩節椎體、椎間盤和韌帶組成的脊柱最小的生物力學功能體。正常行走的時候,“運動單元”前柱承受1~1.5倍的體重[22]。在應力傳遞過程中,由于韌帶和關節突關節的參與,應力方向不再是簡單的對稱的軸向關系了,而是會發生旋轉應力,旋轉軸被稱為瞬時轉動軸(instantaneous axis of rotation,IAR),IAR隨運動而變化,不同水平階段亦不同。例如,脊柱屈曲時,IAR會后移,中立位時一般位于下位椎體上終板上緣的脊柱中線上。運動單元的運動可以是三維的(上下、左右、前后、旋轉,六自由度),且由于兩側對稱的關節突關節的作用,這種運動一般是耦合運動(coupling motion)[23],如圖4b所示。

圖4脊柱運動單元。a.脊柱功能運動單元示意圖; b.運動單元運動示意圖
3 脊柱的損傷
骨、韌帶、肌腱、肌肉均是粘彈性材料,它們所承受的載荷均有極限,如果長期承受較大的外力,作為粘彈性材料,可能會發生一些改變去適應這些外力,如劇烈活動前的熱身運動可以顯著降低意外傷害的發生。再例如,搬運工可以肩負100kg的重物而不發生脊柱的急性損傷,對于非重體力勞動者突然背起100kg重的東西,是十分危險的。但長期遭受較大的外力,會引起脊柱的慢性損傷,從開始的纖維結構炎性改變,到最后顯著的退行性病變,如關節突的增生肥大,黃韌帶的增生肥厚,椎體邊緣骨贅的形成,椎間盤退變的部分原因也是長期的應力刺激。在力學作用下,脊柱及其附屬結構發生組織功能和結構的改變去適應應力,維持平衡,若結構改變不能適應應力的變化,就會造成失穩。急性外力作用下,如在屈曲時受力過大,前柱不能承受過大的壓應力則會骨折,后柱不能承受過大的張應力則會發生PLC損傷[24],造成脊柱的不穩定。前柱和后柱的即時運動也是一種耦合運動,前方椎體承受壓應力而高度丟失,后方PLC的彈性模量小于椎體,可耐受一定的拉伸形變,故屈曲壓縮骨折椎體前緣高度丟失小于1/3時一般不會引起PLC的損傷,若椎體前緣高度丟失大于1/3時,PLC及中柱結構損傷的概率大大增加,應通過X線片及脊柱核磁仔細判定。
3.1脊柱損傷的評價 規范地描述損傷的位置、形狀、神經功能和損傷后脊柱的穩定性,是脊柱損傷分型和治療的基礎。但不能單單從影像學結構上揣測脊柱結構的穩定與否,穩不穩定主要基于是否在生理載荷下因結構改變出現脊髓或神經根損害癥狀、畸形是否進行性加重、因結構改變引起的疼痛是否持續存在。此定義雖然陳述的比較簡單明了,在臨床診斷中可行性卻較差,因為驗證上述三個標準患者很難依從且十分危險。為了更確切地從結構改變上判斷脊柱穩定與否,Dannis在前人的基礎上發表了三柱理論,前柱包括前縱韌帶、椎體和間盤的前2/3,中柱包括椎體和間盤的后1/3、后縱韌帶,后柱包括椎弓、椎板、關節突關節及其復合體、橫突及橫突間韌帶、后縱韌帶復合體等結構,并著重指出中柱破壞高度提示脊柱不穩[25]。結合Dannis三柱理論,在以上定義的基礎上,脊柱創傷聯合會(Spine Trauma Study Group,STSG)進一步量化了脊柱穩定性的標準,結合影像學檢查,從損傷位置、骨折形態、神經功能三方面進行量化,建立了TLICS評分系統(見表1),以判斷在中立位軸向應力時胸腰椎是否穩定,為手術與否提供依據[26]。許多臨床研究證實了TLICS評分系統的有效性[27-28],但對于沒有神經癥狀的完全爆裂骨折(A4),有人建議應行更積極地內固定治療[29]。
3.2AO脊柱損傷的分類及診斷流程 AOspine組織在脊柱損傷方面做了很多開創性的工作,建立了自己的脊柱損傷分類系統。但起初AO分類系統較為復雜,且更多地根據骨折形態和穩定與否進行分類,未考慮神經損傷和手術干預的價值,給臨床應用帶來不便。為此,AOspine幾經修正,從骨折形態、神經功能、臨床個體修正三方面參數進行評估,建立了寰樞椎、樞椎下頸椎、胸腰椎及骶尾椎損傷分類系統。形態學分型,A型:壓縮骨折;B型,牽張損傷,但前后柱無分離或潛在分離;C,移位和分離損傷。神經功能障礙分級:從N0到N4,依次表示無損傷、短暫的神經功能障礙、神經根損傷、不完全的脊髓或馬尾損傷、完全的脊髓或馬尾損傷,NX表示患者狀態無法完成神經系統檢查。臨床個體修正(clinical modification):M1,骨折伴有PLC可疑損傷的MRI影像學表現或查體體征;M2,患者既往有強制性脊柱炎(AS)、彌漫特異性骨肥厚癥(DISH)、骨質疏松、類風濕性關節炎及傷處皮膚軟組織的情況[30-31]。其分類系統和TILCS評估系統有機結合起來,指導臨床進行病情評估和選擇治療方案,制訂了胸腰椎損傷的分類和診斷流程(圖5),可靠性和實用性得到較大的提升[32]。

表1 TLICS評分系統[26]
說明:骨折多發者,參考最嚴重階段的骨折形態;根據手術干預價值的大小,脊髓或圓錐的不完全損傷和馬尾神經損傷記3分;可通過查體棘突間有無階梯感、X線片或CT檢查棘突間距是否增大,MRI壓脂像上有無高信號來判斷PLC是否損傷,鑒于PLC在維持脊柱穩定方面的重要作用,即使可疑損傷亦記2分。此評估系統,從客觀指標上關注脊柱的穩定性和手術干預的價值,但在臨床工作中,也應重視患者的一般狀況、基礎疾病、多發傷等因素,以決定治療方案

圖5胸腰椎損傷的分類和診斷流程[32](with permission from the authors)。通過閱讀X線片等影像學資料判讀有無移位,若有移位,則判斷是分離移位還是旋轉移位,若是分離移位則分類為C3,若是旋轉移位則分類為C2,若既不是分離移位也不是旋轉移位則為C1過伸型損傷。若無移位應判讀是否為張力帶損傷,若是張力帶損傷應判斷PLC是否撕裂,若PLC撕裂,則分類為B2屈曲分離損傷,若無PLC撕裂,僅是骨性的張力帶損傷則歸為B1。若不是張力帶損傷,則應判讀椎體是否發生骨折,若椎體骨折應明確后壁是否完整,若后壁不完整,且為雙終板骨折應歸為A4(完全爆裂骨折),若不是上下終板均骨折應為A3(不完全爆裂骨折)。若后壁完整,上下終板均骨折,則為A2(劈裂骨折或鉗形骨折),否則為A1(楔形/壓縮骨折)
4 常見脊柱骨折的舉例說明
4.1壓縮骨折(A型) 前方椎體壓縮,發生于脊柱屈曲位,多見于有生理性后凸的胸腰段和胸椎,頸椎和中下段腰椎少有發生,除非過度屈曲或后方結構破壞或前凸角度變小。當然,必須認識到這種矢狀面的楔形是三維的、不均勻的,因為受傷機制也是三維的,除了軸向應力,還有旋轉和剪切應力,一般認為此類損傷后方結構(關節突關節和PLC)是完整的。AOspine最新修訂版根據損傷位置和范圍將此型骨折分為A1、A2、A3、A4四個亞型。A1:壓縮骨折僅限于一個椎板;A2:壓縮骨折呈縱行累及上下兩個椎板;A3:不完全爆裂骨折:爆裂骨折多發生于脊柱中立位或后伸位,軸向應力圍繞IAR均勻地分布,使椎體像一個平行落地粉碎的盤子一樣四散開來,因前縱韌帶比后縱韌帶更加堅固,骨折塊易向后移位,進入椎管,可能壓迫脊髓或神經根或馬尾。但關節突關節和PLC是完整的。由于下腰椎椎體、肌肉和韌帶結構更加堅固,爆裂骨折理論上較易發生于中上腰椎和下胸段。脊柱正位X線片可見兩側椎弓根間距增大,側位X線片可見關節突關節完整、棘突間隙增加不明顯。根據爆裂骨折是否累及到上下兩個椎板,分為不完全(A3,累及一個椎板)和完全(A4,累及兩個椎板)爆裂骨折。A4:完全爆裂骨折,累及上下兩個椎板,椎體后方皮質發生骨折的可能性大,更容易凸向椎管,是A型骨折中最可能產生神經受壓癥狀的亞型。按照TLICS評分系統若同時存在神經根損傷和爆裂骨折,則為4分,手術與否視患者的個體情況及手法復位后骨折塊復位及神經根受壓緩解情況而定,此問題尚需進一步充分的臨床論證。
4.2張力帶損傷(B型) 表現為后方張力帶(PLC)損傷,多伴隨椎體骨折。B1:前方的椎體或終板橫向撕裂、后方椎弓根橫向骨折(Chance骨折)和后縱韌帶復合體撕裂,常見于“安全帶損傷”,即使沒有終板撕裂和椎弓根骨折,只要發生前縱韌帶、椎間盤和后縱韌帶復合體的橫向損傷,即可歸為此類。B2:其余類型的PLC損傷,可伴有或不伴有椎體或附件的骨折。PLC損傷可通過查體發現棘突間隙增寬所致的臺階感、后凸畸形,X線可診斷,必要時行MRI檢查。若見T2壓脂像PLC高信號即可明確診斷。 若明確為B2型骨折,即高度提示脊柱不穩定。按照TLICS評分系統,得分>5分,建議手術治療。
4.3移位型骨折(C型) 移位是指相鄰的兩節椎體在任何空間維度發生的非正常的位置移動。過伸型損傷(C1):前縱韌帶、前柱結構過伸,以后柱結構為支點限制向后方移位,但骨折仍可累及到后柱結構。常見于強直性脊柱炎(AS)患者。此類骨折傷及三柱,十分不穩定,應及時手術治療。旋轉型移位(C2):椎間韌帶或骨性結構發生損傷致使上下椎體發生旋轉,多合并水平移位。此型損傷中的每一節損傷類型應分別記錄,如L1/2 type C2 (L2~A3),表示L1、L2發生了旋轉移位,L2爆裂性骨折累及一個椎板。此型損傷多伴有一側或雙側的關節突關節脫位。完全移位(C3):多見于高能損傷,前后方骨性結構完全破壞,脊柱高度不穩,除了發生神經損傷以外,還可能出現致命的大血管損傷。故應減少搬動患者,盡可能在一般狀況允許的情況下以最短的時間完成影像學檢查(建議行CT掃描)。此類患者按照TLICS評分均大于5分,應盡早行內固定治療。手術方式應根據患者及術者的條件選擇合適的治療方法,如在牽引下復位,行后路切開復位內固定、減壓融合術等。若椎管內的致壓物為來自前方的椎體骨塊,可行前路減壓、椎間植骨融合、經皮椎弓根內固定等方法。
4.4韌帶損傷 由于韌帶的彈性遠大于骨骼,故骨折的發生未必伴隨韌帶的損傷,但韌帶的損傷,往往伴隨著較嚴重的骨折。但頸椎活動靈活,運動幅度大,可能僅發生韌帶損傷,但要根據臨床查體,明確是否有關節脫位、骨折和神經損傷,警惕揮鞭樣損傷的發生。而對于胸腰椎損傷,韌帶損傷往往伴隨著較為嚴重的骨折。近幾年對PLC和后方肌肉在維持脊柱穩定性方面重要性的認識逐漸加深,認為關節突關節增生和黃韌帶肥厚是脊柱適應力學要求的生理退變,并非是導致腰椎管狹窄和神經受壓的中心環節。因此,人們逐漸意識到經后路腰椎椎間融合術(posterior lumbar interbody fusion,PLIF)、經椎間孔入路腰椎椎間融合術(transforaminal lumbar interbody fusion,TLIF)等手術入路廣泛肌肉剝離和韌帶切除后對脊柱穩定性的破壞,開始嘗試更為微創(如微創經椎間孔入路腰椎融合術MIS-TLIF)和直接的手術入路和減壓方式,如行PLIF時行棘突截骨保留后方韌帶復合體(PLC),此外還有ALIF、LLIF、XLIF等前方入路、側方入路等術式,取得了良好的手術效果[33-34]。
4.5關節突損傷和后弓骨折 若瞬時旋轉軸(instantaneous axis of rotation,IAR)位于前柱,由于頸椎和上胸椎的關節突關節面呈冠狀,在過度屈曲位時會發生關節囊的撕裂,導致雙側關節突關節脫位、交鎖,復位困難。若向一側過度屈曲和旋轉,可能發生一側關節突脫位。若IAR位于后柱,如在過伸時過度軸向應力可引起后方結構的破壞,發生椎弓骨折。常發生于頸椎,因為頸椎存在生理前凸。雖然腰椎也存在生理前凸,但腰椎椎體較大,且關節突關節在矢狀面分布,不易發生椎弓骨折。后方結構骨折的另一種機制是軸向加旋轉暴力使關節突發生骨折。
4.6橫突骨折或棘突骨折 若單一發生,不影響脊柱的穩定性,臨床上亦不需要外科治療。
總之,不同于脊柱退變的患者,脊柱損傷后一般不可以拍攝動態的X線片來評估脊柱的穩定性。這就要求醫務人員熟悉脊柱的解剖,尤其是生物力學的特點,嚴格地查體、認真全面地評估影像學檢查,評估脊柱損傷情況和穩定性。此外,深刻地理解脊柱損傷分型的機制,結合AO分型和TLICS評分系統,有助于科學地選擇治療方法,改善患者預后。

