單純修補與胃大部分切除術治療急性胃穿孔療效比較
廖東平 李春燕(通訊作者)
(重慶市九龍坡區第二人民醫院 重慶 400052)
急性胃穿孔屬于臨床中較為常見的急腹癥,普遍需要急診手術治療。對于本病,臨床可采用單純修補或胃大部分切除的方案進行治療,兩種方案各有優劣,但隨著臨床醫學的發展,各種抗潰瘍藥物在臨床中得到了廣泛應用,這就為單純修補術缺點的彌補提供了可靠的基礎支持[1]。為了探究單純修補與胃大部分切除術在治療急性胃穿孔中的應用價值,本次以我院收治急性胃穿孔患者為對象,對比分析了采用單純修補與大部分切除術治療的臨床效果,現報告如下。
1.資料與方法
1.1 一般資料
選擇我院2017年1月-2019年1月收治急性胃穿孔患者110例,按不同治療方法分為采用單純修補術治療實驗組(n=55)與采用胃大部分切除術治療對照組(n=55)。對照組中男34例,女21例,年齡22~71歲,平均(52.6±10.4)歲,穿孔時間1~48h,平均(9.6±2.1)h,實驗組中男33例,女22例,年齡21~74歲,平均(53.2±10.8)歲,穿孔時間0.5~48h,平均(9.4±2.2)h,兩組患者一般資料對比,P>0.05,具有可比性。納入患者均已確診為急性胃穿孔,已經簽訂知情同意書。
1.2 方法
對照組采用胃大部分切除術進行治療,常規硬膜外麻醉,于右腹部行手術切口,進入腹腔后進行探查,觀察穿孔位置情況,并進行穿孔位置的清洗,除去胃中殘留物。而后切除遠端胃組織,約70%~75%,并結合潰瘍實際情況采用畢I或畢Ⅱ式手術完成胃腸的吻合。實驗組采用單純修補術進行治療,常規硬膜外麻醉,于右腹部行手術切口,打開腹腔后探查穿孔位置并進行清理,排除胃內容物,再使用氯化鈉注射液進行沖洗,對穿孔位置加以縫合,再使用大網膜覆蓋結扎[2]。兩組患者術后均采用抗感染、胃腸減壓、抗潰瘍、抑酸等措施。
1.3 觀察指標
(1)對比手術情況,指標設定為手術時間、住院時間、出血量、初次下床時間。(2)對比療效與復發率。其中療效采用Visick分級標準進行判定,營養狀態極佳,未見胃腸癥狀,判定為Ⅰ級,營養狀態良好,胃腸功能改善,未見潰瘍,判定為Ⅱ級,手術效果較好,未見潰瘍癥狀,存在腹脹、腹瀉等并發癥,判定為Ⅲ級,潰瘍復發,營養狀態不佳,不可正常生活與工作,判定為Ⅳ級。級別越大,效果越差。
1.4 統計學方法
數據采用SPSS21.0統計軟件進行統計分析,計數資料采用率(%)表示,進行χ2檢驗,計量資料采用(±s)表示,進行t檢驗,P<0.05為差異具有統計學意義。
2.結果
2.1 手術情況
實驗組手術時間、住院時間、出血量、初次下床時間少于對照組,P<0.05,見表1。
表1 兩組患者手術指標對比(±s)
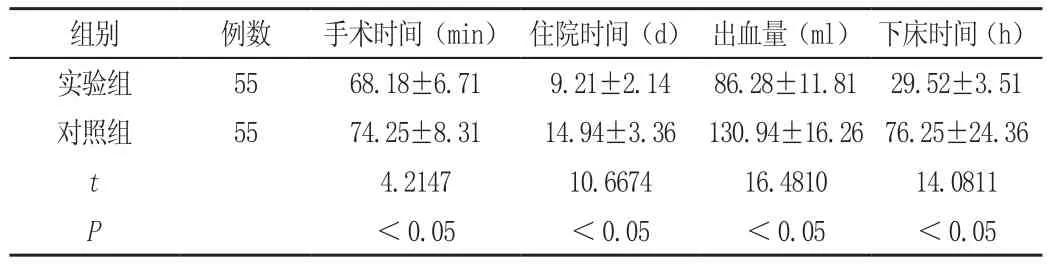
表1 兩組患者手術指標對比(±s)
組別 例數 手術時間(min) 住院時間(d) 出血量(ml) 下床時間(h)實驗組 55 68.18±6.71 9.21±2.14 86.28±11.81 29.52±3.51對照組 55 74.25±8.31 14.94±3.36 130.94±16.26 76.25±24.36 t 4.2147 10.6674 16.4810 14.0811 P<0.05 <0.05 <0.05 <0.05
2.2 療效與復發率
實驗組Visick分級包括I級24例,Ⅱ級16例,Ⅲ級12例,Ⅳ級3例,對照組Visick分級包括I級22例,Ⅱ級15例,Ⅲ級14例,Ⅳ級4例,組間對比無顯著差異,P>0.05(χ2=0.419,P=0.937)。實驗組復發率為3.64%(2/55),低于對照組的20.00%(11/55),P<0.05(χ2=12.840,P=0.000)。見表2。
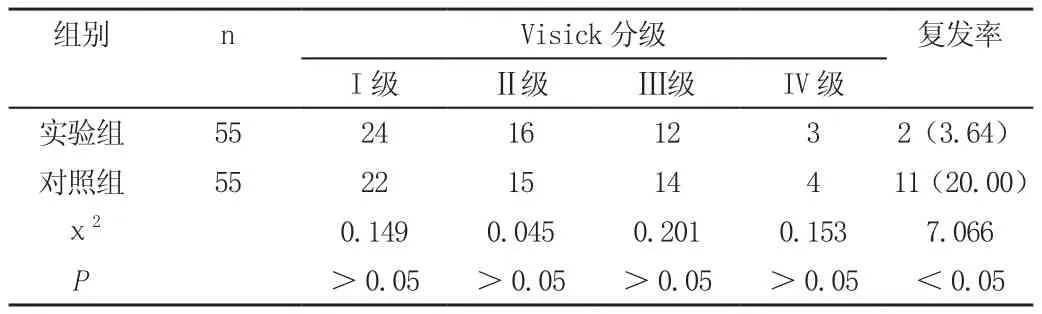
表2 兩組療效與復發率比較
3.討論
急性胃穿孔為普外科常見病、多發病,患者普遍有慢性消化潰瘍病史,誘發因素較多,常見如胃潰瘍、情緒波動過大、高壓、暴飲暴食等,對于本病臨床多采用手術治療,常用術式包括胃大部切除術與單純修補術兩種。胃大部分切除術治療療效穩定確切,但該術式會導致胃容量的降低,且對患者的創傷較大,不利于患者的術后恢復[3]。而在采用單純修補手術治療時,其安全性較高,無需切除胃組織,僅需縫合后以大網膜加固即可。而從手術的療效上看本次兩組Visick分級無顯著差異,P>0.05。但從手術情況上看,實驗組手術時間、住院時間、出血量、初次下床時間短于對照組,P<0.05,且復發率低于對照組,P<0.05,表明單純修補術安全性更高,有利于改善患者預后。根據臨床經驗,如患者出血量少、胃穿孔時間在1d內、未合并其他疾病的患者,采用該術式治療效果理想,但術后需要積極抗感染、抗潰瘍等,配合內科措施,方能夠提高治療效果[4]。而對于損傷嚴重的患者、合并嚴重胃潰瘍且耐受能力較好的患者,則采用胃大部分切除術治療,以保障療效。
綜上所述,對急性胃穿孔患者,如符合單純修補術適應癥,應該優先采用該術式治療,在保障療效的同時,改善患者預后,否則則需要行胃大部分切除術治療,確保能夠取得較好的手術效果,保障患者術后的生存質量。

