疑似宮頸機能不全患者不同治療方法對妊娠結局的影響
李小慶,孟文穎,王雅麗
(北京市通州區婦幼保健院,北京 101101)
宮頸機能不全(cervical incompetence)是指妊娠后,在達到足月妊娠前宮頸展平、變薄,宮頸管擴張、變寬的臨床狀態,妊娠合并宮頸機能不全是孕中期宮頸無痛性擴張導致復發性晚期流產和早產的主要病因之一[1]。為降低早產發生率,超聲檢測被普遍應用于輔助診斷宮頸機能不全。臨床上主要采取宮頸環扎術改變宮頸機能不全的妊娠結局,以超聲為指征的環扎術普遍開展,但妊娠中期發生宮頸縮短并不完全代表宮頸機能不全,環扎術并沒有明顯降低早產率[2]。目前國內對于疑似宮頸機能不全的治療尚沒有統一標準,疑似宮頸機能不全的產婦發生晚期流產、早產率明顯增高,圍產兒患病率和死亡率亦顯著上升[3]。因此對于疑似宮頸機能不全的產婦臨床上應引起關注,加強圍生期保健,盡可能給出合理有效的治療方案。本研究把妊娠中期發生宮頸縮短(宮頸長度≤25 mm)的孕婦暫且定義為疑似宮頸機能不全,通過回顧性分析2016年在我院建檔并分娩的孕婦中疑似宮頸機能不全的患者經不同治療方法后的妊娠結局,探討這類患者的治療方法,以期為臨床治療提供參考。
材料與方法
一、一般資料
回顧性分析2016年1月1日至12月31日于北京市通州區婦幼保健院產科建檔的197例孕婦的臨床資料,納入標準:(1)孕婦存在漸進性宮頸縮短;(2)超聲檢測孕婦宮頸存在異常,且結合病史、臨床狀況疑診的孕婦;(3)手術治療經本院倫理委員會批準,患者及家屬知情同意均簽署了知情同意書。排除標準:排除存在精神障礙而不能配合治療的孕婦。
根據治療方式不同將患者分為宮頸環扎組(89例)和保守治療組(108)例。宮頸環扎組患者年齡24~35歲,孕次為1~4次;保守治療組年齡25~36歲,孕次為1~5次。
二、方法
1.宮頸環扎術:該組患者均采用宮頸環扎術(采用McDonald術式)治療。術前,患者進行血常規、支原體、衣原體、C反應蛋白以及白帶常規的檢查,首先排除生殖道感染的可能。手術操作:(1)患者在術前將膀胱排空,蛛網膜下腔阻滯進行麻醉,患者采取膀胱截石體位,采取碘伏對外陰、陰道和陰道穹窿進行消毒,然后使用拉鉤將穹窿部、宮頸充分暴露,鉗夾宮頸并向下牽出,選用Ethibond Excel MB66線在陰道和宮頸的交界處,水平逆時針進行連續縫扎。(2)縫扎時,注意防止穿透患者的宮頸黏膜,如果宮頸陰道段在2 cm以下的患者,需要將宮頸膀胱的間隙切開,上推膀胱,然后在宮頸的1~11點間離宮頸外口2 cm以上處進行縫合,順序如下:1~11點位、10~8點位、7~5點位、4~2點位。注意,縫扎的松緊度按照宮頸口5 mm較好。(3)術后處理:患者采用抗生素治療,預防感染,靜滴25%硫酸鎂(邢臺冶金鎂業,2.5 g/支)10 g,1次/d,共靜滴3 d,并絕對臥床。囑患者出院后1~2個月內進行復查,采取經陰道超聲及宮頸觸診檢查;禁止性生活,防止進行重體力的勞動,如果出現腹痛、陰道流液和流血情況,隨時就診。(4)患者在孕37周將縫扎線拆除,如果患者發生宮縮,應該立即拆除縫扎線,防止對宮頸造成損傷。
2.保守期待療法:保守治療組患者均采用保守期待治療。首先,患者需要臥床休息,口服地屈孕酮片(雅培,荷蘭,10 mg/片)10 mg,2次/d,一直服用至孕周30周。其次,患者定期進行產檢,護理人員定期對其隨訪,測定其宮頸的寬度、長度、內徑以及宮頸陰道段的長度,同時對宮頸進行婦科檢查。
三、觀察指標
觀察兩組患者的妊娠結局、分娩孕周情況、新生兒出生結局等。孕婦的妊娠結局分為3種:足月產、早產和流產。妊娠成功即孕婦成功生產,孕育出新的生命。妊娠成功率=(足月例數+早產例數)/總例數×100%。孕婦的妊娠結局包括孕婦在28~31+6周、32~33+6周、34~36+6周的早產率的生產率。并記錄活嬰數量、轉兒科數量以及新生兒出生體重等新生兒指標。
四、統計學方法

結 果
一、兩組患者的一般資料比較
宮頸環扎組患者平均年齡(28.46±1.32)歲,平均孕次(3.31±0.46)次,宮頸長度21~27 mm,平均(22.23±1.82)mm,宮頸內口寬度3~6 mm,平均(5.02±1.33)mm,宮頸陰道段長度10~15 mm,平均(12.22±0.71)mm。保守治療組患者平均年齡(28.64±1.63)歲,平均孕次(3.42±0.55)次,宮頸長度21~28 mm,平均(21.63±1.88)mm,宮頸內口寬度2~7 mm,平均(4.71±1.31)mm,宮頸陰道段長度10~15 mm,平均(12.43±0.65)mm。兩組患者的年齡、孕次、自然流產次數、宮頸長度、宮頸內口寬度等一般資料比較無顯著性差異(P>0.05),組間具有可比性(表1)。
二、兩組患者妊娠結局比較
宮頸環扎組的妊娠成功率顯著低于保守治療組,差異有統計學意義(P<0.05)。詳細數據見表2。
三、兩組患者早產情況比較
兩組患者32~33+6周的早產率比較無顯著性差異(P>0.05);保守治療組28~31+6周、34~36+6周的早產率顯著低于宮頸環扎組(P<0.05);早產兒平均分娩孕周比較無顯著性差異(P>0.05)(表3)。
四、兩組患者新生兒出生情況比較
兩組的活嬰數量、新生兒轉兒科數量及新生兒出生體重比較,組間無顯著性差異(P>0.05)(表4)。
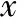
表1 兩組患者的一般資料(-±s)

表2 兩組患者的妊娠結局比較 [n(%)]
注:與保守治療組比較,*P<0.05
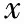
表3 兩組患者早產情況比較 [(-±s),n(%)]
注:與保守治療組比較,*P<0.05
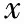
表4 兩組患者新生兒出生情況比較 [(-±s),n(%)]
討 論
宮頸環扎術是一種采用縫合術來縮小宮頸內口的手術,可適當延長孕周,降低早產率,對提高胎兒存活率,預防子宮頸松弛導致的習慣性流產、早產及妊娠晚期產前出血的效果良好[4~6]。目前國內外研究證實,預防性宮頸環扎術的成功率可達81%~86%,可有效延長孕周,改善圍產兒預后[7]。有觀點認為在妊娠20~24周超聲測量宮頸長度≤25 mm,且無早產史或晚期流產史的產婦,即疑似宮頸機能不全[8]。疑似宮頸機能不全的產婦發生晚期流產、早產的風險較高,圍產兒的患病率和死亡率也明顯上升。
疑似宮頸機能不全的診斷標準在臨床上一直存在較大爭議,孕婦孕中期的宮頸長度在25 mm以下暗示可能是宮頸機能不全,但研究發現將此作為診斷標準,對孕婦采取宮頸環扎術并不能明顯降低早產率[9]。一些學者提出宮頸機能也許不是“無”或“全”的絕對概念,而是有程度區分的,研究認為宮頸縮短可能與以下原因有關:宮內的雌激素暴露,炎癥誘發宮縮,孕激素缺乏等[10]。所以,單純的宮頸縮短并不能確診為宮頸機能不全。
本研究結合臨床實踐將妊娠中期發生宮頸縮短的孕婦暫且定義為疑似宮頸機能不全,比較保守治療和宮頸環扎術兩種不同治療方式的妊娠結局。采取保守治療的患者主要使用口服地屈孕酮片進行治療,地屈孕酮片的主要成分是黃體酮。孕酮對于胎兒的生長發育極其重要,是維持妊娠和子宮靜止狀態的必需激素,孕酮通過和子宮內膜等特異靶組織上的受體結合來抑制母體對胎兒抗原的生殖免疫應答,并抑制母體對其滋養細胞的排斥,從而維持良好妊娠[11~12]。孕激素治療是降低短宮頸孕婦早產率的手段之一,大樣本的隨機對照研究顯示,對于宮頸異常縮短者陰道應用孕酮可以顯著降低早產率[13~14]。
與采取宮頸環扎術治療的患者相比,采取保守治療孕婦的妊娠成功率明顯升高,孕婦的早產率顯著降低,其中28~31+6周和34~36+6周的早產兒數量顯著降低,28周以前和32~33+6周的早產兒數量差別不大。此外,采取宮頸環扎術治療患者與保守治療患者的分娩孕周、活嬰數量、轉兒科數量和新生兒出生體重比較差別不大。究其原因可能是宮頸環扎術針對確診為宮頸技能不全的效果顯著,但本研究孕婦是疑似宮頸機能不全,并沒有確診,所以宮頸環扎術的效果甚微[15~16]。這一結果表明基于超聲指征開展的環扎術并不能顯著改善宮頸縮短者的圍產結局,而孕激素治療可以改善宮頸縮短者的圍產結局。
綜上所述,以超聲指征診斷的疑似宮頸機能不全患者,行宮頸環扎術并不能顯著改善宮頸縮短者的圍產結局,而孕激素治療可以一定程度改善其圍產結局。臨床醫師應對疑似宮頸機能不全的患者行進一步確診,避免過度治療。本研究為臨床醫師對疑似宮頸機能不全的治療提供了一定數據資料,但仍需進一步的研究探討。

