手術護理路徑對重癥顱腦損傷者急診微創穿刺手術配合效率的影響
范興愛, 賀 巍, 朱 琳
(1. 解放軍第四醫院, 青海 西寧, 810007; 2. 解放軍第25醫院, 甘肅 酒泉, 735000)
重度顱腦損傷多由間接或直接暴力作用于頭部引起,且近年來重度顱腦損傷患者也呈不斷增長趨勢[1]。研究[2]發現,腦室內血腫形成是加重高血壓合并腦出血患者神經功能損傷的最主要原因,也是增加腦出血患者的死亡風險。重度顱腦損傷具有較高的致殘率和病死率,若不采取積極有效的治療措施,將導致患者病情惡化,危及患者生命安全。因此,及時采取手術治療顯得尤為必要[3]。重度顱腦損傷患者應以緊急搶救、抗感染、清創、糾正休克及手術為主要治療原則,受傷后1 h內是搶救的“黃金時間”,在實施手術搶救治療過程中給予積極有效的急救護理是保證手術順利進行的關鍵[4]。本研究探討在重度顱腦損傷急診微創穿刺引流手術中配合應用手術護理路徑的臨床效果,現報告如下。
1 資料與方法
1.1 一般資料
選擇2017年2月—2018年2月本院行急診微創穿刺手術的重度顱腦損傷患者102例,根據干預方式不同分對照組、觀察組,各51例。對照組男26例,女25例; 年齡47~68歲,平均年齡(58.03 ± 5.01)歲; 右側丘腦出血3例,左側丘腦出血7例,右側基底節區出血20例,左側基底節區出血21例; 出血量26~78 mL, 平均出血量(58.11±5.27) mL; 高血壓病程2~10年,平均病程(6.43±1.06)年。觀察組男25例,女26例; 年齡45~67歲,平均年齡(51.95±3.09)歲; 右側丘腦出血5例,左側丘腦出血15例,右側基底節區出血21例,左側基底節區出血10例; 出血量26~79 mL, 平均出血量(52.16 ± 3.94) mL; 高血壓病程3~11年,平均病程(6.01±1.11)年。納入標準: ① 所有患者均經頭顱CT檢查確診為腦出血,發病前伴有高血壓病史[5]; ② 均接受腦室引流術治療; ③ 患者意識清醒; ④經倫理委員會審核后批準。排除標準: ① 存在小腦、腦葉、腦干等出血者; ② 存在嚴重意識障礙; ③ 為其他原因引起的腦出血,或顱內占位病變及其他腦血管病[6]; ④ 伴有嚴重凝血功能、肝腎功能、精神等異常者; ⑤ 拒絕參與研究者或對研究不知情者。2組資料差異無統計學意義(P>0.05), 有可比性。
1.2 方法
對照組采用常規護理,及時將患者送至搶救室,對患者生命體征進行嚴密的監測,準備好手術需要的各種儀器、藥物和消毒用具。觀察組在對照組基礎上采用手術護理路徑,包括以下方面。① 制定護理路徑表: 由麻醉醫生、巡回護士、手術醫生等共同分析當前急診情況,制定切實可行的護理路徑表。橫軸表示時間順序,縱軸表示術前、術中和術后。對全體護士進行培訓,由手術護士根據手術護理路徑表進行講解和模擬操作,并不定期對全體護士進行模擬操作考核和理論知識考試。所有護士必須掌握手術步驟、顱腦解剖、麻醉配合、專科器械準備、文書書寫以及特殊情況應急處理。② 術前: 救護車內應及時給予患者吸氧,觀察患者血氧飽和度和瞳孔變化,實施心電監護,并建立靜脈通道。保持呼吸順暢,行氣管插管吸痰,留置導尿管。備皮備血,將患者送至手術室。申請開啟綠色通道,協助患者家屬辦理入院登記,對床頭卡、管道標識、腕帶和輸液卡進行核對,將搶救記錄和手術護理路徑表填寫好。③ 術中: 顱腦手術需要爭分奪秒,將救急藥物、一次性手術用物、器械、設備等錄入電腦,注明每樣物品所放置位置,并將物品名稱、型號、數量等打印出來,貼在相關設備上,便于護士在第一時間準備好相關手術用物。對于顱腦損傷手術中應注意的事項和主要步驟,應制成流程圖放在準備間。協助患者完成適合手術體位,配合麻醉師做好麻醉處理,做好術中液體管理,配合醫師做好傷口處理。④ 術后: 密切關注患者病情變化,有問題及時通知主治醫師,做好并發癥護理工作。將患者在手術護理路徑表中標記出來,術后及時回訪。
1.3 觀察指標
比較2組搶救時間、搶救效果(患者存活、死亡病例)、瞳孔評分情況。搶救時間包括手術準備時間(手術室接到手術通知到開始手術的時間)、術前檢查時間(患者入院后進行相關檢查的時間)、手術持續時間(從患者開始手術至手術結束的時間)。瞳孔評分情況[7]: 術前及術后對患者評定患者瞳孔評分,評定患者瞳孔大小及瞳孔光反應情況,1分為瞳孔散大固定; 2分為瞳孔無光反射,無散大; 3分為瞳孔有光反應,無散大。
1.4 統計學分析

2 結 果
2.1 2組手術搶救效率及搶救效果比較
觀察組手術準備時間、術前檢查時間、手術持續時間均短于對照組,差異有統計學意義(P<0.05)。觀察組搶救成功率高于對照組,但無顯著差異(P>0.05)。見表1。
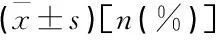
表1 2組手術搶救效率及搶救效果比較
與對照組比較, *P<0.05。
2.2 2組患者瞳孔評分情況比較
觀察組、對照組組患者入院時瞳孔評分分別為(3.92±0.51)分、(3.89±0.52)分,2組對比差異無統計學意義(P>0.05); 觀察組術后瞳孔評分為(4.27±0.31)分,高于對照組的(4.16±0.33)分,差異有統計學意義(P<0.05)。
3 討 論
重型顱腦損傷作為常見的全身創傷,具有較高的發生率、致殘率及致死率。重型顱腦損傷臨床表現為顱骨及腦干骨折,或是腦內、硬膜下及硬膜外血腫,患者病情多危重[8]。研究[9-10]發現,重型顱腦損傷患者傷后多伴有意識障礙,且癥狀持續時間較長,患者易出現中樞性高熱、腦疝、肺部感染及應激性潰瘍等相關并發癥,造成病情不斷惡化,重者出現死亡。因此,治療過程中積極給予有效的臨床護理對患者病情變化、完善護理措施,改善預后至關重要。
手術護理路徑能最大程度降低管理資源浪費,減少管理成本[11-12]。研究[13]發現,在重型顱腦損傷患者急診微創穿刺手術中應用手術護理路徑能對患者水電解質、酸堿平衡進行有效維持,最大程度降低患者的醫源性損傷,減少穿刺過程中的應激反應,改善短期預后。本研究結果顯示,與常規護理相比,觀察組手術準備時間、術前檢查時間、手術持續時間均顯著縮短(P<0.05)。這提示手術護理路徑能夠縮短患者在手術環節過程中的滯留時間,提高手術效率。手術護理路徑除了對手術護理人員的責任做了明確規定外,還將手術體位和擺臺方式、大型器械放置方式、常規急診手術所需器械制作成簡單的示意圖和列表,一目了然,進而加快了手術護理人員的手術準備速度,做到有條不紊。本研究結果顯示,與常規護理相比,觀察組術后瞳孔評分情況較好,這提示手術護理路徑能夠在一定程度上改善患者短期預后。護理路徑使護理人員護理工作有據可依,護理人員擺脫了以往護理模式存在的被動性問題,能夠積極主動、有預見性的配合醫師手術。研究[14]顯示,專業化手術護理路徑能通過幫助患者攝入充足的微量元素、能量及蛋白質等相關營養,保證機體正常正氮平衡,促進蛋白質合成及肌肉強度、肌力快速恢復,便于實施早期康復訓練,促進機體功能恢復,利于改善預后。
綜上所述,重度顱腦損傷急診手術配合手術護理路徑能提高急診微創穿刺手術的搶救效率,贏得黃金救治時間。

