經腹超聲和經會陰超聲聯用在前置胎盤診斷中的應用價值分析
王 晶,李 旭(通訊作者),賀 菊,李 霞
(重慶市璧山區人民醫院 重慶 402760)
在一般情況下,女性胎盤易附著在人體子宮體部或者子宮底部位置,當胎盤位置附著于子宮下段或者子宮內口時,則為前置胎盤[1],前置胎盤易導致女性在妊娠期發生陰道出血情況,不僅危害女性健康,還容易對母嬰結局造成影響,而采取有效、科學的診斷方式,對女性十分重要[2]。因此,我院將前置胎盤患者200例作為研究對象,分別實施不同的診斷,見本文研究詳細描述。
1 資料和方法
1.1 資料
研究對象為前置胎盤患者,例數200例,采用抽簽分組方式對研究對象200例進行分組,患者收取時間在2017年2月—2018年2月。
觀察組100例:年齡20歲~38歲,平均年齡均(28.01±1.15)歲。
對照組100例:年齡21歲~38歲,平均年齡均(28.11±1.26)歲。
兩組前置胎盤患者的平均年齡等資料相比無顯著差異性,采用P>0.05代表具有可比性。
1.2 方法
對照組100例均使用經腹超聲診斷。
檢查前指導患者適當飲水,充盈膀胱,患者均取仰臥位,對患者宮頸管內口特征確定后,掃查患者胎盤組織、宮頸內口、胎盤,將測量數值準確記錄。
觀察組100例均使用經腹超聲和經會陰超聲聯用。
經腹超聲診斷方式和對照組相同,再進行經會陰超聲:首先告知每位患者超聲檢查的重要性,緩解女性緊張的心理情緒,在檢查前告知患者排空膀胱,患者均取截石位,充分暴露患者會陰后,在儀器上套上一次性手套,將消毒耦合劑涂抹在探頭上,探頭放置在患者會陰和兩側大陰唇之間,根據患者陰道方向,進行矢狀切面掃描,探頭左右移動進行多切面掃描,觀察患者宮頸內口和胎盤下緣。
1.3 觀察指標
對比對照組、觀察組兩組前置胎盤患者的檢出率、漏診率。
1.4 統計學處理
統計學數據處理采取SPSS25.0軟件,本次研究指標對比不同,可使用P<0.05表示,具有差異。
2 結果
2.1 檢出率
觀察組前置胎盤患者的檢出率90.00%高于對照組(P<0.05),見表1所示。
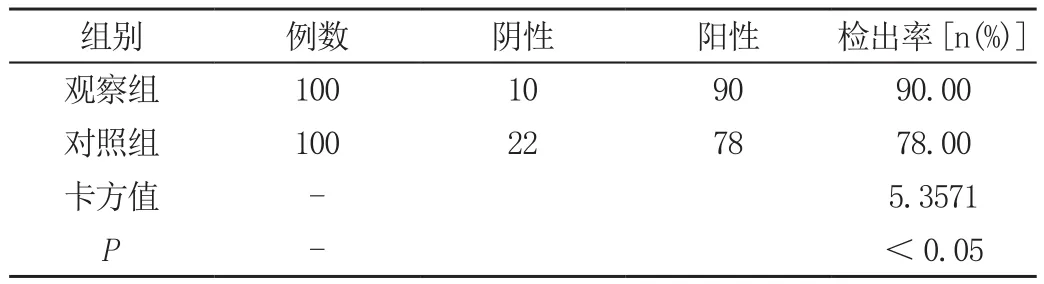
表1 分析對照組、觀察組兩組前置胎盤患者的檢出率
2.2 對比漏診率
觀察組前置胎盤患者的漏診率(其中邊緣性前置胎盤4例、后壁胎盤3例、側壁胎盤3例)低于對照組患者(P<0.05),見表2所示。
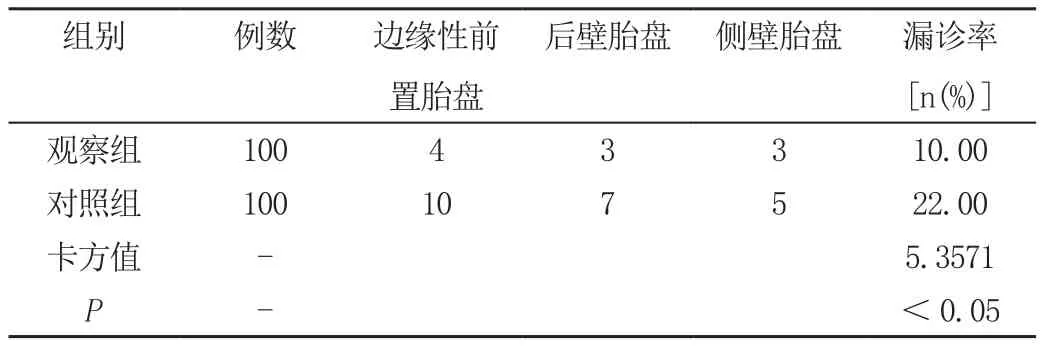
表2 分析對照組、觀察組兩組前置胎盤患者的漏診率
3 討論
前置胎盤為臨床婦產科常見疾病,以無痛性陰道出血作為主要癥狀[3],當前置胎盤發生后,實施一項有效的診斷方式十分重要,能為女性選擇一項科學合理分娩方式,保障母嬰的生命安全。
在診斷過程中,超聲檢查在臨床廣泛應用,其中具有經腹超聲、經會陰超聲檢查兩種方式[4]。經腹超聲檢查具有重復性強、操作簡單等優點,除了患者需要充盈膀胱,無需進行其他準備,視野較為寬廣,能對胎盤整體情況進行觀察,但是當胎盤位置在女性子宮后壁或者側后壁時,易受到局部羊水減少、胎兒較大等多種因素影響,使準確率不高,發生漏診情況。而經會陰超聲檢查方式能清晰顯示患者子宮內口組織,能全面觀察女性陰道、子宮情況,在檢查過程中患者無需進行膀胱充盈,并且該項檢查方式不會受到瘢痕等多種因素影響,能清晰顯示患者胎盤、宮頸內外口、宮頸管之間的關系,具有較高的檢出率,與經腹超聲相比,具有多種優勢,但是經會陰超聲操作較為復雜,若未按照無菌操作進行,易導致感染情況發生,從而導致經會陰超聲單一檢查受到限制,而將其與經腹超聲檢查聯合診斷后,取得顯著效果,具有較高的檢出率,能避免單一診斷的不足,預防漏診情況[5]。
綜上所述,經腹超聲和經會陰超聲聯用在前置胎盤診斷中具有顯著的應用價值,值得在臨床中推廣及運用。

