超聲引導下哺乳期乳腺膿腫穿刺的應用分析
趙 玲
(綿陽市婦幼保健計劃生育服務中心影像科 四川 綿陽 621000)
近年來,隨著二胎政策的開發,哺乳期乳腺膿腫患者增加,膿腫破潰后形成皮膚竇道,反復發作,嚴重影響患者生活質量[1]。有研究[2]顯示,33%的哺乳期婦女曾發生哺乳期急性乳腺炎,其中有5%~11%發展為乳腺膿腫[3]。在我院乳腺科病種構成中乳腺膿腫占第一位,近年來,超聲引導下穿刺沖洗治療乳腺膿腫的方法已被廣泛應用于臨床,國內外已有多項研究顯示該法治療乳腺膿腫可以達到很好的治療效果[4-8],但系統性研究不同膿腔超聲表現相對較少,多中心、大樣本的研究目前尚無。本文旨在歸納總結超聲引導下穿刺其膿腔不同類別的超聲表現,以及超聲引導下哺乳期膿腫穿刺的治療療效,分析其優勢及局限性,幫助更多基層醫院超聲科醫師掌握其超聲要領,推廣其臨床應用。
1 資料與方法
1.1 一般資料
收集2017年1月—2018年9月本院400例在我院診斷哺乳期膿腫的患者為研究對象。納入標準:臨床觸診有波動性包塊,臨床表現為不同程度的乳房紅、腫、熱、痛伴發熱。血常規提示白細胞異常增高。患者對本次研究簽署知情同意書。排除標準:排除伴有其它性質的乳腺包塊患者。400例患者年齡22歲~37歲。本研究通過醫院倫理委員會批準。
1.2 儀器與方法
使用麥迪遜ALOKAα7彩色多普勒超聲診斷儀,選用線陣探頭,探頭頻率7.5~12MHZ。超聲檢查方法為:患者仰臥位,充分暴露兩側乳房,以乳頭為中心,按順時針或逆時鐘順序對外上、外下、內上、內下四個象限作輻射狀掃查以及對腋窩進行全面掃描,掃查切面間須有部分重疊。
1.3 療效判定標準
將臨床癥狀及體征消失,傷口愈合,作為治愈標準[9]。
2 結果
本組400例患兒,膿腔超聲分類見表。結果顯示超聲引導下乳腺膿腫治愈率最高的是典型類圓形膿腔,治愈率最低的是竇道膿腔,但不同類型治愈率均大于百分之90。

表 400例哺乳期乳腺膿腫患者的乳腺不同超聲特征及超聲引導下乳腺膿腫治愈率(%)
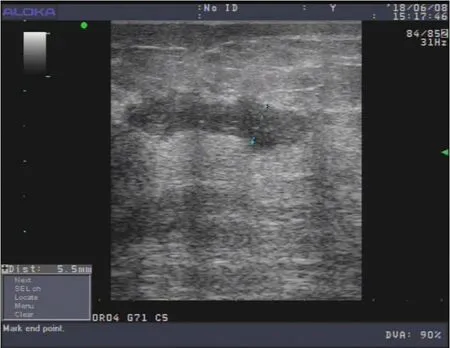
圖1 穿刺前超聲表現Figure1 Ultrasonographic appearance before puncture

圖2 穿刺后超聲表現Figure2 Ultrasonographic findings after puncture
3 討論
典型乳腺膿腫的超聲表現為乳腺腺體內見回聲不均類圓形無回聲區,探頭加壓時,可見液體流動。此時超聲引導下可一針準確定位。對于其它不典型乳腺膿腫,臨床醫師手術準確定位困難,其中最困難的是竇道型膿腔,如圖一乳腺超聲示穿刺前左乳外下象限3點鐘方向可見竇道狀低回聲,寬約0.5cm,內可見液性流動現象。 此時在超聲引導下于3點鐘方向距乳頭約1cm處進針約1.5cm穿刺出黃色膿液約0.3ml,經反復腔內沖洗,穿刺結束前,如圖二乳腺超聲示原膿腔前后壁閉合呈線狀,穿刺成功。如果沒有超聲引導竇道型膿腔的治療面臨著療程長,不易徹底清除,容易復發等不良因素。所以超聲引導無論對于各種類型的哺乳期膿腫均有臨床價值。
無論從患者還是從臨床醫師角度出發,對于乳腺膿腫的處理最好是在不影響乳腺功能的情況下,還要保持乳頭乳暈和乳腺形態的完整,保留術后良好的乳房美學效果[10]。超聲引導下膿腫穿刺沖洗快速簡便,損傷小,乳腺更美容,尤其對多個膿腔患者治療效果較好[11]。不僅可以實時動態監測膿腔的變化,而且對患者無輻射,損失極小,在治療反應以及隨訪方面可以作為一個重復無損的工具,可以非常有效幫助我們進行臨床干預及指導。
超聲引導穿刺受超聲醫師個人經驗和手法影響,在此探討個人經驗,在進行檢查中,探頭宜輕放在病變區及檢查部位,壓力盡量小,移動探頭時宜慢而平穩,對于較大范圍的膿腫,以往需要兩幅圖像結合測量,準確性欠佳,圖像欠規范,可以改用腹部凸陣探頭測量,一副圖像即可直觀測量其膿腔大小,增加了測量的準確性與規范性。
對于哺乳期占位需進行良惡性的鑒別診斷,此時加入超聲觸診的概念,通過超聲探頭施加不同程度打的壓力,以及改變聲束的角度和掃查屏幕,動態、多角度觀察乳腺包塊的彈性、活動性,以及與周圍組織的關系判斷。
由于超聲引導下哺乳期乳腺膿腫穿刺在基層醫院并未廣泛應用,而此項技術對儀器要求低,可行性高,臨床價值大,因此值得推廣。

