探討干酪乳桿菌對胃癌大鼠的抗腫瘤作用及其免疫學機制研究
張 丹,王允野
(吉林醫藥學院附屬醫院,吉林 132013)
胃癌是常見的惡性腫瘤之一,其發病率長期居于惡性腫瘤第4位,死亡率居消化道惡性腫瘤第1位[1]。胃癌的發生發展由多個系統共同調控,其中免疫學調控與其關系密切[2]。胃癌的免疫學療法是除手術切除、放化療外的重要輔助治療手段之一,通過特異性或非特異性免疫療法激活機體免疫系統,進而抑制腫瘤細胞增殖。研究發現,干酪乳桿菌作為益生菌,具有增強免疫力、抗腫瘤等多種作用[3]。已有研究證實,干酪乳桿菌可通過調節外周血免疫球蛋白及淋巴細胞生成,激活機體體液免疫和細胞免疫,進而抑制肝癌、乳腺癌的發生發展[4-5]。但目前關于干酪乳桿菌對胃癌的抑制作用報道較少。鑒于此,本研究特設置對照實驗,觀察干酪乳桿菌對胃癌大鼠腫瘤生長狀況及免疫功能的影響,并探討其免疫學作用機制。
1 材料和方法
1.1 實驗材料
1.1.1 實驗動物
SPF級雄性SD大鼠50只,5周齡,體重140~150 g,購于上海復旦大學實驗動物科學部[SCXK(滬)2014-0004],大鼠飼養于吉林大學基礎醫學院動物實驗中心[SYXK(吉)2016-0001],動物實驗倫理審批號IACUC 20161022003。動物實驗過程中遵循實驗動物3R原則。
1.1.2 菌株
Lactobacilluscasei干酪乳桿菌,購于中國工業微生物菌種保藏管理中心,編號:CICC20282。
1.2 主要試劑與儀器
N-甲基-N-硝基-亞硝基胍(MNNG,Fluka公司,批號20160310),RPMI1640細胞培養液(賽默飛公司,批號NVE0268),人外周血淋巴細胞分離液(Ficoll,Solarbio公司,批號P8900-200),抗大鼠異硫氰酸熒光素(Fluorescein isothiocyanate,FITC,批號:20140526)-CD3+/藻紅蛋白(Phycoerythrin,PE)-CD4+(批號:20150311)、FITC-CD3+/PE-CD8+雙標抗體及FITC-CD11b/c+(批號:20140738)(Biolegend公司),鼠抗兔Toll樣受體4(TLR4,批號:20150814)、核轉錄因子κB(NF-κB,批號:20150201)p65(一抗,批號:20151108),羊抗鼠TLR4(批號:20150625)、NF-κB p65(批號:20150837)(二抗)(Abcam公司);FACS Calibur型流式細胞儀(美國BD公司),OmniPAGEMaxi Plus 電泳儀(Cleaver公司),SM2010R徠卡切片機(Leica公司)。
1.3 實驗方法
1.3.1 模型構建及分組
50只SD雄性大鼠適應性喂養7 d后,簡單隨機化法分為5組:對照組、模型組、干酪乳桿菌低、中、高劑量組,每組10只。模型組及3劑量組大鼠給予MNNG濃度為100 μg/mL的飲用水(酒精助溶,使用前配置,飲水瓶避光放置),持續給予28周,建立大鼠胃癌模型,之后改為正常飲用水;對照組給予酒精水溶液,28周后換用正常飲用水。3個劑量組分別灌胃給予4、8、12 mL/kg干酪乳酸菌,模型組和對照組灌胃給予10 mL/kg無菌蒸餾水,每天1次,持續8周。實驗過程中若大鼠死亡,則自動補充同期飼養及同步干預的大鼠入組。
1.3.2 病理組織學觀察
末次灌胃6 h后,引頸處死大鼠,取胃部放入4%中性甲醛固定(確保胃內外充滿甲醛固定液),組織修剪后,酒精梯度脫水然后用石蠟包埋,制作石蠟切片。經脫蠟、水化后,采用常規蘇木精-伊紅染色法(HE)進行染色,并用中性樹膠封片,顯微鏡下觀察。
1.3.3 胸腺指數、脾指數
末次灌胃6 h后,引頸處死大鼠,剝離完整的胸腺和脾臟組織,稱重。脾臟指數=脾臟質量/體質量×100%;胸腺指數=胸腺質量/體質量×100%。
1.3.4 外周血和腫瘤組織中自然殺傷性細胞(natural killer cell,NK)細胞及T淋巴細胞亞群水平檢測
末次灌胃6 h后,取大鼠腹腔靜脈血1 mL,肝素抗凝后放入測試管。取新鮮胃癌組織1.0 g放入RPMI1640細胞培養液中,隨即研磨制成單細胞懸液,然后采用淋巴細胞分離液密度離心法制備淋巴細胞懸液,按照1∶3體積比加入10%福爾馬林PBS溶液保存,分別加入抗TCRαβ+-FITC/抗CD161a+-PE、抗CD3+-FITC/抗CD4+-PE、抗CD3+-FITC/抗CD8+-PE,對照組設立單染對照,嚴格根據說明書步驟操作,采用雙色流式細胞術檢測NK細胞活性(TCRαβ+CD161a+)及T淋巴細胞亞群CD4+、CD8+及CD4+/CD8+。
1.3.5 胃癌組織中TLR-4、NF-κB p65蛋白相對表達量檢測
取大鼠新鮮胃癌組織,采用蛋白提取試劑盒步驟檢測總蛋白并進行蛋白定量。每孔上樣15 μg,十二烷基硫酸鈉聚丙烯酰氨凝膠電泳(SDS-PAGE)電泳分離,4℃電轉90 min轉膜,然后用5%脫脂牛奶封閉2 h,加入按比例稀釋的一抗孵育2 h(室溫),吸出1抗后加入二抗(1∶10 000),常溫孵育1 h,重復洗滌后在暗室中曝光和顯影,待膠片晾干后掃描拍照,采用gle pro 4.0圖像分析工具進行分析,以TLR-4、NF-κB蛋白灰度值與內參β-actin灰度值比值表示蛋白相對表達量。
1.4 統計學方法
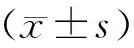
2 結果
2.1 病理組織學觀察
對照組前胃和腺胃黏膜下層無炎性細胞浸潤,細胞層次明顯、排列整齊;模型組前胃和腺胃黏膜下層可見炎性細胞浸潤,鱗狀上皮細胞角化明顯,腺上皮細胞排列紊亂,呈現癌細胞;酪乳桿菌低、中、高劑量組前胃和腺胃黏膜下層炎性細胞減少,癌細胞數量減少,其中中劑量組減少最為明顯。結果見圖1。
2.2 胸腺指數、脾指數對比
與對照組相比模型組胸腺指數、脾指數顯著降低(P<0.01),與模型組相比干酪乳桿菌低、中、高劑量組胸腺指數均顯著升高(P<0.05或P<0.01)。與模型組相比干酪乳桿菌低、中、高劑量組脾指數均未見顯著性差異(P>0.05)。結果見表1。
2.3 外周血NK細胞及T淋巴細胞亞群對比
與對照組相比模型組外周血中TCRαβ+CD161a+、CD4+及CD4+/CD8+顯著減少(P<0.01),與模型組相比干酪乳桿菌低、中、高劑量組外周血中TCRαβ+CD161a+、CD4+及CD4+/CD8+均顯著增加(P<0.01)。與對照組相比模型組外周血中CD8+顯著增加(P<0.01),與模型組相比干酪乳桿菌低、中、高劑量組外周血中CD8+均顯著減少(P<0.01)。結果見圖2、表2。
2.4 腫瘤組織中NK細胞及T淋巴細胞亞群水平對比
與對照組相比模型組腫瘤組織中TCRαβ+CD161a+、CD8+顯著減少(P<0.01),與模型組比較干酪乳桿菌低、中、高劑量組腫瘤組織中TCRαβ+CD161a+均顯著增加(P<0.05)。與模型組比較干酪乳桿菌低、中劑量組腫瘤組織中CD8+均顯著增加(P<0.05或P<0.01)。與對照組相比模型組腫瘤組織中CD4+、CD4+/CD8+顯著增加(P<0.05),與模型組比較干酪乳桿菌低、中、高劑量組腫瘤組織中CD4+、CD4+/CD8+均顯著減少(P<0.05)。結果見表3。
2.5 腫瘤組織中TLR-4、NF-κB p65蛋白相對表達量對比
與對照組相比模型組腫瘤組織中TLR-4、NF-κB p65蛋白相對表達量顯著升高(P<0.01),與模型組比較干酪乳桿菌低、中、高劑量組腫瘤組織中TLR-4、NF-κB p65蛋白相對表達量均顯著降低(P<0.01)。結果見圖3、表4。
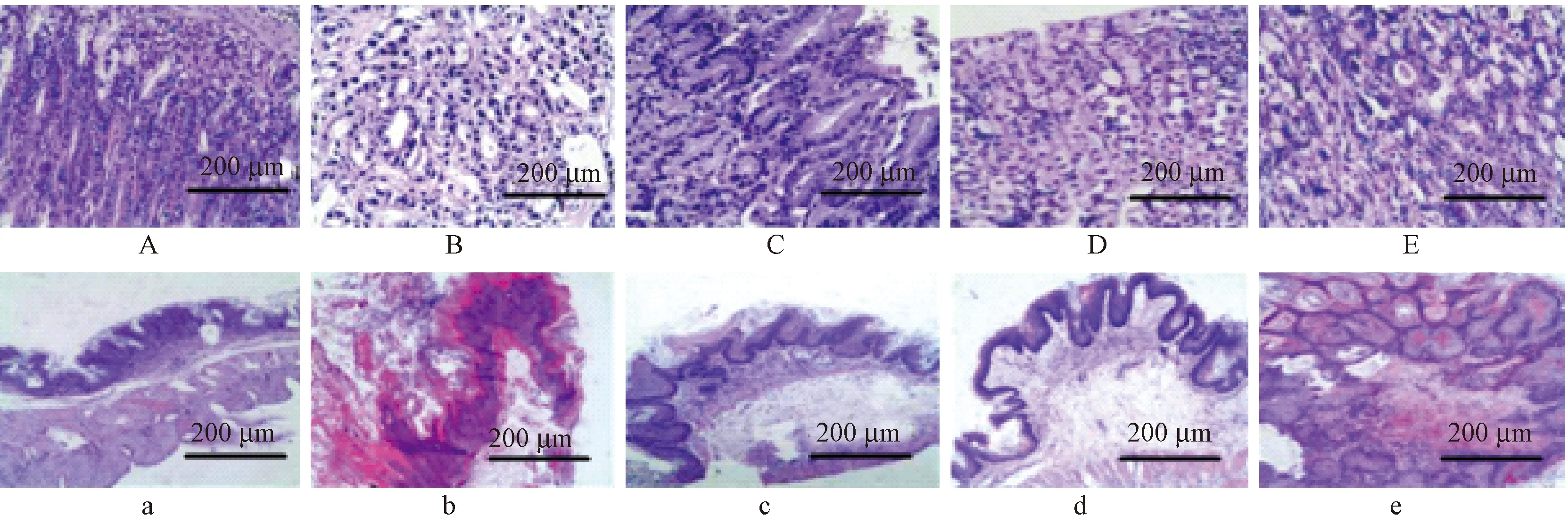
注:A~E為前胃,a~e為腺胃;A、a為對照組,B、b為模型組,C、c為低劑量組,D、d為中劑量組,E、e為高劑量組。圖1 前胃和腺胃粘膜病理切片(HE染色,×200)Note. A-E: Pregastric stomach. a-e: Gland stomach. A,a: Control group. B,b: Model group. C,c: Low dose group. D,d: Middle dose group. E,e: High dose group.Figure 1 Pathological changes of the mouse pregastric and glandular gastric mucosa (HE Staining)

組別Groups胸腺指數Thymus index脾指數Spleen index對照組Control group0.121±0.0130.360±0.046模型組Model group0.083±0.008b0.251±0.021b低劑量組Low dose group0.093±0.010c0.268±0.027中劑量組Middle dose group0.109±0.011d0.278±0.035高劑量組High dose group0.095±0.008c0.270±0.029F值F-Value21.35117.151P值P-Value<0.001<0.001
注:與對照組比,aP<0.05,bP<0.01;與模型組比,cP<0.05,dP<0.01,自由度(4,45)。
Note. Compared with the control group,aP<0.05,bP<0.01. Compared with the model group,cP<0.05,dP<0.01, df (4,45).
表2 外周血NK細胞及T淋巴細胞亞群對比Table 2 Comparison of peripheral blood NK cells and T lymphocyte subsets in the mice
注:與對照組比,aP<0.05,bP<0.01;與模型組比,cP<0.05,dP<0.01,自由度(4,45)。
Note. Compared with the control group,aP<0.05,bP<0.01. Compared with the model group,cP<0.05,dP<0.01, df (4,45).

表3 腫瘤組織中NK細胞及T淋巴細胞亞群水平對比Table 3 Comparison of NK cells and T lymphocyte subsets in tumor tissues of the mice
注:與對照組比,aP<0.05,bP<0.01;與模型組比,cP<0.05,dP<0.01,自由度(4,45)。
Note. Compared with the control group,aP<0.05,bP<0.01. Compared with the model group,cP<0.05,dP<0.01, df (4,45).
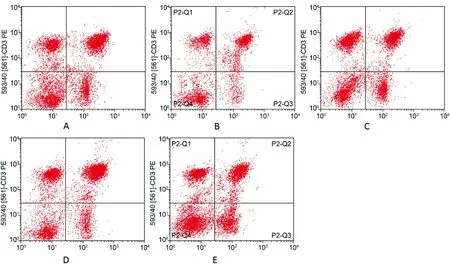
注:A:對照組,B模型組,C低劑量組,D中劑量組,E高劑量組。圖2 外周血中T淋巴細胞流式圖Note. A: Control group. B:Model group. C: Low dose group. D:Middle dose group. E: High dose group.Figure 2 Flow cytometric analysis of T lymphocytes in peripheral blood of the mice

圖3 蛋白免疫印跡圖Figure 3 Western blot of the protein experssions
3 討論
胃癌的病因及發生機制十分復雜,目前仍未完全闡明,多種因素均可誘發胃癌[7]。近年來研究發現[8],機體的胃癌的發生與胃癌細胞的免疫逃逸機制有關,在正常生理狀態下,免疫細胞可對癌變細胞進行及時清除,當病理狀態下,機體免疫力下降,癌變細胞未引起免疫應答,則易引發腫瘤。有學者認為,在抗腫瘤免疫應答過程中,細胞免疫較體液免疫發揮更重要作用,當機體T淋巴細胞亞群數量減少、活化功能障礙時,可導致免疫抑制,對胃癌患者的治療預后產生嚴重影響[9]。
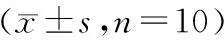
表4 腫瘤組織中TLR-4、NF-κB p65蛋白相對表達量對比Table 4 Comparison of relative protein expression of TLR-4 and NF-κB p65 in the tumor tissues
注:與對照組比,aP<0.05,bP<0.01;與模型組比,cP<0.05,dP<0.01,自由度(4,45)。
Note. Compared with the control group,aP<0.05,bP<0.01. Compared with the model group,cP<0.05,dP<0.01, df (4,45).
胸腺為機體的重要淋巴器官,是T細胞分化、發育、成熟的場所,其還可以分泌胸腺激素[9]。整個淋巴器官的發育和機體免疫力都必需有T淋巴細胞,胸腺素可使由骨髓產生的干細胞轉變成T細胞,因而有增強細胞免疫功能的作用。胸腺素能連續誘導T細胞分化發育的各個階段,還能增強成熟T細胞對抗原或其它刺激的反應,惡性腫瘤也有一定療效。脾也是重要的淋巴器官,當血液中出現病菌、抗原、異物、原蟲時,脾臟中的巨噬細胞、淋巴細胞就會將其吃掉。本研究中干酪乳桿菌低、中、高劑量組胸腺指數與模型組相比顯均顯著升高,而干酪乳桿菌低、中、高劑量組脾指數均未見顯著性差異。說明干酪乳桿菌對胃癌的作用可能與胸腺誘導分化的T淋巴細胞免疫相關。
成熟T細胞表面具有特異性識別抗原并與之結合的分子結構TCR受體。外周淋巴器官中大多數成熟T細胞的TCR分子,由α鏈和β鏈經二硫鍵連接的異二聚體分子TCR-2細胞完成。現在已經命名了CD1—CD166共180個分化抗原群,其中CD4和CD8是區分成熟T細胞亞群的主要表面標志[10]。成熟的T細胞經血流分布至外周免疫器官的胸腺依賴區定居,發揮細胞免疫功能,是身體中抵腫瘤形成的“斗士”。CD4細胞又稱為免疫系統的輔助手,CD4+T細胞受到刺激增殖分化為TH0,受不同種白細胞介素促進后分化為TH1和TH2型,TH1型主要參與細胞免疫,TH2型主要參與體液免疫[11-12]。CD8是T淋巴細胞的一個亞群,被稱為T細胞毒細胞。CD8起源于骨髓,在胸腺內成熟,成熟后在隨著淋巴循環到達全身各處。細胞毒性T細胞和CD8表面蛋白被稱為CD8+T細胞。本研究表明干酪乳桿菌可使胃癌大鼠模型外周血中TCRαβ+CD161a+、CD4+及CD4+/CD8+均顯著增加,外周血中CD8+均顯著減少。干酪乳桿菌可使胃癌大鼠模型腫瘤組織中TCRαβ+CD161a+、CD8+顯著增加,腫瘤組織中CD4+、CD4+/CD8+均顯著減少。
TLR4由三個區域構成,分別為胞外區、跨膜段和胞內區,其主要分布于C1D4呈陽性的單核細胞和巨噬細胞上[13]。TLRs介導的先天性免疫細胞反應,可以介導炎癥修復中所滿足腫瘤發生的多種特性,越來越多的證據證明腫瘤相關的炎癥反應通過幫助始腫瘤細胞獲取特異抗免疫能力,進而增加腫瘤的發生和發展。胃癌前病變大部分伴有幽門旋桿菌感染主要的病理變化。TLR4基因的多態性導致機體固有的免疫遺傳變異,與胃癌前病變形成相關TLR4表達于胃癌及癌前病變的細胞中,激活如IL8這樣的胃癌發生健進因子,增加了胃癌發生的風險。NF-κB作為早期轉錄因子,其激活不需要新翻譯出的蛋白進行調控。因此,NF-κB可以在第一時間對有害細胞的刺激做出反應[14-15]。大多數的細菌可以結合細胞膜表面的TLRs受體,從而激發NF-κB信號通路改變基因的表達。研究已經表明LPS可以通過TLR4激活下游NF-κB信號通路[16]。本研究表明干酪乳桿菌可使胃癌大鼠模型腫瘤組織中TLR-4、NF-κB p65蛋白相對表達量均顯著降低,根據結果可以推測干酪乳桿菌可能能夠下調TLR-4、NF-κB p65蛋白表達,并對TLR-NF-κB信號通路的傳導發揮抑制作用激活機體的免疫功能,進而增強對惡性腫瘤細胞的免疫殺傷活性,避免惡性腫瘤細胞逃避免疫監視。有國外研究報道[17],在干酪乳桿菌被機體吸收過程中,細胞壁破裂形成病原相關分子模式,激活機體免疫應激反應,與本研究結果相一致。
綜上所述,干酪乳桿菌可調節胃癌大鼠腫瘤組織和外周血中T淋巴細胞、NK細胞活性,進而抑制腫瘤生長、增強機體免疫調節,其作用機制可能是通過下調TLR-4、NF-κB p65蛋白表達,抑制TLR-NF-κB信號通路發揮作用,其中8 mL/kg的干酪乳桿菌作用效果最佳。本研究重點探討了干酪乳桿菌的輔助抗胃癌腫瘤作用及其免疫學調控機制,能夠為胃癌患者的臨床治療方案的探討提供線索,意義重大,但是其在臨床實踐中應用是否具有可行性尚需深入研究。

