黃連阿膠加味方治療陰虛火旺型慢性失眠35例
吳起浩
(福建中醫藥大學附屬第二人民醫院,福建 福州 350003)
失眠是以指無法獲得正常睡眠為特征的一類疾病,輕者難于入睡,時醒時寐,醒后無法再睡,重者徹夜不寐[1]。持續失眠會嚴重影響到生活與工作,甚至將誘發抑郁、焦慮等心理疾患。筆者脈證合參運用黃連阿膠加味方治療陰虛火旺型慢性失眠,效果滿意,現介紹如下。
1 臨床資料
1.1 西醫診斷標準 參照美國精神醫學學會《精神障礙診斷與統計手冊》[2]中有關慢性失眠診斷標準。
1.2 中醫辨證標準 參照《中醫臨床診療指南釋義·腦病分冊》[3]中不寐陰虛火旺證的辨證標準:不寐心煩,腰膝酸軟,心悸,兼耳鳴頭暈,健忘,口干津少,五心煩熱,舌質紅,苔少,脈象細數而稍緊澀,寸關兩部較尺部而言,應指更加有力。
1.3 納入標準 ① 符合上述診斷及辨證標準;②匹茲堡睡眠質量指數(Pittsburgh sleep quality index,PSQI)得分>6分;③ 發病年齡 18~65歲;④ 病程>6個月;⑤ 患者本人或家屬自愿加入本研究,并簽署知情同意書。
1.4 排除標準 ① 妊娠或哺乳期婦女;② 酒精、藥物(苯二氮卓類)或毒品依賴者;③ 合并有心腦血管、腎、肝、腫瘤及自體免疫性疾病者;④ 其他類型的睡眠障礙者;⑤ 合并有精神類物質依賴或抑郁癥等慢性精神性疾病者;⑥ 依從性差,對本研究所用藥物產生副作用者。
1.5 剔除、脫落及終止觀察標準 ① 治療時發生嚴重不良反應時終止觀察;② 患者要求退出或失訪;③ 診治不規范無法判定療效、與納入標準不符者為剔除病例,需分析原因。終止及脫落病例需作安全性分析。
1.6 一般資料 選取2011年11月—2017年11月于我院門診就診的陰虛火旺型慢性失眠患者70例,采用隨機數字表法分為對照組和觀察組各35例。對照組男15例,女20例;年齡18~64歲,平均(46.37±12.09)歲;病程 6個月~5年,平均(24.94±16.47)個月。觀察組男14例,女 21例;年齡 20~63歲,平均(45.57±11.35)歲;病程 6個月~6 年,平均(25.37±17.12)個月。2組性別、年齡及病程比較,差異無統計學意義(P>0.05),具有可比性。
2 方 法
2.1 治療方法
2.1.1 對照組 服用右佐匹克隆片(江蘇天士力帝益藥業有限公司),每次3 mg,每晚睡前1次。連續治療28 d。
2.1.2 觀察組 予黃連阿膠加味方治療,方藥組成:黃連 9 g,黃芩 6 g,白芍 6 g,阿膠 9 g,雞子黃兩枚,丹參 9 g,首烏藤 15 g,山藥 15 g,大棗 9 g,瓦楞子15 g。水煎服,每日1劑,按常規煎藥法連續煎煮2次后合并藥液,烊化阿膠,并取出雞子黃充分攪勻,平分2份,早晚飯后45 min取一份溫服,連續治療28 d。
2組均給予心理疏導,在治療期間停服一切與本研究無關的鎮靜催眠藥物。
2.2 觀察指標及方法
2.2.1 睡眠效率 記錄2組治療前后睡眠時間。
睡眠效率/%=全天睡眠時間/[夜間 (起床時間-上床時間)+午間 (起床時間-上床時間)]×100%
2.2.2 量表評分 采用PSQI量表和焦慮自評量表(self-rating anxiety scale,SAS)評估 2 組治療前后睡眠和焦慮狀態。
2.2.3 療效判定標準 參照《中藥新藥臨床研究指導原則》[4]擬定。① 臨床治愈:睡眠時間恢復正常,或全天入眠時間≥7.5 h,醒后精力充沛;② 顯效:睡眠質量較前顯著提高,3 h≤全天入眠時間<7.5 h,自覺睡眠深度增加;③ 有效:睡眠時間較前增加<3 h;④ 無效:治療后無明顯改善或反加重者。
2.3 統計學方法 采用SPSS 20.0軟件進行統計學處理。計量資料符合正態分布以(±s)表示,采用t檢驗;計數資料采用χ2檢驗。
3 結果
3.1 2組療效比較 見表1。
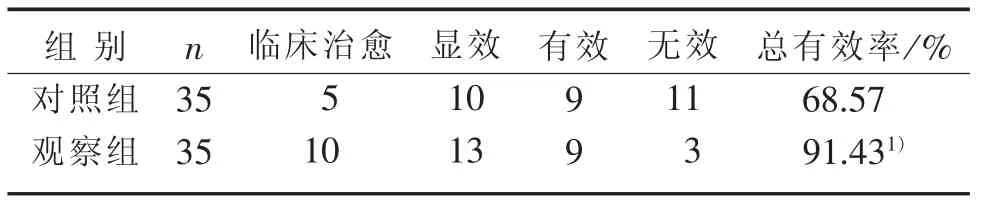
表1 2組療效比較
3.2 2組間睡眠效率比較 見表2。
表2 2組間睡眠效率比較(s)%

表2 2組間睡眠效率比較(s)%
注:與治療前比較,1) P<0.01;與對照組比較,2) P<0.05。
組別對照組觀察組差值16.50±2.32 23.74±2.512)n 35 35治療前51.07±15.57 50.64±15.52治療后67.57±18.371)74.39±15.381)
3.3 2組治療前后PSQI、SAS評分比較 見表3。
表 3 2 組治療前后 PSQI、SAS 評分比較(±s) 分

表 3 2 組治療前后 PSQI、SAS 評分比較(±s) 分
注:與治療前比較,1) P<0.01;與對照組比較,2) P<0.05。
SAS評分48.66±13.06 33.20±16.801)15.46±1.71 46.94±12.74 24.46±12.971)2)22.49±1.572)組別n對照組35觀察組35治療前治療后差 值治療前治療后差 值PSQI評分14.63±2.85 10.77±4.251)3.86±0.42 14.43±2.71 9.54±3.921)4.89±0.44
4 討論
流行病學調查顯示,睡眠-覺醒障礙的全球患病率約為9%~15%,而最常見的睡眠問題是失眠。根據差異性的診斷規范,失眠或其癥狀的患病率4%~50%,且隨著年紀的增長,失眠的發病率亦顯著上升[5]。長期失眠會引發腦血管疾病、精神疾病,慢性失眠障礙是臨床上常見的睡眠障礙。筆者選擇臨床常見的陰虛火旺證作為本項目研究重點,和文獻[6]結果不謀而合,該流行性調查結果顯示陰虛火旺型慢性失眠在福建區域患者中占比最高,達48.8%。
慢性失眠屬中醫學“不寐”范疇,此病名出自《難經·第四十六難》。《黃帝內經》中亦以“目不瞑”“不眠”等稱謂散見,書中認為“營衛失度,陰陽失衡”是“晝不精,夜不瞑”的根源所在,主要表現為陽盛而陰虛。黃連阿膠方出自《傷寒論》:“心中煩,不得臥,黃連阿膠湯主之。”就本證而言,其病位主要在心與腎。生理狀態下心與腎升降相宜,彼此約束,和諧統一,保持動態平衡。病理狀態下腎水虧于下不能上濟滋養心陰,導致心火獨亢于上,終成心腎不交之勢。法當滋陰降火,瀉南補北,交通心腎兼予理氣活血,故以黃連阿膠湯為主方。心主血脈,不寐日久,勢必影響氣血運行,故加活血祛瘀、清心除煩之丹參;久病肝腎不足,肝風微動,加首烏藤以祛風通絡,養血安神。又因本方中黃芩、黃連二藥苦寒,恐有礙胃之嫌,故加山藥、大棗、瓦楞子保胃。
臨床上就診患者受限于個人受教育水平及老年癡呆等因素,問診采集病歷常不能取得最佳資料。有鑒于此,前期筆者在查閱相關文獻和歸納臨床經驗基礎上,總結一些脈證合參診治不寐的經驗,以期提高辨治的準確性。在研究開展過程中,筆者對脈象進行深一步的理解,認識到“脈證合參”是中醫醫療實踐中不可或缺的重要內容,在臨床中若應用切當,可收顯效。就本證患者而言,除前述之癥狀和舌象外,脈細而數應包含如下含義:① 腎水、心陰不足故脈細;② 熱證故脈數;③ 熱勢偏盛而陰又不足,故脈稍緊;④ 久病影響氣血運行,故脈澀;⑤ 腎水不足故尺部脈沉;⑥ 心火獨亢于上,故寸關兩部較尺部應指更加有力;⑦臨床上發現本證型不寐患者之脈象有微浮、微弦之意,中取如琴弦剛剛彈起時的應指感,且又有澀澀然之意,這可能是心腎不交引起肝風微動;⑧ 臨床上發現,因寸關兩部較尺部應指更加有力,黃連阿膠湯證脈形走向似有從寸到尺之意。綜上所述,正確的細化脈象和證的認識,既從證以識脈,亦因脈而析證,證因脈著,脈以證明,從而推斷疾病的本質,確定治法和選方用藥。可見,“脈證合參”的方式對于把握疾病本質,提高辨治效率及準確性具有重要意義,這是切合臨床實際的,也符合中醫“整體觀”基本精神。
臨床和研究相互促進,在研究中總結一些心得,臨證可根據脈象變化對黃連阿膠加味方的藥物配比進行如下調整:如脈象上表現為寸部較關部應指有力,則提示上焦較中焦熱盛,此時黃芩用量應大于黃連;如脈象表現出關部較寸部應指有力,則中焦熱盛于上焦,黃連用量應大于黃芩用量;如緊脈程度加重兼澀,提示患者陰虛,可加大白芍用量以補血養陰。
本研究結果顯示:2組治療后睡眠效率、PSQI量表評分、SAS量表評分均明顯改善,提示黃連阿膠加味方及右佐匹克隆片在改善睡眠效率、提高睡眠質量、延長睡眠時間和調整焦慮狀態等方面療效顯著;觀察組療效、睡眠效率及SAS量表評分治療前后差值均明顯高于對照組,提示與右佐匹克隆片比較,黃連阿膠加味方不僅能提高睡眠效率,在改善焦慮狀態方面也具有療效。

