產前護理在改善產婦瘢痕子宮陰道分娩結局中的作用
周 宏 曾潔蓮 何祥蓮 謝春燕
1.江西省信豐縣婦幼保健院醫務科,江西信豐 341600;2.江西省信豐縣人民醫院眼科,江西信豐 341600
瘢痕子宮是指女性有剖宮產史或肌壁間肌瘤剝除后的子宮,在正常情況下并不會對女性自身造成影響,但對再次妊娠過程、分娩及產后等過程有較大影響。近年來,我國剖宮產率的不斷上升,導致瘢痕子宮的發生率逐年增高[1]。在分娩過程中,瘢痕子宮極易因宮內壓力變化及收縮力增強而發生破裂,從而嚴重威脅產婦及胎兒健康。因此,針對剖宮產后瘢痕子宮再次妊娠產婦有必要選取合適的分娩方式,在減少對產婦造成壓力的同時,保障妊娠結局。在臨床中,產婦極易因分娩過程及對瘢痕子宮的擔心而出現焦慮、抑郁、恐懼、不安等負性心理,對分娩過程造成影響。針對該情況,有必要采取護理干預,通過全程干預產婦狀態來提升瘢痕子宮產婦的自然分娩率,降低不良妊娠結局發生的可能[2-3]。本研究選取60例瘢痕子宮陰道分娩產婦作為研究對象,行產前護理干預獲得滿意效果,現報道如下。
1 資料與方法
1.1 一般資料
選取2017年1~8月江西省信豐縣婦幼保健院收治的瘢痕子宮陰道分娩產婦60例作為研究對象,采用隨機數字表法分為對照組和觀察組,每組各30例。觀察組年齡 21~39 歲,平均(30.4±1.5)歲;孕齡 36~41 周,平均(38.4±1.5)周;體重 63~76 kg,平均(69.4±1.2)kg。 對照組年齡 22~38 歲,平均(30.5±1.3)歲;孕齡 37~42 周,平均(38.6±1.4)周;體重 62~77 kg,平均(69.5±1.6)kg。兩組的一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經醫院醫學倫理委員會審核批準。
1.2 納入排除標準
納入標準[4]:①經影像學檢查證實為單胎妊娠;②2本次妊娠距上次手術時間>2年;③患者及家屬均同意參與本研究,并簽署知情同意書。排除標準:①合并嚴重心、腎、肺等器官疾病;②合并神經系統疾病;③參與其他研究者。
1.3 方法
對照組采用常規護理模式,包括健康教育、心理護理、飲食指導、運動指導等。觀察組采用產前綜合護理干預模式,具體內容如下。①心理疏導:產婦在待產期間,護理人員對其開展交流,觀察其面對分娩過程是否存在焦慮、焦躁、不安、恐懼等心理,如有則立即對產婦自身特點實施心理疏導,并指導其家屬多于產婦溝通,使其能以積極樂觀的狀態迎接分娩。或通過播放視頻、音樂,翻閱書籍等方式對產婦注意力進行轉移,從而達到緩解負性心理的作用。②健康講解:將分娩過程及成功的案例對產婦進行講解,樹立起正確的分娩意識,積極配合護理人員開展相關準備工作,并盡可能減少產程中或產后并發癥發生風險。③藥物干預:由于瘢痕子宮產婦產程較正常產婦時間較長,故在分娩過程中盡可能縮短產程及產后子宮持續收縮時間,同時密切關注胎心情況,避免危機情況發生;瘢痕子宮分娩后可根據產婦實際情況催產素滴注干預,確保產婦自身狀態;④檢查護理:在進產房前,護理人員要對產婦開展相關檢查,包括心電圖、血常規等,并將檢查結果告知產婦,通過深入交流逐步引產婦樹立正確分娩的信心,而增加產婦對各項檢查的依從性。⑤產后指導:順利分娩后,針對部分家屬過于注重胎兒而忽視產婦的情況,則應對其進行指導,胎兒由醫院護理全面干預,而對于產婦來說家屬的陪伴至關重要,護理人員詳細指導產婦家屬對產婦實施照顧,給予陪伴等指導。
1.4 觀察指標
比較兩組的焦慮、抑郁評分、護理滿意評分、產婦分娩情況、產婦妊娠結局、2 h出血量、24 h出血量及并發癥發生率。參照焦慮自評量表對焦慮狀態進行評分,標準分值線為50分,分值越高表明焦慮狀態越嚴重,反之則越輕。參照抑郁自量表對患者出現抑郁狀態進行評分,標準分值線為53分,分值越高表明抑郁狀態越嚴重,反之則越輕[5-6]。
護理滿意度通過自制的護理滿意度調查問卷進行評價,包括住院環境、溝通狀況、護理態度、護理技巧等方面,總分100分,分數越高,護理滿意度越高。并發癥包括感染、出血、腹痛。
1.5 統計學方法
采用SPSS 21.0統計學軟件對數據進行處理,計量資料用均數±標準差(±s)表示,采用 t檢驗,計數資料用百分率(%)表示,采用χ2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 兩組焦慮、抑郁評分及護理滿意評分的比較
觀察組焦慮、抑郁評分低于對照組,護理滿意評分高于對照組,差異均有統計學意義(P<0.05)(表1)。
表1 兩組焦慮、抑郁評分及護理滿意評分的比較(分,±s)
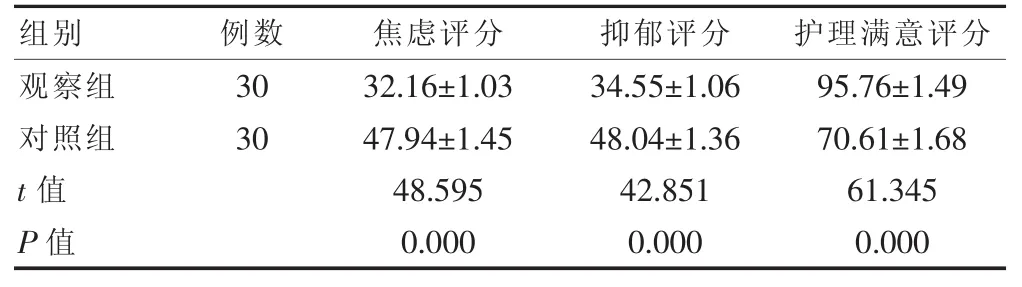
表1 兩組焦慮、抑郁評分及護理滿意評分的比較(分,±s)
組別 例數 焦慮評分 抑郁評分 護理滿意評分觀察組對照組30 30 t值 P值32.16±1.03 47.94±1.45 48.595 0.000 34.55±1.06 48.04±1.36 42.851 0.000 95.76±1.49 70.61±1.68 61.345 0.000
2.2 兩組產婦分娩情況及產婦妊娠結局的比較
觀察組自然分娩率高于對照組,孕婦胎兒生命體征正常率高于對照組,差異均有統計學意義(P<0.05)(表2)。
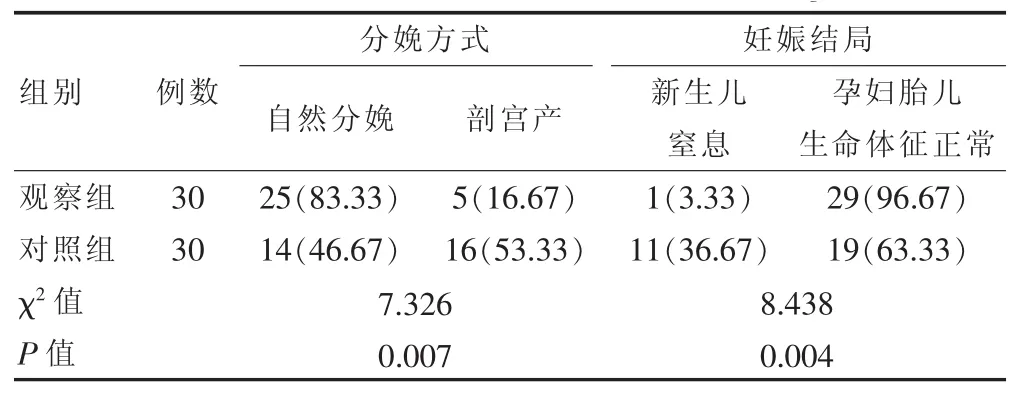
表2 兩組產婦分娩情況及產婦妊娠結局的比較[n(%)]
2.3 兩組2 h、24 h出血量的比較
觀察組2 h、24 h出血量均少于對照組,差異有統計學意義(P<0.05)(表3)。
表3 兩組2 h和24 h出血量的比較(ml,±s)
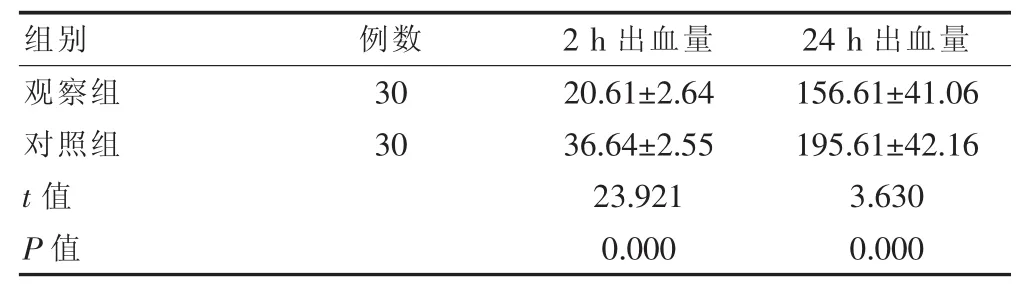
表3 兩組2 h和24 h出血量的比較(ml,±s)
組別 例數 2 h出血量 24 h出血量觀察組對照組30 30 t值P值20.61±2.64 36.64±2.55 23.921 0.000 156.61±41.06 195.61±42.16 3.630 0.000
2.4 兩組并發癥發生率的比較
觀察組并發癥發生率3.33%(1/30),其中感染0例、出血0例、腹痛1例,對照組為40.00%(12/30),其中感染3例、出血3例、腹痛6例,觀察組并發癥發生率低于對照組,差異有統計學意義(χ2=9.820,P=0.002)。
3 討論
瘢痕子宮是臨床常見現象,是指育齡女性由于分娩時選擇剖宮產而留下的子宮瘢痕,部分瘢痕子宮是由于其他原因,如肌壁間肌瘤剝除而形成。對于正常女性來說,瘢痕子宮并不會對其生活及工作造成影響,但對再次妊娠且選擇經陰道分娩產婦則會有重要影響,由于子宮本身存在瘢痕,極有可能在分娩過程中受子宮內壓力變化及收縮力影響而產生破裂,從而對產婦自身及胎兒安全造成威脅[7-8]。而且,剖宮產本身對母嬰造成的影響較大,胎兒無法通過正常分娩而鍛煉肺功能及相關功能,且經陰道分娩過程中,母體可將賦予胎兒一種特殊的免疫能力,使胎兒自身抵抗能力得到提升,提高存活率。但經剖宮產分娩則會造成該方面缺失,并極易誘發相關并發癥等情況,對其健康造成威脅[9]。
近年來,國家開放二孩政策后,瘢痕子宮再次妊娠率呈直線提升,但由于再次妊娠對瘢痕子宮造成的影響,如子宮切口破裂、大出血等,致使產婦及胎兒出現死亡,嚴重威脅其健康[10-11]。因此,有必要對瘢痕子宮再次妊娠產婦實施護理干預,并嚴格觀察產婦自身情況、子宮瘢痕恢復情況、胎兒情況、生命體征等,確保產婦擁有經陰道分娩的先決條件,盡可能避免分娩中存在的突發狀況[12]。產前綜合護理是一種針對產婦實施的護理模式,應用于瘢痕子宮再次妊娠經陰道分娩護理中,能通過心理疏導、健康講解、藥物干預、檢查護理、產后指導等環節對產婦生理及心理進行全面干預,使其處于良好狀態下迎接分娩過程[13-14]。
本研究結果顯示,觀察組綜合護理干預后,患者焦慮、抑郁負性心理得到改善,并減少出血及并發癥對患者預后造成的影響,干預效果優于對照組,差異有統計學意義(P<0.05)。且護理滿意評分較高,提示采用綜合護理干預可有效滿足患者對護理效果的滿意需求。通過觀察其他學者的研究[15],其結果與本研究結果相一致,均認為在瘢痕子宮產婦分娩采用綜合護理干預可有效緩解其負性心理,確保分娩結局。
綜上所述,將綜合護理應用于瘢痕子宮產婦分娩中具有顯著效果,能提高自然分娩率,改善其負性心理,值得臨床推廣。

