妊娠期亞臨床甲減對母嬰結局的影響分析
黃翠艷

【摘 要】目的 分析妊娠期亞臨床甲減對母嬰結局的影響分析。方法 選128例妊娠期亞臨床甲減產婦及甲狀腺功能正常128例產婦。對比兩組母嬰結局。結果 觀察組孕婦結局、新生兒窒息率、早產率、APgar評分與對照組差異顯著,P<0.05。結論 妊娠期亞臨床甲減提高妊娠生育風險和嬰兒出生并發癥,早期篩查及治療具有重要意義。
【關鍵詞】妊娠期亞臨床甲減;母嬰結局;影響
Analysis of the effect of subclinical hypothyroidism during pregnancy on maternal and fetal outcomes
Huang Cuiyan
Department of Obstetrics, First Peoples Hospital of Jining City, Jining 272000, China
Abstract Objective To analyze the effect of subclinical hypothyroidism during pregnancy on maternal and fetal outcomes. Methods 128 cases of subclinical hypothyroidism and 128 cases of normal thyroid function were selected. Results The time required for maternal surgery, intraoperative blood loss, intraoperative blood transfusion, neonatal asphyxia rate, preterm birth rate, and APgar score were significantly different between the observation group and the control group, P<0.05. Conclusion Subclinical hypothyroidism during pregnancy improves the risk of pregnancy and birth complications, and early screening and treatment are of great significance.
Key words subclinical hypothyroidism during pregnancy; maternal and infant outcomes; influence
【中圖分類號】R582【文獻標識碼】A【文章編號】1005-0019(2020)08--01
妊娠期亞臨床甲減的發生率在2%-5%之間,近年來有不斷升高的趨勢[1]。亞臨床甲減發生的主要原因是甲狀腺素合成或釋放障礙,主要發生部位為甲狀腺及頸部[2]。亞臨床甲減患者如不進行早期發現和治療,容易發展為典型甲狀腺功能減退癥,對孕婦及新生兒的身體健康造成不良影響[3]。因此本次研究產妊娠期亞臨床甲減對妊娠病人母嬰結局的影響。具體報道如下。
1 資料與方法
1.1 臨床資料
本次參與研究的是256例在我院進行生產及護理的孕婦,其中128名經甲狀腺功能檢查證明孕期甲狀腺功能正常的產婦組成對照組。對照組128名產婦的年齡區間為21-38歲,平均年齡為(24.5±6.5)歲。所有患者孕周區間為37.5-40.0周,平均孕婦孕周為(38.5±3.5)周。所有產婦均順利生產,新生兒體重區間為2800g-4000g,平均體重為(3400±1450)g。另選取同一時期進行生產的經甲狀腺功能檢查證明妊娠期亞臨床甲減的128名產婦組成觀察組。觀察組128名產婦的年齡區間為22.5-37.5歲,平均年齡為(23.5±7.5)歲。所有患者孕周區間為38.5-40.0周,平均孕婦孕周為(37.5±4.5)周。所有產婦均順利生產,新生兒體重區間為2900g-4000g,平均體重為(3500±1350)g。
1.2 診斷標準
根據2011年美國甲狀腺協會(ATA)指進行妊娠期特異性血清甲狀腺的血清TSH參考診斷標準:
孕早期(孕0-13+6周),0.1-2.5mIU/L。
孕中期(孕14-27+6周),0.2-3mIU/L。
孕早期(孕28-41+6周),0.3-3mIU/L。
1.3 觀察指標
1.3.1 2組孕婦結局比較
對比兩組孕婦發生妊娠期高血壓、妊娠期蛋白尿、早產、羊水異常、胎膜早破、產后出血的比率。
1.3.2 不同狀態產婦的新生兒情況
對于對照組正常產婦新生兒及妊娠期亞臨床甲減產婦新生兒的新生兒窒息率、新生兒早產率、新生兒APgar評分進行統計對比分析。
1.4 統計學方法
所有數據均采用SPSS20.0軟件進行統計分析,計量資料應用平均值±標準差(false),計量資料組間比較采用獨立樣本t檢驗,計數資料以百分率(%)表示,采用χ2 檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 2組孕婦結局比較
觀察組孕婦結局中發生妊娠期高血壓、妊娠期蛋白尿、早產、羊水異常、胎膜早破、產后出血比率均顯著低于對照組,差異顯著,P<0.05。見表1.
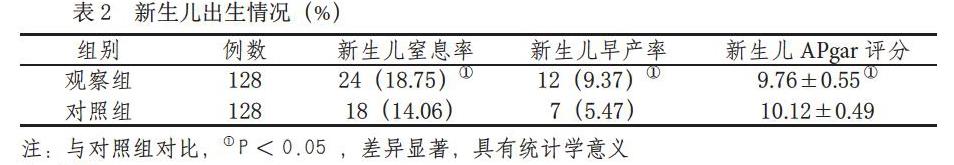
2.2 2組新生兒結局比較? 經統計發現,觀察組妊娠期亞臨床甲減產婦的新生兒APgar評分明顯低于對照組,調查結果有明顯差異,P<0.05,觀察組妊娠期亞臨床甲減產婦的新生兒的窒息率、新生兒早產率明顯高于對照組,調查結果有明顯差異,P<0.05,詳情見表2.
3 討論
妊娠期亞臨床甲減是較為多見的內分泌疾病,導致該疾病發生的因素較多,最為常見的主要原因是甲狀腺素合成或釋放障礙,主要發生部位為甲狀腺及頸部[4]。引起妊娠期臨床甲減的原因有很多種,其中自身免疫性甲狀腺炎是導致其發生的重要原因,此病在女性中多發,但常由于沒有特異性的癥狀而被忽略[5]。該病在妊娠期間如能得到及時的糾正,則對新生兒的智商不會有影響。
研究表明,妊娠期間,特別是孕早期母體的甲狀腺素水平非常重要,妊娠期間長期的亞臨床甲減可以導致新生兒的智商降低、甲狀腺分泌甲狀腺激素,該激素是早期胎兒腦發育的重要激素,一旦在懷孕過程中發生甲狀腺激素的生成和利用障礙,會影響胎兒的正常智力發育,危及胎兒的正常健康發育過程[6]。健康產婦的甲狀腺可以分泌足量的甲狀腺激素,可適應胎兒腦發育的需要,但是亞臨床甲減的孕婦無法提供足量的甲狀腺激素,需要進行早期干預。妊娠期亞臨床甲減的產婦發生妊娠期高血壓的概率大大上升,可能會發生早產、貧血、等產期并發癥,而胎兒會發生畸形、低體重、感知障礙等不良結局,嚴重者可導致胎兒的流產,嚴重危害母嬰健康[7]。及時發現孕期亞臨床甲減的發生,進行甲狀腺功能異常的臨床糾正,可避免發生不良母嬰后果。
本次研究顯示, 觀察組孕婦結局中發生妊娠期高血壓、妊娠期蛋白尿、早產、羊水異常、胎膜早破、產后出血比率均顯著低于對照組,差異顯著,P<0.05。且出生胎兒新生兒的APgar評分降低、新生兒的窒息率、早產率明顯升高,造成了不良的母嬰結局。因此,妊娠期亞臨床甲減危害著產婦及新生兒的生命健康,應妥善處理。
參考文獻
劉新勝.左旋甲狀腺素治療妊娠期亞臨床甲減對孕婦甲狀腺功能及母嬰結局的影響研究[J].山西職工醫學院學報,2018,28(03):49-51.
馬丹,鄔雪容,袁航路.左旋甲狀腺素治療對妊娠期糖尿病合并亞臨床甲減母嬰結局的影響[J].實用臨床醫學,2018,19(05):68-69+75.
宋曉琪.TPOAb陰性的亞臨床甲減孕婦治療與否對母嬰結局影響的研究[D].青島大學,2018.
馮敏,顧成敏,杜馬.妊娠期亞臨床甲狀腺功能減退及甲狀腺過氧化物酶抗體對母嬰預后的影響[J].實用臨床醫藥雜志,2017,21(21):42-44.
劉江梅.分析妊娠期亞臨床甲減對母嬰結局及胎兒的影響[J].當代醫學,2017,23(24):150-152.
黃賢恩,陳良苗,陳翔.妊娠晚期甲狀腺功能減退對母體血糖、血脂水平影響及母嬰預后分析[J].中國婦幼健康研究,2017,28(03):299-302.
王炎,董永瑞,唐海燕.妊娠期亞臨床甲減對母嬰結局及胎兒的影響[J].中國婦幼保健,2013,28(34):5633-5634.

