56例新生兒呼吸衰竭機(jī)械通氣治療的情況分析
莊麗霞 曹文才 陳培鑫
(莆田學(xué)院附屬邵武市立醫(yī)院兒科,福建 南平 354000)
新生兒呼吸衰竭是指由于呼吸中樞和(或)呼吸系統(tǒng)原發(fā)性病變或繼發(fā)性疾病引起通氣和(或)換氣功能不足,導(dǎo)致肺臟不能完成正常的氣體交換功能,以動(dòng)脈血氧分壓壓≤6.67 kPa,動(dòng)脈血二氧化碳分壓≥6.67 kPa[1]。是新生兒病房的常見(jiàn)危重癥。國(guó)外有作者統(tǒng)計(jì)呼吸衰竭約占活產(chǎn)新生兒的1.8%,病死率為11.1%[2]。機(jī)械通氣作為呼吸衰竭的常用重要治療手段,在提高新生兒的存活率、減少基層醫(yī)院轉(zhuǎn)診率方面有著積極的意義。總結(jié)我院14個(gè)月以來(lái)56例新生兒呼吸衰竭病例的機(jī)械通氣治療情況,對(duì)其原發(fā)病、機(jī)械通氣方式、治療轉(zhuǎn)歸進(jìn)行分析,以期發(fā)現(xiàn)治療中的不足,為今后新生兒的救治得以借鑒。
1 資料與方法
1.1 對(duì)象:選取我院新生兒病房206年6月至2017年7月期間收治的56例符合新生兒呼吸衰竭診斷標(biāo)準(zhǔn)[1]的需要機(jī)械通氣的新生兒為研究對(duì)象,其中男37例,女19例,男女比例為2∶1,其中<34周16例,34~36+6周13例,≥37周27例。
1.2 方法:采用回顧性病例對(duì)照研究方法,收集并分析各組患兒以下數(shù)據(jù):①性別、胎齡、出生體質(zhì)量、入院日齡、原發(fā)病發(fā)生率、機(jī)械通氣方式、轉(zhuǎn)歸等情況。②輔助通氣方式的選擇:CPAP:有自主呼吸的患兒吸入氧分?jǐn)?shù)>0.3,PO2<50 mm Hg或TcSO2<90%時(shí)選擇該通氣方式;常頻機(jī)械通氣:當(dāng)a.FiO2=0.6,PaO2<50 mm Hg或TcSO2<85%(發(fā)紺型先天性心臟病除外);b.PCO2>60~70 mm Hg(7.8~9.3 kPa)伴pH<7.25;c.嚴(yán)重或藥物治療無(wú)效的呼吸暫停時(shí),選擇該通氣方式[3]。③符合NRDS診斷標(biāo)準(zhǔn)的早產(chǎn)兒入病房后盡早給予PS治療。
1.3 統(tǒng)計(jì)學(xué)分析:使用SPSS 13.0 軟件進(jìn)行統(tǒng)計(jì)分析。計(jì)數(shù)資料采用百分率或構(gòu)成比表示,多組間比較采用卡方檢驗(yàn)或Fisher確切概率法檢驗(yàn)。P<0.05差異有統(tǒng)計(jì)學(xué)意義。
2 結(jié) 果
2.1 患兒的一般情況:2016年6月至2017年7月,我院新生兒病房給予機(jī)械通氣的呼吸衰竭患兒共56例,按性別、胎齡、出生體質(zhì)量、入院日齡分層及原發(fā)病發(fā)生情況見(jiàn)表1。在56例機(jī)械通氣患兒中,男性比例顯著高于女性;早產(chǎn)兒略高于足月兒;生后1 h內(nèi)發(fā)生呼吸衰竭組較其他時(shí)間組發(fā)生率高;并以2500~3999 g體質(zhì)量組發(fā)生率最高。
56例呼吸衰竭患兒,原發(fā)病中,NRDS所占比例37.5%,肺炎占28.6%,窒息占23.2%,其他占10.7%。對(duì)比早產(chǎn)兒組和足月兒組原發(fā)病構(gòu)成情況,兩組差異具有統(tǒng)計(jì)學(xué)意義(χ2=5.99,P<0.05)。其中,肺炎及窒息發(fā)病率在兩組差異均無(wú)統(tǒng)計(jì)學(xué)意義;NRDS發(fā)病率在早產(chǎn)兒組顯著高于足月兒組,二組差異具有統(tǒng)計(jì)學(xué)意義(χ2=8.01,P<0.05)。見(jiàn)表2。
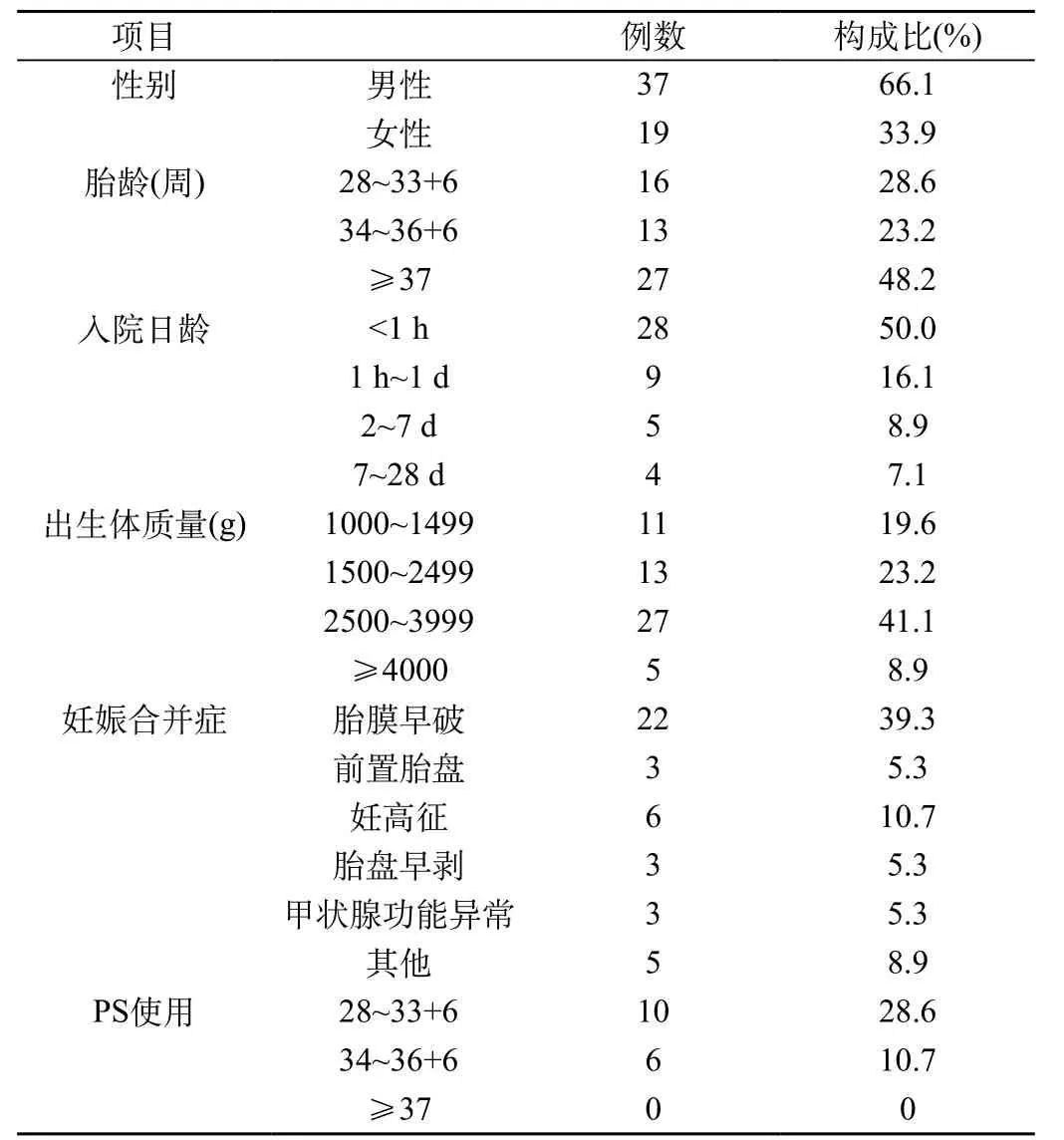
表1 34例行機(jī)械通氣治療的呼吸衰竭患兒一般情況
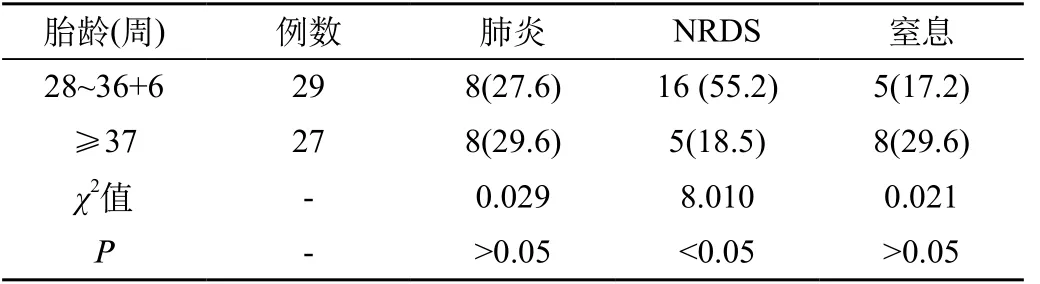
表2 各組呼吸衰竭患兒原發(fā)病發(fā)生率比較[n(%)]
2.2 患兒的治療情況及轉(zhuǎn)歸:入院后根據(jù)患兒自主呼吸情況并結(jié)合血?dú)夥治鼋Y(jié)果,選擇合適的輔助通氣方式;其中,NRDS患兒依據(jù)指南[4],常規(guī)給予nCPAP呼吸支持,當(dāng)FiO2>0.30才能維持正常TcSO2,采用INSURE技術(shù)給予PS治療,仍無(wú)法維持生命征及正常血?dú)夥治鰰r(shí),采用肺保護(hù)通氣策略,給予常頻機(jī)械通氣。在所有機(jī)械通氣患兒中,根據(jù)胎齡分為<34周、28~36+6周、>37周三組。三組在機(jī)械通氣治療方式上的差異具有統(tǒng)計(jì)學(xué)意義(χ2=6.272,P<0.05)。在常頻機(jī)械通氣所占比例方面,足月兒組較<34周早產(chǎn)兒組高,差異具有統(tǒng)計(jì)學(xué)意義(χ2=5.62,P<0.025);較28~36+6周早產(chǎn)兒組差異無(wú)統(tǒng)計(jì)學(xué)意義(χ2=3.04,P>0.05)。見(jiàn)表3。
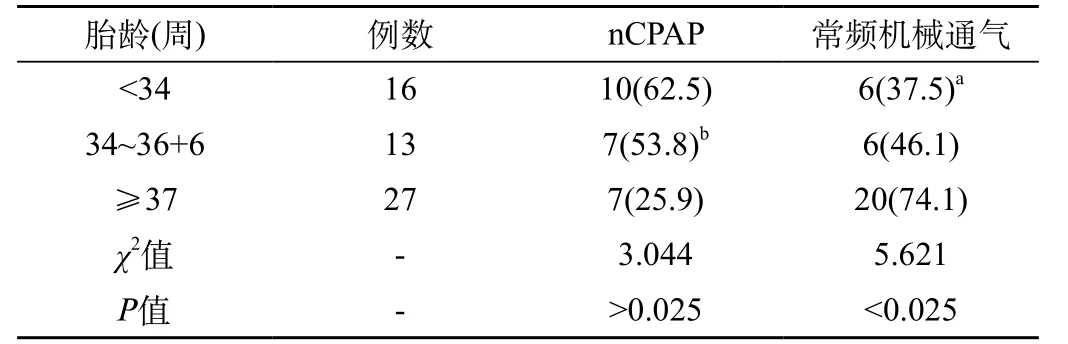
表3 各組機(jī)械通氣方式比較[n(%)]
56例呼吸衰竭患兒,轉(zhuǎn)院10例(17.9%);死亡3例(5.4%);放棄4例(7.1%),電話隨訪離院不久死亡。7例死亡患兒中,早產(chǎn)兒3例,因RDS、多系統(tǒng)器官功能障礙,家屬顧慮遠(yuǎn)期后遺癥放棄搶救;足月兒4例,2例為先天性心臟病,分別為“永存動(dòng)脈干”、“肺動(dòng)脈瓣閉鎖”;另2例病因?yàn)椤胺纬鲅⑾莱鲅薄ⅰ爸囟戎舷ⅰ⑻ゼS吸入性肺炎、重度肺動(dòng)脈高壓”,放棄搶救。
3 討 論
呼吸衰竭是新生兒病房常見(jiàn)的危重癥。本研究中,56例進(jìn)行機(jī)械通氣治療的呼吸衰竭患兒,男女比例為2∶1,男性明顯高于女性,與此前的研究相似[4],是否與男性對(duì)缺氧易感性高有關(guān)不明確。
本研究中,發(fā)生呼吸衰竭的患兒中,早產(chǎn)兒比例略高于足月兒;生后1 h內(nèi)發(fā)生呼吸衰竭的比例為50%,24 h內(nèi)發(fā)生呼吸衰竭比例為66.1%。提示生后24 h內(nèi)為呼吸衰竭發(fā)病的高峰,加強(qiáng)這一時(shí)期的新生兒尤其早產(chǎn)兒的監(jiān)護(hù),有助于及早發(fā)現(xiàn)病情并得以積極救治。本研究中胎膜早破居產(chǎn)婦妊娠合并癥首位,此前有研究顯示胎膜早破、妊高征等是早產(chǎn)的主要危險(xiǎn)因素[5],胎膜早破24 h以上,感染發(fā)生率高達(dá)50%~80%[2],是引起新生兒感染性肺炎的重要因素。故加強(qiáng)孕期保健、積極治療妊娠并發(fā)癥、減少早產(chǎn)率,將有助于減少新生兒呼吸窘迫綜合征的發(fā)病率。
臨床上引起呼吸衰竭的病因以心、腦、肺及神經(jīng)肌肉疾病多見(jiàn)。本研究以新生兒呼吸窘迫綜合征占首位,其次為肺炎和新生兒窒息,與國(guó)內(nèi)一些大樣本關(guān)于新生兒呼吸衰竭流行病學(xué)特征的研究相符[6]。其中,早產(chǎn)兒呼吸窘迫綜合征發(fā)病率較足月兒明顯升高,故做好孕期保健預(yù)防早產(chǎn),同時(shí)給予孕婦產(chǎn)前激素預(yù)防、早產(chǎn)兒生后早期PS預(yù)防顯得尤為重要。此外,在該份研究的原發(fā)病構(gòu)成中,窒息占所有機(jī)械通氣患兒23.2%,足月兒占其中的61.5%,并且50%發(fā)生胎糞吸入性肺炎,與國(guó)內(nèi)有關(guān)報(bào)道不太相符[7]。之所以產(chǎn)生差距,在考慮與該份研究樣本量較少可能有關(guān),但同時(shí)需考慮與本院新生兒復(fù)蘇水平較低有關(guān)。加強(qiáng)產(chǎn)兒科醫(yī)師合作,規(guī)范并提高醫(yī)護(hù)人員窒息復(fù)蘇水平有助于減少新生兒窒息發(fā)生,降低呼吸衰竭的發(fā)生率及病死率。
機(jī)械通氣為呼吸衰竭的重要治療手段。在本研究中發(fā)現(xiàn),早產(chǎn)兒以NRDS為主要病因,其發(fā)病率顯著高于足月兒,但其常頻機(jī)械通氣卻顯著低于足月兒組。
分析原因,考慮與NRDS患兒在nCPAP呼吸支持下,給予PS治療,在很大程度上緩解病情有關(guān);其次,足月兒發(fā)生呼吸衰竭的病因較多,窒息、顱內(nèi)出血等引起的中樞性呼吸衰竭均需有創(chuàng)呼吸支持,在一定程度上增加常頻機(jī)械通氣使用率。故掌握好INSURE技術(shù)、減少新生兒窒息、避免顱內(nèi)出血等腦損害,均有助于減少有創(chuàng)呼吸支持。
本研究中,轉(zhuǎn)診率17.9%,病死率5.4%,放棄7.1%,與國(guó)內(nèi)許平[8]等報(bào)道的病死率5.4%,放棄18.4%有一定差異。該研究中病死率與放棄率相對(duì)較低的原因考慮與基層醫(yī)院收治的患者病情相對(duì)較輕,治療困難患者轉(zhuǎn)診率高有關(guān)。

