尿毒清顆粒對腹膜透析患者臨床療效的影響
程錦繡,陸繼芳,李玥欣,楚德英,王琳琳,劉翠蘭,劉圣君,劉華
(河北北方學院附屬第一醫院,河北 張家口 075000)
尿毒癥是慢性腎功能衰竭(CRF)的終末階段,為腎臟疾病持續發展的共同轉歸[1]。腹膜透析(PD)是治療CRF主要腎臟替代療法,具有失血量少、低血壓發生率低、血源性傳染病機會少、免疫系統干擾少、可在家中進行等優點,但PD患者存在脂質代謝紊亂、高磷(P)血癥、高甲狀旁腺激素(iPTH)、高同型半胱氨酸(Hcy)血癥、高瘦素(LP)等,這些因素均成為心血管疾病發生的獨立危險因素,因此降低PD患者心血管疾病發生的危險因素,對患者預后轉歸具有重要意義[2-3]。筆者對收治的CRF接受PD患者采用尿毒清進行治療,探討其臨床療效,為臨床應用提供理論依據。
1 資料與方法
1.1一般資料選擇北方學院附屬第一醫院2010年1月至2015年6月收治的CRF接受PD患者70例為研究對象,依據隨機數字表法分為治療組和對照組,治療組35例,男19例,女16例;年齡范圍為30~60歲,年齡(50.3±5.6)歲;原發病:原發性高血壓8例,慢性腎小球腎炎21例,糖尿病腎病6例。對照組35例,男17例,女18例;年齡范圍為30~60歲,年齡(50.5±5.3)歲;原發病:原發性高血壓8例,慢性腎小球腎炎19例,糖尿病腎病8例。兩組性別、年齡、原發病相比差異無統計學意義(χ2=0.229,P=0.632;t=0.154,P=0.879;χ2=0.386,P=0.825),在入組治療前向患者及其近親屬講明研究目的,征求患者本人或其近親屬同意,并申報本院倫理委員會批準執行。
1.2入選與排除標準入選標準:符合CRF診斷標準[4];接受正規不臥床PD治療,持續6個月以上;常規使用降血壓藥物、糾正貧血藥物及改善鈣(Ca)、P代謝藥物;患者及家屬知情同意。排除標準:合并嚴重心肝功能異常、急慢性感染、腫瘤、急性腦血管疾病、消化道出血、代謝紊亂等;接受激素、免疫抑制劑治療及對治療相關藥物過敏者。
1.3方法兩組均接受常規PD,對照組給予促紅素糾正貧血、降血壓等基礎治療,治療組在上述基礎上給予尿毒清顆粒(廣州康臣制藥有限公司,生產批號20091014),4次/天,于6、12、18時各服5 g及22時服10 g,共治療8周。
1.4觀察指標抽取治療前后清晨空腹靜脈血,采用全自動生化分析儀(生化日立7600-110)測定血肌酐(SCr)、尿素氮(BUN)、血紅蛋白(Hb)、白蛋白(Alb)、三酰甘油(TG)、總膽固醇(TC)、高密度脂蛋白膽固醇(HDL-C)、低密度脂蛋白膽固醇(LDL-C)、Ca、P、Hcy,采用放射免疫分析法測定iPTH、LP。

2 結果
2.1治療前后SCr、BUN、Hb、Alb比較治療前兩組SCr、BUN、Hb、Alb水平均差異無統計學意義(P>0.05)。治療后兩組SCr、BUN均降低,Hb、Alb均升高,并且,治療組治療后BUN低于對照組(t=4.815,P<0.000),Hb、Alb高于對照組,均差異有統計學意義(t=12.420,P<0.000;t=18.019,P<0.000,兩組治療后SCr比較差異無統計學意義(t=0.143,P>0.887)。見表1。
2.2治療前后血脂代謝比較治療前,兩組HDL-C、TG、TC、LDL-C水平均差異無統計學意義(t=0.119,P=0.906;t=0.266,P=0.791;t=0.175,P=0.862;t=0.227,P=0.822)。治療后,治療組HDL-C升高,TG、TC、LDL-C降低,與治療前比較均差異有統計學意義(P<0.05),而對照組與治療前無明顯變化;治療組治療后HDL-C水平高于對照組(t=6.285,P=0.000),TG、TC低于對照組,均差異有統計學意義(t=4.339,P=0.000;t=24.994,P=0.000);兩組治療后LDL-C比較差異無統計學意義(t=1.672,P=0.100)。見表2。
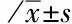
表1 尿毒癥70例接受腹膜透析治療前后SCr、BUN、Hb、Alb比較
注:與對照組比較,aP<0.05
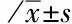
表2 尿毒癥行腹膜透析治療前后血脂代謝比較
注:與對照組比較,aP<0.05
2.3治療前后Ca、P、iPTH比較治療前,兩組Ca、P、iPTH水平差異無統計學意義(t=0.226,P=0.821;t=0.084,P=0.934;t=0.011,P=0.991)。治療組治療后Ca升高,P、iPTH降低,與治療前比較差異有統計學意義(P<0.05),而對照組與治療前比較差異無統計學意義(P>0.05);治療組治療后Ca高于對照組(t=4.264,P=0.000),P、iPTH低于對照組,差異有統計學意義(t=4.815,P=0.000;t=14.605,P=0.000)。見表3。
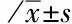
表3 尿毒癥行腹膜透析治療前后Ca、P、iPTH比較
注:與對照組比較,aP<0.05
2.4治療前后Hcy、LP比較治療前Hcy、LP比較均差異無統計學意義(t=0.979,P=0.092;t=1.025,P=0.096)。治療組治療后Hcy、LP降低,與治療前比較差異有統計學意義(P<0.05),而對照組與治療前比較差異無統計學意義(P>0.05);治療組治療后Hcy、LP低于對照組,差異有統計學意義(t=3.999,P=0.000;t=7.398,P=0.000)。見表4。
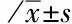
表4 尿毒癥行腹膜透析治療前后Hcy、LP比較
注:與治療前比較,aP<0.05
3 討論
目前全世界已有超過13萬的腎臟病患者接受PD,而PD患者存在脂質代謝紊亂、高P血癥、高Hcy血癥、高iPTH水平及高LP水平,這些因素均為心血管疾病發生的獨立危險因素,可從不同途徑導致患者心血管并發癥的發生,因此有效改善上述危險因素,對減少心血管疾病發生風險、提高患者生活質量、降低死亡率有重要意義[5-6]。
尿毒清顆粒由大黃、黃芪、黨參、制何首烏、半夏、川芎、白術、茯苓、車前草、丹參等組成,方中大多數中藥均有改善脂質代謝作用[7]。尿毒清具有獨立的降P及降iPTH的作用,其作用機制可能為尿毒清能逼腑泄濁,使濕濁之邪從大便排出,除了小分子毒素外,中、大分子毒素包括iPTH均可從消化道排出,從而降低了血BUN、SCr、P、iPTH等水平,糾正Ca、P代謝紊亂[8]。多項研究顯示[6],尿毒清顆粒能有效改善PD患者透析的充分性,對腹腔內血管異常增生產生抑制作用,有效延緩腎小管間質的纖維化,上調E-cadherin的表達,抑制Vim-entin的表達,有效減輕腎臟纖維化。研究表明[9],大黃可降低腎小球高灌注及高濾過、降低腎小管高代謝、抑制腎小球系膜細胞增生和成纖維細胞增殖、抑制殘余腎組織代償性肥大,具有降低血脂、降低毒素、減少尿蛋白、促進蛋白合成等作用,而大黃正是尿毒清的主藥。有學者采用尿毒清顆粒對PD患者透析充分性及透析后營養狀態進行研究,結果KT/V參數、Hb、Alb、iPTH、Ccr等均明顯優于對照組,認為尿毒清顆粒中黃芪等藥物具有促進正氮平衡及蛋白質合成、增強細胞吞噬功能等功能,從而更有效的提高患者透析充分性[7]。本研究治療組治療后BUN低于對照組(P<0.05),Hb、Alb、HDL-C高于對照組(P<0.05),TG、TC低于對照組(P<0.05);提示PD患者應用尿毒清顆粒可有效提高患者透析充分性,改善透析后營養狀態,患者脂質代謝,保護腎功能。
研究發現[10],心血管并發癥是PD患者最主要的并發癥之一及首要死亡原因,其引起心血管并發癥因素與動脈粥樣硬化(AS)、尿毒癥毒素密切相關。CRF患者高P血癥很常見,高P血癥和透析患者的總死亡率以及心血管疾病的患病率及死亡率直接相關[11]。CRF常導致iPTH合成與分泌增多,而機體內許多組織、器官都是iPTH的靶目標,故iPTH升高可導致體內功能紊亂和組織損傷,而甲狀旁腺功能亢進、血P及Ca×P升高,可使CRF患者死于心血管疾病的危險性增加[12]。本研究治療組治療后Ca高于對照組(P<0.05),P、iPTH低于對照組(P<0.05),提示尿毒清顆粒通過改善患者RRF而達至降低P、iPTH及升高Ca的作用。
尿毒癥患者腎臟排泄率降低是Hcy升高原因之一,而高Hcy血癥是心血管疾病的獨立危險因素之一,隨著血中Hcy水平的升高,冠狀動脈疾病、心肌梗死等發病率也會升高[13-14]。尿毒癥患者血中LP水平明顯升高,其原因與LP的排泄障礙及某些因素如高胰島素血癥、C反應蛋白升高及腫瘤壞死因子α、白介素-1增多等刺激其合成增加有關[15]。LP可加強交感神經的興奮性,這可能參與了CRF患者高血壓的形成,并且因LP無法有效清除而致血壓難以控制,LP血癥與高胰島素血癥互為因果,互相促進,這些因素可能促進了CRF患者心血管并發癥的發生[16-17]。本研究治療組治療后Hcy、LP低于對照組(P<0.05),提示尿毒清顆粒可提高患者透析的充分性,有效降低Hcy、LP水平。
綜上所述,尿毒清可改善PD患者脂質代謝、降低高磷血癥及高Hcy血癥、減低iPTH及LP水平,改善患者生存質量。

