右美托咪啶復合地佐辛在經皮內鏡下腰椎間盤切除術麻醉中的應用
王松,李娟,張華明,翟明玉,康芳,韓明明
[中國科學技術大學附屬第一醫(yī)院(安徽省立醫(yī)院)麻醉科,安徽 合肥 230001]
經皮內鏡下腰椎間盤切除術(椎間孔入路)(percutaneous endoscopic lumbar discectomy,PELD)是一種用于治療腰椎間盤突出癥的新型微創(chuàng)技術,因具有創(chuàng)傷小、出血少、視野清晰、治療效果好,同時患者術后臥床時間短和恢復較快等特點而逐漸受到術者和患者的青睞[1]。為避免可能的神經根損傷,一般采用局部浸潤麻醉,然而患者術中疼痛一直困擾手術醫(yī)生。因而如何有效控制患者術中疼痛感受成為PELD手術的一個重要課題[2]。本研究擬評價在監(jiān)測麻醉(monitored anesthesia care,MAC)中使用右美托咪啶復合地佐辛用于PELD臨床效果,觀察其麻醉的有效性和安全性,現(xiàn)報告如下。
1 資料與方法
1.1一般資料本研究經患者知情同意及中國科學技術大學附屬第一醫(yī)院(安徽省立醫(yī)院)醫(yī)學倫理委員會批準,選擇2016年1月至2017年3月間在中國科學技術大學附屬第一醫(yī)院(安徽省立醫(yī)院)接受PELD手術的患者50例,ASA分級Ⅰ級~Ⅱ級,年齡范圍19~68歲,體質量范圍50~85 kg,身高范圍158~180 cm。納入標準:心功能1~2級,無明顯心肺肝腎功能障礙。排除標準:嚴重心肺功能障礙;電解質紊亂末糾正;SBP>180 mmHg,術前脈搏氧飽和度(SpO2)<92%;心室律小于60次及藥物濫用史患者。利用隨機數(shù)字表法分為兩組:觀察組(D組)和對照組(A組),每組25例。
1.2麻醉方法患者入室后開放上肢靜脈通道后取俯臥位,常規(guī)鼻導管吸氧,監(jiān)測心電圖、無創(chuàng)血壓、脈搏氧飽和度(SpO2)。D組患者入室后開始靜脈泵注右美托咪啶(四川國瑞藥業(yè)有限責任公司,生產批號180681)0.6 μg·kg-1·(15 min)-1,隨后右美托咪啶0.2 μg·kg-1·h-1持續(xù)泵注至手術結束,手術開始前由術者行局部浸潤麻醉,采用局麻藥[0.75%羅哌卡因10 mL+0.9%生理鹽水(NS)10 mL]行皮膚、皮下組織、肌層、深筋膜及關節(jié)突關節(jié)逐層局部浸潤麻醉。A組靜脈輸注等劑量生理鹽水,局部浸潤麻醉方法同D組。所有患者手術開始前10 min靜脈輸注地佐辛0.1 mg·kg-1及阿扎司瓊20 mg。
1.3觀察指標分別觀察俯臥位(T1)、右美托咪啶給藥或生理鹽水后15 min(T2)、切皮(T3)、椎間孔成形期(T4)、纖維環(huán)操作期(T5)、術畢(T6)等時點的平均動脈壓(MAP)、心率(HR)及SpO2,并觀察評估兩組患者不同時點的疼痛視覺模擬評分(visual analogue score ,VAS)及警覺/鎮(zhèn)靜評分(Observer′s assessment of alertness/sedation scale ,OAA/S評分)。如VAS>4,術者追加0.375%羅哌卡因1 mL局部浸潤;如鎮(zhèn)靜評分超過4級,及時減少右美用量;如心動過緩(HR<50次/分)時給予阿托品0.5 mg提升心率,血壓波動超過基礎值±30%,給予血管活性藥物;如呼吸抑制(SpO2≤90%)可喚醒患者深呼吸,必要行面罩給氧。記錄術中躁動、呼吸抑制及心動過緩的例數(shù)并對患者手術配合度進行評定。手術結束待患者清醒后由專門麻醉醫(yī)生評價并記錄患者及術者的麻醉滿意度,同時統(tǒng)計術中局麻藥的用量。術后隨訪觀察記錄患者惡心嘔吐等并發(fā)癥情況。
1.4評價指標(1)VAS評分: 0~10分;0分為無痛,10分為重度疼痛。(2)OAA/S評分:1分,完全清醒,對呼名的應答反應正常;2分,對呼名的應答反應遲鈍;3分,對呼名無應答反應,對反復大聲呼名有應答反應;4分,對反復大聲呼名無應答反應,輕拍身體才有應答反應;5分,對拍身體無應答反應,但對傷害性刺激有應答反應。(3)患者配合度:患者無體動為非常合作;患者偶有體動,但不影響手術為合作;患者經常體動,嚴重干擾手術為不合作,總配合度=(非常合作+合作)/例數(shù)%。(4)麻醉效果評價,分非常滿意、滿意、不滿意三個等級,麻醉滿意度=(非常滿意+滿意)/例數(shù)%。

2 結果
兩組患者的性別構成、年齡、身高、體質量指數(shù)(BMI)及手術時間差異無統(tǒng)計學意義(P>0.05)。兩組患者在入室時MAP、HR及SpO2差異無統(tǒng)計學意義(P>0.05)。A組中,MAP及HR在T3~T5均高于T1(P<0.05);D組中,與T1對比,術中的MAP無明顯變化,而HR在T2~T6可見明顯下降(P<0.05)。組間比較,D組MAP在T3~T5低于A組且差異有統(tǒng)計學意義(P<0.05),HR在T2~T6明顯低于同時點A組,且差異有統(tǒng)計學意義(P<0.05);兩組SpO2在各時間點差異無統(tǒng)計學意義(P>0.05),見表1。
OAA/S評分在D組T2~T6均顯著高于T1(P<0.05),而A組內各時點比較差異無統(tǒng)計學意義(P>0.05);同時組間比較,D組在T2~T6的OAA/S評分均較A組顯著升高(P<0.05)。兩組間VAS評分D組在T3、T4點均低于A組,且差異有統(tǒng)計學意義(P<0.05),而T5、T6時點比較差異無統(tǒng)計學意義(P>0.05),見表2。
患者術中總配合度以及患者和術者對麻醉總滿意度上兩組間均差異無統(tǒng)計學意義,但術中非常合作及對麻醉非常滿意的比例上D組明顯高于A組(P<0.05)。且在局麻藥的使用量上D組(7.8±1.9) mL明顯低于A組(11.2±1.3) mL(P<0.05),余見表3。同時兩組患者在呼吸抑制、低血壓、躁動發(fā)生率差異無統(tǒng)計學意義,術后兩組均未出現(xiàn)明顯惡心、嘔吐等不良事件。
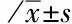
表1 兩組患者不同時點(T1~T6)觀察指標的變化
注:與同組別T1比較,aP<0.05;與同時點A組比較,bP<0.05

表2 兩組患者不同時點(T1~T6)VAS及OAA/S評分的變化/(分,
注:與同組別T1比較,aP<0.05;與同時點A組比較,bP<0.05;表中“-”表示未測值

表3 兩組患者配合度及麻醉滿意度/例(%)
注:與A組比較,aP<0.05
3 討論
PELD近年來已成為腰椎間盤突出癥的標準治療方法之一。由于椎間孔區(qū)域相對復雜的神經解剖結構,經皮腰椎內鏡手術的麻醉方式一直以局部浸潤麻醉為主[3]。在手術中,要求患者處于清醒狀態(tài),隨時能按照術者的各種指令進行下肢活動和及時反饋觸電樣感覺,從而避免神經根的損傷,保障手術安全、有效地進行[4-5]。而局麻手術中疼痛一直是困擾患者和手術醫(yī)生的一個問題,為最大緩解患者疼痛和改善就醫(yī)體驗,祝斌、劉曉光[6]證實局麻復合靜脈麻醉藥能顯著降低手術時疼痛感受。我科在先前研究提示[7],右美咪啶復合地佐辛可安全用于監(jiān)測麻醉,同時兩藥合用時鎮(zhèn)痛效果增加,而鎮(zhèn)靜效果不疊加[8]。本研究顯示,雖然D組持續(xù)使用右美托咪啶,警覺/鎮(zhèn)靜評分明顯高于對照組,但兩組患者手術配合度良好,且右美托咪啶獨特的“清醒鎮(zhèn)痛鎮(zhèn)靜”作用,因而患者非常合作比例明顯高于對照組,從而可以對手術有長時間的耐受,并可減少局麻藥的需求,同時術中醫(yī)患雙方能進行良好的合作交流,及時反饋各種神經刺激癥狀并完成各種指令性動作,讓患者及術者雙雙滿意,其主要與右美托咪啶鎮(zhèn)靜作用類似于自然睡眠的非快速動眼相關,患者在無外界刺激的情況下處于睡眠狀態(tài),但容易被語言刺激喚醒,并與醫(yī)護人員進行合作與交流,刺激消失后又很快進入睡眠狀態(tài)[5,9]。
有研究提示椎間孔鏡手術疼痛主要發(fā)生在手術開始到置入擴張?zhí)坠芎螅诓≡钋谐^程中無明顯疼痛[10],本研究對照組(A組)在手術期間血壓及心率明顯高于術前,可能與患者焦慮緊張以及局麻下鎮(zhèn)痛不全相關,而這種血流動力學上變化,可導致心腦血管意外,從而增加手術風險。有研究顯示在俯臥位微創(chuàng)脊柱手術中使用右美托咪啶不僅可提供一個理想的鎮(zhèn)靜、催眠手術條件,而且可維持患者呼吸功能的穩(wěn)定,但有潛在的血壓降低風險[9-10],本研究中觀察組在T3、T4時點VAS評分明顯較低,且呼吸、心率、血壓及SpO2平穩(wěn),符合舒適化醫(yī)療服務的要求。而心動過緩和低血壓在本研究中并未出現(xiàn),主要與右美托咪啶使用劑量相關[11]。同時地佐辛鎮(zhèn)痛作用強于嗎啡,而呼吸抑制、惡心、嘔吐等不良反應少于傳統(tǒng)阿片類藥物。在本研究中兩組患者并未發(fā)生明顯的惡心、嘔吐及呼吸抑制等不良反應。
綜上所述,右美托咪啶用于監(jiān)測麻醉下PTED手術,鎮(zhèn)靜效應明顯,可降低患者緊張情緒或手術、麻醉引起的應激反應,維持循環(huán)功能基本穩(wěn)定,血流動力學平穩(wěn),無呼吸抑制作用,并可減少局麻藥用量,同時可有效保持患者術中喚醒狀態(tài),術中配合良好,安全性高,是實施椎間孔鏡手術較好的選擇,值得臨床推廣應用。

