跗骨竇切口治療SanderIII型跟骨骨折
鄧小文
(樂山市人民醫院骨1科 四川 樂山 614000)
軟組織并發癥是跟骨骨折手術治療中的常見問題,據報道傳統跟骨外側切口(“L”型切口)傷口并發癥發生率可達5%~27%[1]。1948年Palmer首次報道跗骨竇切口,經數十年使用、研究發現該切口可有效減少切口并發癥發生率[2],但因其暴露不足,影響復位、內固定安置,限制了其在SandersIII型跟骨骨折的使用。我科至2010年以來使用跗骨竇切口治療SandersIII型跟骨骨折,取得較好療效。本文對SandersIII型跟骨骨折分別采用跗骨竇切口與“L”型切口進行手術,對比研究兩組病人術后功能恢復與傷口愈合情況,分析探討跗骨竇切口適用范圍及主要要點。
1.資料與方法
1.1 一般資料
回顧性研究本院于2010年10月—2016年6月間收治SanderIII型的跟骨骨折病患56例(男33例,女23例)。平均年齡36歲(19~54歲)。跗骨竇切口組(A組)25例,“L”型切口組(B組)31例。
1.2 手術方法
A組(跗骨竇切口):切口位于足跟部外側皮膚與足跟墊交界處,沿切口進入,充分暴露骨折斷端,復位骨折斷端,臨時固定,C臂確認,安置解剖型2.7mm跟骨外側鋼板,按“三角固定”原則(即前突、距下關節、后突后緣)固定,注意距下關節螺釘須置入載距突內。
B組(“L”型切口):采用標準AO跟骨外側壁切口,全層切到跟骨,骨膜處剝離,掀起全厚皮瓣,并在骰骨、距骨、腓骨處置入克氏針,避免皮瓣回縮,暴露骨折斷端,余同上。
1.3 統計學分析
采用SPSS11軟件進行統計學分析。采用t檢驗、卡方檢驗對比兩組差異,P<0.05為差異有統計學意義。
2.結果
2.1 傷口并發癥分析
如表1所示兩組傷口并發癥發生率,A組較B組發生率低,中度、重度傷口并發癥患者較B組少,經卡方檢驗k=8.271,P<0.05,差異有統計學意義,可以認為SandersIII型跟骨骨折采用跗骨竇切口在傷口愈合方面優于傳統切口。
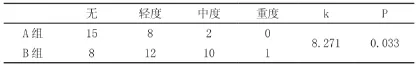
表1 傷口并發癥
2.2 手術時間及AOFAS評分值分析
如表2所示,A組病人平均手術時間98±8.701(min),B組病人平均手術時間101±7.638(min),經t檢驗t1=1.373,A組病人術后6月平均AOFAS評分值73±7.341,B組病人術后6月平均AOFAS評分值75±6.512,經t檢驗t2=1.079,兩組患者手術時間、AOFAS評分值對比差異無統計學意義(t1=1.373,t2=1.079,P>0.05)。
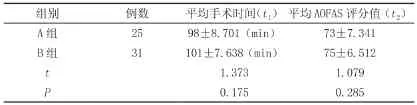
表2 手術時間及AOFAS評分值
3.討論
SanderIII型的跟骨骨折,均建議采用手術治療[3]。“L型”切口,顯露充分,更好支持骨折復位、內固定安置,為大多數學者所推崇[4],但有研究表明“L型”切口部位皮膚軟組織血循環較差,易出現傷口并發癥[5]。我們設計研究,分析跗骨竇切口和L形切口兩組病人術后傷口愈合情況,經研究表明在手術時間及術后功能恢復并無明顯差異情況下,跗骨竇切口病患傷口并發癥較“L”型切口發生率低,中度、重度傷口并發癥患者較“L”型切口少。
橫斜形切口、縱形切口均是對跗骨竇切口的改良[6],可一定程度上減少其暴露不足問題,擴大其對SandersⅢ型跟骨骨折的適用范圍。橫斜形切口以外踝下2cm為中點,在與后關節面平行的方向上前后延長切口,暴露骨折斷端,切斷跟腓韌帶即可顯露距下關節。牽引情況下跟骨后關節面顯露較跗骨竇切口好,預后滿意[7]。縱形切口起于外踝尖與跟腱連線中點,向下垂直延伸,在合并有跟骨結節、跟骨后突骨折,跗骨竇切口無法有效顯露時,可考慮聯合此切口。臨床應用中獲得了較好療效,隨訪Maryland評分優良率達86%[8]。

