缺血型煙霧病間接搭橋與聯合搭橋造影及療效對比分析
仇宇寧, 楊 波, 張 靜, 樊 昊, 曹 磊, 李 牧, 孫 向
煙霧病是一種病因不明的慢性閉塞性腦血管病,其主要特征是雙側頸內動脈末端閉塞或狹窄和顱底的異常血管網[1]。煙霧病分為缺血型和出血型兩種。目前尚無有效藥物治療煙霧病,而外科血管重建術可以有效的改善血流動力學,改善患者癥狀,是治療煙霧病的有效方法。目前煙霧病的血管重建術分為直接搭橋(顳淺動脈-大腦前動脈吻合術STA-ACA、顳淺動脈-大腦中動脈吻合術STA-MCA、枕動脈-大腦后動脈吻合術OA-PCA等)、間接搭橋(腦-顳肌貼敷術EMS、腦-硬膜貼敷術EDS、顱骨多處鉆孔術MBH、腦-動脈貼敷術EAS等)和聯合搭橋(顳淺動脈-大腦中動脈搭橋+顳肌貼敷術+硬膜翻轉術STA-MCA+EMS+EDS)。現比較間接搭橋與聯合搭橋治療缺血型煙霧病術后造影結果及療效,收集2015年9月-2018年1月鄭州大學第一附屬醫院神經外科的119例缺血型煙霧病患者臨床資料,評估其造影及療效差異,現回顧性報道如下。
1 資料與方法
1.1 臨床和影像學資料 2015年9月-2018年1月鄭州大學第一附屬醫院神經外科接受間接搭橋或聯合搭橋的缺血型煙霧病患者,119例患者中,男65例,女54例;年齡4~64歲,平均(35.2±7.9)歲,其中未成年人患者17例。所有患者術前均有神經系統癥狀,其中表現為TIA的61例,持續癥狀的22例,單純頭痛頭暈的31例,意識障礙6例。所有患者術前均進行改良Rankin評分(mRS),其中聯合搭橋組mRS評分1分的有24例,2分26例,3分7例,4分12例。間接搭橋組mRS評分1分的有22例,2分17例,3分5例,4分5例,5分1例。術前同時也進行了DSA(見圖1),請具有豐富閱片經驗的2位神經介入科醫生按照Suzuki分期[1]對每一側進行造影分期評估,若差異較大則請神經外科主任會診予以最終評估。本組119例患者中,單側手術98例,雙側21例,共140側。其中聯合搭橋組Suzuki分期Ⅱ期的38側,Ⅲ期的28側,Ⅳ期的5側。間接搭橋組Ⅱ期的34側,Ⅲ期的30側,Ⅳ期的5側。雙側半球手術者兩次手術間隔3~8個月,平均(4.9±0.7)個月。
1.2 手術指征和操作 (1)指征:①頭部CTA或DSA顯示腦部血管病變符合煙霧病的診斷標準;②TIA史;③明確的腦梗死史;④明確的神經系統癥狀,如持續或間斷頭痛、頭暈、意識障礙等;⑤造影結果顯示腦血流動力學受損且無有效代償。(2)操作:119例患者均在全麻下進行,患者取仰臥側頭位,頭偏向術區對側。聯合搭橋(STA-MCA+EMS+EDS):全麻成功后標記額顳部以顳淺動脈為中心的半圓形切口線,按標記線切開頭皮,從顳淺筋膜表面分離皮瓣,沿顳肌附著點切開顳肌,翻起顳肌瓣,顱骨鉆孔,銑下游離骨瓣,止血后硬膜懸吊。顯微鏡下將顳淺動脈頂支從皮瓣分離,從顳肌穿過引入腦表面,修剪斷端以備吻合用,打開蛛網膜分離一段大腦中M3,用動脈瘤夾臨時阻斷后切開一與顳淺動脈斷端一致的切口,用10個0的滑線將兩者吻合,縫合8~12針,吻合用時約20~30 min,后行吲哚菁綠造影確定吻合血管通暢,確定無活動性出血后分離顳肌內層,將內面貼敷于腦組織表面,將切開的硬腦膜充分止血后翻轉至骨窗外硬膜下,還納骨瓣,周邊連接片固定,其他部位常規固定。間接搭橋:EMS+EDS:標記額顳部以顳淺動脈為中心的半圓形切口線,按標記線切開頭皮,沿顳肌附著點切開顳肌,翻起顳肌瓣,銑下游離骨瓣,剪開硬膜并止血后翻轉于腦表面,分離顳肌內層,將顳肌瓣內面貼敷于腦組織表面,顳肌瓣周邊與硬膜邊緣間斷縫合為遠期新生毛細血管生長條件,骨瓣復位并固定骨瓣,其他部位常規固定。MBH:取額顳頂部大弧形切口,沿標示線切開頭皮及帽狀腱膜及顳肌,皮肌瓣成型牽向額部,選不同點顱骨鉆孔大于10枚,硬腦膜依次電凝后十字切開,置引流管一根,依次縫合帽狀腱膜及頭皮。其他手術方式如EAS或其他間接搭橋方式不過多贅述。
1.3 療效評估 通過mRS評分對臨床癥狀學進行評估、DSA造影行Suzuki分期對血管影像學進行評估和腦血流動力學評估,術后電話隨訪進行術后療效評估。臨床改善癥狀分為4級,優秀:術前癥狀完全消失,無任何神經損傷;良好:術前癥狀明顯改善,但神經癥狀仍然存在;一般:術前癥狀持續存在,但發病次數減少;差:術前癥狀未改善且出現新發癥狀。規定優秀和良好為手術效果明顯。
1.4 統計學方法 兩組術前mRS評分、術前Suzuki分期、術前術后Suzuki分期、以及術后臨床改善情況采用t檢驗,對于不服從正態分布的資料采用秩和檢驗。P<0.05認為差異具有統計學意義,采用SPSS 23.0統計學軟件行統計學分析。
2 結 果
119例患者隨訪3~27個月,平均(15.5±4.7)個月。其中術前癥狀表現為TIA的61例,持續癥狀的22例,單純頭痛頭暈的31例,意識障礙6例。間接搭橋組共72例,直接搭橋組共47例,間接搭橋組與聯合搭橋組術前mRS評分(P=0.413>0.05)及Suzuki分期(P=0.920>0.05)無顯著差異,兩組患者術后造影鈴木分期較術前均有所提高(P<0.001)。聯合搭橋組較間接搭橋組術后造影分期顯著增高(P=0.019<0.05)。術后聯合搭橋組(26/72,36.1%)例術前癥狀完全消失,癥狀明顯改善(34/72,47.2%)例。間接搭橋組(23/47,48.9%)例癥狀完全消失,明顯改善(13/47,27.7%)例,差異無顯著差異(P=0.559>0.05)(見表1)。未成年人組癥狀改善率(16/17,94.1%)較成年人組(76/102,74.5%)改善率顯著增高,差異具有統計學意義(P<0.001)(見表2)。本組140側中,頭皮切口延遲愈合的有12側(8.6%),術后癲癇2例,死亡1例,該死亡患者術后7 d出現煩躁,血壓波動大,查CT示:額顳葉大面積腦梗低密度影,中線偏移,術區頭皮下血腫。家屬放棄治療后患者死亡。余患者無明顯并發癥。

表1 缺血型煙霧病聯合搭橋與間接搭橋療效對比
注:P=0.559>0.05

表2 缺血型煙霧病未成年人與成年人組療效對比
注:P<0.001
3 討 論
3.1 臨床癥狀 從兒童到成年人的任何年齡均可能發生煙霧病,一般來講,兒童煙霧病的首發癥狀為缺血型癥狀較為常見,而成人煙霧病首發癥狀缺血型癥狀和出血型癥狀均較為常見。由于年齡和疾病類型的不同,煙霧病的首發癥狀也千差萬別,不同程度的癥狀均有出現如肢體無力、意識障礙、癲癇發作、言語不清、視力模糊、視野缺損、非自主運動等。這些癥狀的嚴重程度有暫時性的到固定的神經功能損害不等。近年來,隨著MRI的普及,許多被確診為煙霧病的患者處在無癥狀期或只有頭痛癥狀[2,3]。本次研究的119例患者中,主訴單純為頭痛的有(16/119,13.4%),他們均為因頭痛于當地醫院行MRA而被懷疑或確診為煙霧病,遂來我院就診,可見MRI在診斷煙霧病的重要作用。在1979年[4],煙霧病研究委員會根據煙霧病的首發癥狀將煙霧病分為6類:出血型、癲癇型、梗死型、TIA型、頻繁TIA型(每月發作兩次及以上)、其他。到2003年為止,頭痛型和無癥狀型也被納入其中。本次研究病例排除了出血型煙霧病,根據患者臨床癥狀及神經系統查體,按照改良的Rankin量表(mRS)對每位患者進行評分,發現聯合搭橋組與間接搭橋組術前mRS評分無顯著差異(P=0.413>0.05),說明兩組患者術前總體情況大致相同。
3.2 手術方式 目前尚無有效藥物逆轉煙霧病的病變過程,因此腦血管重建術是治療煙霧病的主要方式。血管重建術可以在術后改善患者腦部的供血情況和血流動力學,以減少缺血性卒中的發生。2012年指南推薦對于缺血型煙霧病、腦血管重建術是有效的,推薦級別為B級[2,5,6]。本次119例患者術后Suzuki分期較術前有所提高(P<0.001),兩組患者術后癥狀較術前均有不同程度的改善,說明兩種手術對患者血流動力學的改變和療效均是有積極意義的。血管重建術分為直接搭橋(顳淺動脈-大腦前動脈吻合術STA-ACA、顳淺動脈-大腦中動脈吻合術STA-MCA、枕動脈-大腦后動脈吻合術OA-PCA等)、間接搭橋(腦-顳肌貼敷術EMS、腦-硬膜貼敷術EDS、顱骨多處鉆孔術MBH、腦-動脈貼敷術EAS等)和聯合搭橋(顳淺動脈-大腦中動脈搭橋+顳肌貼敷術+硬膜翻轉術STA-MCA+EMS+EDS)。直接搭橋可以術后立即改善患者的腦血流情況,減少術后腦梗死的發生率,但缺點是術中顳淺動脈與大腦M3管徑不一定吻合,手術難度大,時間長,此外,即使術中搭橋吻合口通暢,但術后可能因血管痙攣或其他因素導致搭橋血管阻塞,失去手術意義[7]。而間接搭橋手術操作簡單,手術時間短,術后可以在腦組織表面和血管供體之間自發的形成側支血管,達到給相應的腦組織供血的目的。但其存在手術后不能立即改善腦部供血的缺點,因此圍術期腦梗死的發生率可能要高于直接搭橋[8]。聯合搭橋吸收了直接搭橋和間接搭橋的優點,理論上效果應優于單純直接搭橋或間接搭橋。但近年的一篇Meta分析指出間接搭橋術與直接搭橋或聯合搭橋術比較,其并發癥的發生率差異無統計學意義[9]。本次研究的119例患者中,僅1例在聯合搭橋術后發生腦梗死。
在間接搭橋的多種手術方式中,顳肌、硬腦膜、顳淺動脈、皮膚和帽狀腱膜均可作為血管供體。這些手術方式均遵循了一個相同的原則,即將血管供體直接放置在血管表面上[10]。有研究表明顳淺動脈較硬腦膜和顳肌有更強的血管再生能力[11],但在實際中,血管供體和受體直接的接觸程度與范圍卻影響更大,從這個意義上講,顳肌和硬腦膜貼敷術范圍可以更廣,接觸可以更近,這是顳淺動脈貼敷的一個短板[10]。
3.3 手術療效 我們分別采用聯合搭橋和間接搭橋術對119例患者實施手術,其中聯合搭橋72例,間接搭橋47例。聯合搭橋組較間接搭橋組術后造影分期顯著增高(P=0.019<0.05)。表明在血流動力學方面,聯合搭橋對側支循環的建立要優于間接搭橋。我們認為,聯合搭橋具有直接搭橋和間接搭橋的優點,在除顳肌、硬膜等血管供體提供側支循環血管外,通過搭橋血管的直接通路對缺血腦組織進行供血,這種作用至少在短期內是有效的。通過電話等對每位患者的末次回訪,隨訪3~27個月,平均(15.5±4.7)個月。我們發現聯合搭橋組(26/72,36.1%)例,術前癥狀完全消失,癥狀明顯改善(34/72,47.2%)例。間接搭橋組(23/47,48.9%)例,癥狀完全消失,明顯改善(13/47,27.7%)例,無顯著差異(P=0.559>0.05)。說明聯合搭橋與間接搭橋組的中期療效相同。我們認為隨著時間的延長,間接搭橋形成的側支循環會持續增多,而直接搭橋血管由于血管痙攣或其他因素導致狹窄或阻塞,且術前形成的一些固定的神經功能損害即使腦血流恢復后也無法緩解。因此兩組手術方式中期療效大致相同。Houkin研究發現,在兒童煙霧病手術中,顳淺動脈-大腦中動脈搭橋(STA-MCA)術中即使血流是通暢的,術后搭橋血管的通暢率也不是很理想,但間接搭橋總能形成良好的側支循環供血[10]。
本組未成年人組與成年人組相比,改善率顯著增高(P<0.001)。一方面可能由于未成年人側支循環血管再生能力要優于成年人;另一方面可能未成年人神經系統的恢復或代償能力要優于成年人。Houkin研究也表明在兒童煙霧病的顳肌或硬腦膜貼敷術中,常常可以形成良好的新生血管,而在成年人煙霧病中,新生血管的形成稍差[10]。
3.4 手術并發癥 本研究共119例患者,其中12例患者切口延遲愈合,一方面可能與切口較大有關;另一方面可能與手術將頭皮血供引入顱內,頭皮血供減少有關。有人主張少用或不用頭皮夾,或每隔一段時間即松開一次[7]。我們煙霧病手術患者后來采用釘皮器釘皮取代絲線縫皮,術后切口延遲愈合的患者大幅度減少。本組有2(2/119,1.7%)例患者術后癲癇,Jin SC[12]等發現成人煙霧病血管重建術后一個月癲癇發病率較高,且顳淺動脈額支可能與術后遲發型癲癇有一定因果關系。術后癲癇大部分均能被長期或短期服用的抗癲癇藥所控制,但仍有少數難以被控制的頑固性癲癇。我們經治的煙霧病患者術后常規短期服用丙戊酸鈉抗癲癇處理,對于術后有癲癇發作的長期服用抗癲癇藥物。本次研究死亡病例1例,該例患者因大面積腦梗死并術區血腫導致中線結構偏移,患者深昏迷,雙側瞳孔不等大,家屬放棄治療后患者2 d后死亡。總結原因,患者既往有高血壓史,且術后血壓波動較大,可能為其腦梗及術區血腫的原因,嚴格控制血壓,減少血壓波動,此類事件未再次出現。
綜上所述,通過本組119例患者的療效評估,認為間接搭橋與聯合搭橋均能提高患者造影分期和改善癥狀,聯合搭橋提高造影分期要優于單純間接搭橋,但中期療效與單純間接搭橋相同。血管重建術對于缺血型煙霧病的未成年人患者療效要明顯優于成年人。對于兩組手術方式對煙霧病患者的長期療效如何,還需進一步收集病例和延長隨訪時間。
[參考文獻]
[1]Suzuki J,Trakaku A.Cerebmvascular “Movamova” disease.disease showing abnomal net-1ike vessels in base of brain[J].Arch Neurol,1969,20(3):288-299.
[2]Research Committee on the Pathology and Treatment of S.W.Occlusion of the Circle of f Health Labour Sciences Research Grant for Research on Measures & D.Infractable Guidelines for diagnosis and treatment of moyamoya disease (spontaneous occlusion of the circle of Willis)[J].Neurologia Medico-Chirurgica,2012,52:245-266.
[3]Nogawa SM,Dembo TT,Suzuki YN.Clinical importance of headache as a symptom of moyamoya disease[J].Cephalalgia,2005,25:1202-1202.
[4]Fukui M.Guidelines for the diagnosis and treatment of spontaneous occlusion of the circle of Willis (moyamoya disease).Research Committee on Spontaneous Occlusion of the Circle of Willis (Moyamoya Disease) of the Ministry of Health and Welfare,Japan[J].Clinical Neurology and Neurosurgery,1997,99(Suppl 2):S238-240.
[5]Cho WS,Kim JE,Kang HS,et al.Long-term outcomes after combined revascularization surgery in adult Moyamoya disease[J].Cerebrovascular Diseases,2015,40:41.
[6]Matsushima T,Inoue K,Kawashima M,et al.History of the development of surgical treatments for moyamoya disease[J].NeurolMed Chir(Tokyo),2012,52(5):278-286.
[7]韓宏彥,陳國強,馮增偉,等.新型直接聯合間接血管重建術治療煙霧病的療效觀察[J].中華神經外科雜志,2017,1:30-35.
[8]Matsushima YM,Aoyagi R,Suzuki H.Perioperative complications of encephalo-duro-arterio-synangiosis: prevention and treatment[J].Surgical Neurology,1991,36:343-353.
[9]Qian CX,Li YJ,Chen J,et al.The efficacy of surgical treatment for the secondary prevention of stroke in symptomatic Moyamoya disease a meta-analysis[J].Medicine,2015,94:1-6.
[10]Houkin KS,Kuroda T,Ishikawa HA.Neovascularization (angiogenesis) after revascularization in moyamoya disease. Which technique is most useful for moyamoya disease[J].Acta Neurochirurgica,2000,142:269-276.
[11]Imaizumi T,Hashi K,Nakamura T,et al.Angiogenic properties of various tissues utilized for synangiosis in moyamoya disease[J].Neurological Surgery,1989,17:515-520.
[12]Jin SC,Oh CW,Kwon OK,et al.Epilepsy after bypass surgery in adult Moyamoya disease[J].Neurosurgery,2011,68:1227-1232.
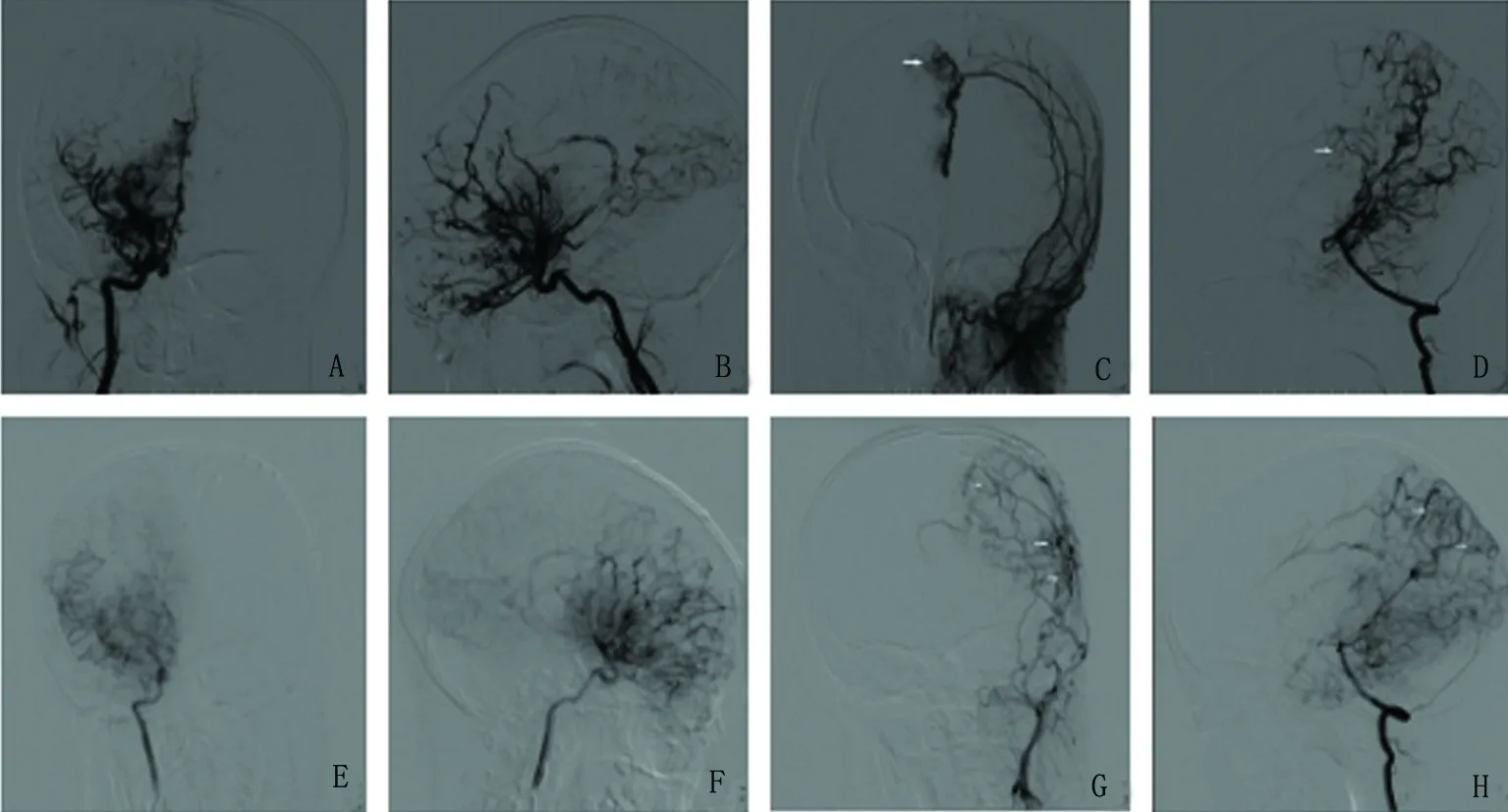
圖1 煙霧病患者(15歲)間接搭橋術前術后造影圖 (A、B、C、D為術前,E、F、G、H為術后)。A、B:術前大腦中動脈閉塞,顱底煙霧裝血管形成;C:頸外動脈腦膜支遠端向大腦前動脈供血區域供血,代償可;D:雙側大腦后動脈側支與駢周動脈吻合,向前代償供血;E,F:術后大腦中動脈及大腦前動脈閉塞,并可見大量煙霧狀血管形成;G:術后頸外動脈分支可見與大腦前動脈及大腦中動脈供血區域存在側支代償;H:后交通動脈開放,大腦后動脈經軟膜側支代償前循環血供
文章編號:1003-2754(2018)06-0548-02中圖分類號:R743.3
短篇與個案報告

