經頸前路喉鈦網支架重建+鈦板固定術喉癌患者的護理分析
陳如珍 葉蓉暉 楊鳳丹
廣東省梅州市人民醫院,廣東梅州 514031
1 資料與方法
1.1 一般資料
選擇2015年1月~2017年2月至我院耳鼻咽喉頭頸外科診斷為喉癌,行喉部分切除術后進行經頸椎前路鈦網椎間植入+鈦板內固定術以對喉或者氣管進行重建的患者58例作為研究對象。其中男34例,女24例,年齡25~70歲,平均(42.3±10.5)歲。根據UICC標準分級分期,I期37例,II期14例,III期7例,聲門型喉癌52例,貫聲門型喉癌6例。所有患者術后病理診斷為鱗癌,所有患者均對本次研究知情同意。
1.2 方法
1.2.1 經頸前路喉鈦網支架重建+鈦板固定術式 所有患者均給予頸椎前路鈦網椎間植入+鈦板內固定術。首先局麻下行氣管切開,在切開部位插入麻醉管對患者進行全麻。沿氣管切開部位向上延長直至舌骨上緣。按患者病情需要進行頸部清掃,暴露舌骨甲狀軟骨及其周圍組織,鋸開舌骨,暴露喉腔,切除腫物和周圍黏膜。沖洗創面,徹底止血,將鈦網塑形后植入喉腔,固定于殘留甲狀軟骨板,使用鈦板固定肩胛舌骨肌,逐層縫合,拔除麻醉管,置入氣管套管,關閉術腔。
1.2.2 術前護理
1.2.2.1 心理護理 咽喉是重要的生理部位,患者對喉癌手術缺乏了解,往往有強烈的負面心理反應。因此術前給予患者心理護理[5]。對患者進行細致的健康教育,使患者對自己的疾病和治療方法有充分的了解,以減輕患者焦慮﹑抑郁等不良的心理傾向。
1.2.2.2 術前訓練 在術前對患者和家屬進行適應訓練,了解術后短時間不能通過語言交流的解決方法,加強肢體語言交流訓練,可以設定固定的手勢或者動作以做到有效溝通。指導患者進行深呼吸和有效咳嗽訓練,練習床上排便,以便于術后的治療和護理。
1.2.2.3 術前準備 術前3d進行口腔護理,每日2次,術前禁食12h,手術當日留置尿管﹑鼻飼管,常規備皮。術前30min給予麻醉前用藥,送入手術室。
2016年國家統計局重新調整了CPI八大類的分類及權重,食品類權重雖有所下降,但食品在八大類中的權重仍居首位。食品主要包括農產品及農產品加工的產成品,因此農產品價格的上升,會直接推動食品價格的上升,從而帶動整個CPI的上升[10]。
1.2.3 術后護理
1.2.3.1 體位 全麻術后去枕平臥,6h后半臥位,頭下墊枕,防止局部張力過大撕裂縫合口,次日開始可逐漸活動肢體,下床活動。
1.2.3.2 呼吸道護理 術后注意帶氣囊的套管護理,24h后可給予氣囊放氣,抽吸氣管內分泌物和血液,每隔3h放氣10min,直至患者無明顯嗆咳。氣管套管每4~6d更換一次,內套管8h消毒一次,每日霧化吸入2~4次。
1.2.3.3 功能訓練 術后10~12d堵管給予發生功能訓練,從單音節詞開始練習發聲,每次5min,每天5次,逐步向復雜詞語過度。術后12~14d嘗試進食,先以面包等固體食物為主,原則是少量多餐,逐步向半流質和流食過度。吞咽時養成屏氣﹑吞咽﹑咳嗽三步進行的習慣,以減少嗆咳。
1.3 觀察指標
對患者術后呼吸功能﹑吞咽功能和發音功能進行評估。并通過喉鏡觀察患者術后6個月喉部﹑氣管腔的上皮覆蓋情況﹑肉芽生長情況和鈦網支架的位移情況。
吞咽功能判斷采用國內常用的吞咽功能判斷標準進行分級:0級:無誤咽,喝流質食物無嗆咳;1級:輕度誤咽,吃糊狀食物無嗆咳,但流質食物有嗆咳;2級:中度誤咽,吃糊狀食物也出現嗆咳;3級:重度誤咽,無法經口進食[6]。
發音功能根據屠規益(1983)發音評價標準為參考,以患者主觀評價為主。清晰度好,連貫性可,能夠正常交流為滿意,清晰度差,連貫性差,不能正常交流為不滿意[7]。
呼吸功能主要以拔管情況進行評估。術后患者在住院期間在護士的指導下進行堵管連續,術后3個月復查通過纖維喉鏡觀察,新喉口以上的解剖位置無氣道梗阻,能夠適應日常生活工作,可以對患者進行24~48h的堵管,無明顯呼吸困難的患者拔除氣管套管,此部分患者評定為呼吸功能完全恢復。未拔除氣管套管的患者可以間斷堵管,認為部分恢復呼吸功能。不能進行間斷堵管的患者認為未恢復呼吸功能[8]。
1.4 統計學處理
本研究采用SPSS19.0統計學軟件處理研究中所有相關數據,計量資料以(±s)表示,采用t檢驗,計數資料以百分比表示,采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 患者愈合情況
所有患者術后切口均I期愈合,無術后感染發生。隨訪6個月,纖維喉鏡下見患者上皮覆蓋情況良好,未見明顯肉芽生成,未見內固定松動﹑脫出情況發生。
2.2 患者呼吸功能恢復情況
患者6個月呼吸功能恢復情況明顯優于3個月時,且差異有統計學意義(P<0.05),詳見表1。
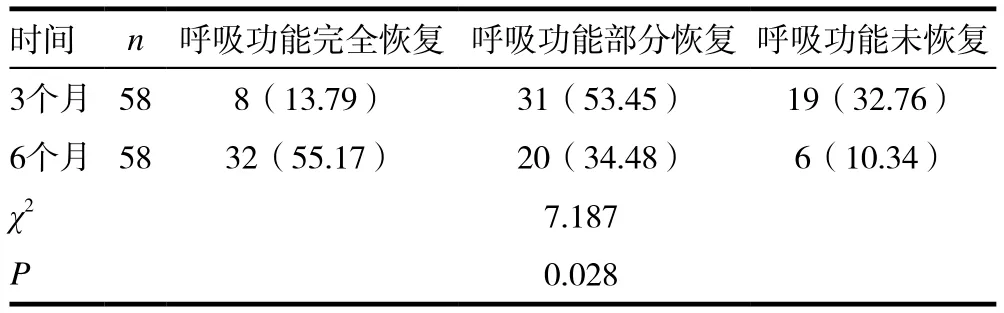
表1 患者呼吸功能恢復情況[n(%)]
2.3 患者吞咽功能恢復情況
患者6個月吞咽功能恢復情況明顯優于3個月時,且差異有統計學意義(P<0.05),詳見表2。
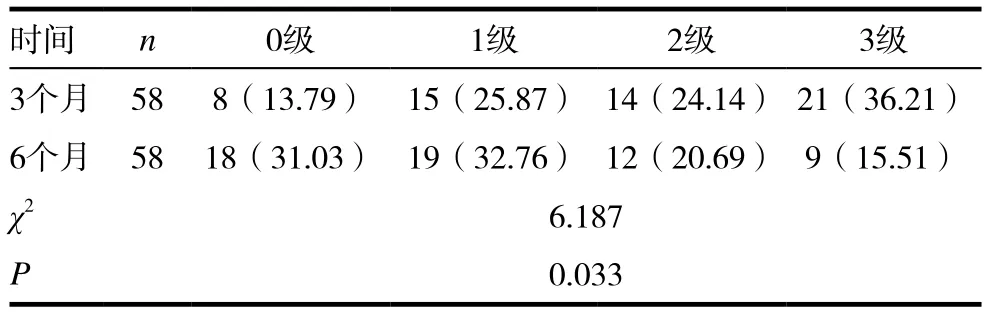
表2 患者吞咽功能恢復情況[n(%)]
2.4 患者發音功能恢復情況
患者6個月發音功能恢復滿意率為70.69%,明顯高于3個月41.38%,且差異有統計學意義(P<0.05),詳見表3。
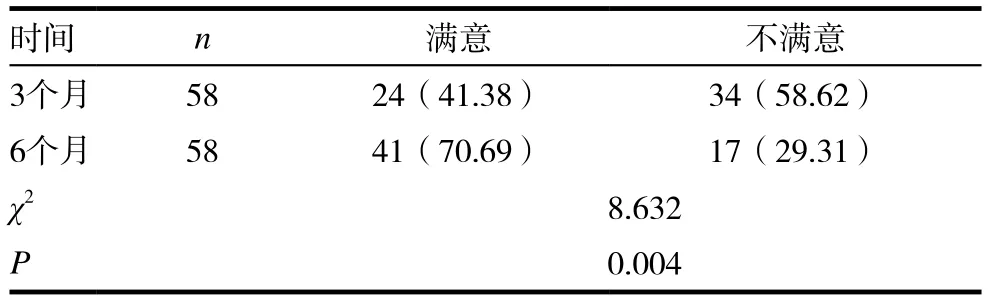
表3 患者發音功能恢復情況[n(%)]
3 討論
3.1 經頸椎前路鈦網椎間植入+鈦板內固定術的臨床應用意義
喉部全切除和次全切除術是目前臨床上治療喉癌最為常見且有效的治療方式,但是在改善患者預后,延長患者存活期限的同時,患者的生存質量也受到嚴重影響[9],這部分患者往往需要進行喉部或者氣管重建以維持和恢復自己的呼吸功能﹑吞咽功能和發音功能[10]。經頸椎前路鈦網椎間植入+鈦板內固定術是針對這種情況,對患者喉部和氣管進行重建的術式[11]。術中的支架設計為6cm×4cm長方形的網狀,強度適中,既可以起到支撐作用,有能夠在術中根據患者的情況進行塑形和剪裁,為手術帶來方便[12]。
鈦網支架聯合胸骨舌骨肌皮瓣修復術是在術中根據厚氣管缺損情況對鈦網進行剪裁和梭形,然后使用鈦網支架對缺損的喉與氣管進行重建,使用胸骨舌骨肌皮瓣作為鈦網支架的“襯里”,以避免鈦網支架裸露于喉氣管腔內[13]。經頸椎前路鈦網椎間植入+鈦板內固定術是一個安全有效的喉氣管重建技術,但是由于喉部具有重要的生理作用,且其神經血管豐富,因此如果圍手術期護理不當,容易對患者的恢復和預后產生影響[14]。
3.2 對圍手術期患者護理分析
3.2.1 術前護理 術前護理是對患者護理的重要環節。術前護理主要包括心理護理﹑疼痛護理和術前準備幾個方面。
由于喉部或者氣管重建手術是一個較大的手術,對患者的生活質量具有重大影響,因此患者在術前往往會出現焦慮﹑不安等不良情緒,這種情緒對患者的病情會發生影響,同時也會影響患者對治療的依從性。近年來的護理越來越注重對患者的心理護理,良好的心理護理既能夠提高護理的效率,同時也能夠使患者更加配合治療,從而對改善療效起到重要作用[15]。因此在本次研究中同樣注重與患者的溝通,善于傾聽患者的想法,對患者詳細介紹手術的過程和康復的注意事項,這樣能夠讓患者更了解后續的治療過程,從而安心于配合治療。也可以向患者介紹手術成功病例,增加患者的安全感。與患者家屬溝通,讓家屬鼓勵患者勇敢面對治療,以提高療效[16]。
對于喉部氣管重建的患者,在術前對患者和家屬進行適應訓練,了解術后短時間不能通過語言交流的解決方法[17],加強肢體語言交流訓練,可以設定固定的手勢或者動作以做到有效溝通。指導患者進行深呼吸和有效咳嗽訓練,練習床上排便,以便于術后的治療和護理[18]。
3.2.2 術后護理 術后護理的重點在于檢測患者的生命體征,防止并發癥等危險情況出現,同時對于恢復良好的患者指導其進行功能鍛煉。
患者術后使用頸托對頸部進行固定,取半臥位,頸肩部防止沙袋對頭部固定,頭部墊枕,保持頭部20°~25°前傾以及減少頸部張力,緩解術后疼痛。2 ~ 4h翻身,防止壓瘡發生,指導患者有效咳痰,減輕因為咳痰引起的刀口創傷,預防肺部感染的發生。術后48h密切觀察患者的生命體征,如果出現氣管壓迫等現象立即與患者溝通,進行妥善處理,嚴重患者可行手術探查,放置內部出血壓迫氣管[19]。觀察患者四肢軀干感覺與術前是否有不同情況,觀察喉上及喉返神經損傷是否出血。保持術區引流通暢[20]。
氣管切開術后護理要點:注意氣管套管位置是否正常,以及分泌物的情況,如果有較多的新鮮血性分泌物,則注意是否有活動性出血。將1~2層紗布塊以鹽水浸濕覆蓋氣管套管口,保持氣道濕潤,防止灰塵異物進入。每日行2~3次霧化吸入,以稀釋氣管分泌物,防止感染。氣管套管每隔~12h更換一次,注意觀察切口是否有出血﹑皮下氣腫﹑氣胸等情況,防止脫管情況發生。
術后24h患者情況允許可以開始鼻飼,指導患者正確使用胃管注入食物,保持胃管通暢。術后10~12d堵管給予發生功能訓練,從單音節詞開始練習發聲,每次5min,每天5次,逐步向復雜詞語過度。術后12~14d嘗試進食,先以面包等固體食物為主,原則是少量多餐,逐步向半流質和流食過度。吞咽時養成屏氣﹑吞咽﹑咳嗽三步進行的習慣,以減少嗆咳。
指導患者保持術后口腔清潔,從術前即開始使用漱口液直至術后出院,每次含漱5~10min,使漱口液與口腔各個部位充分接觸,每日晨起﹑餐前﹑餐后均進行漱口。
3.3 手術及護理對患者恢復情況的影響
從本次58例患者的術后恢復情況來看,所有患者術后切口均I期愈合,無術后感染發生。隨訪6個月,纖維喉鏡下見患者上皮覆蓋情況良好,未見明顯肉芽生成,未見內固定松動﹑脫出情況發生。患者6個月呼吸功能恢復情況明顯優于3個月時,患者6個月發音功能恢復滿意率為70.69%,明顯高于3個月41.38%,且差異有統計學意義(P<0.05)。因此經頸椎前路鈦網椎間植入+鈦板內固定術對于喉氣管重建的患者而言具有良好的臨床效果,而細致正確的護理方案是患者良好臨床療效的重要保證。
綜上所述,經頸椎前路鈦網椎間植入+鈦板內固定術是一項成熟的喉部和氣管重建術式,良好高效的護理能夠使患者更好的恢復健康,使患者有良好的預后。
[1] 趙玉麟.頸椎椎管狹窄癥的臨床診療概況[J].中國醫學創新,2016,13(35):144-148.
[2] 楊秀金.前路內固定術治療下頸椎骨折脫位的臨床療效分析 [J].中國醫學創新,2013,10(15):101-102.
[3] 孫遠新,沈建輝,張龍,等.前路減壓植骨內固定治療下頸椎骨折脫位并脊髓損傷臨床觀察[J].中國醫學創新,2012,9(35):134.
[4] 王賢松.前后路矯形融合術治療下頸椎骨折的臨床效果分析 [J].中國醫學創新,2014,11(16):50-52.
[5] 沈寧江,王先安,林慶彪,等.頸椎前路減壓植骨欽板內固定治療頸脊髓損傷[J].實用骨科雜志2013.3(1):109-111.
[6] 呂翠臣.頸椎前路椎體次全切減壓植骨融臺內固定術的手術護理配合[J].齊齊哈爾醫學院學報,2015.11(21):123-125.
[7] 許良,孔鵬,徐展望.頸前路椎體次全切減壓鈦網植骨融合聯合鈦板固定治療多節段脊髓型頸椎病[J].中國骨傷,2016,29(3):211-215.
[8] 馬金超,伍驥,鄭超,等.Arch 鋼板在頸椎管單開門擴大成形術中的早期應用[J].生物骨科材料與臨床研究雜志,2014,11(3):14-19.
[9] 陳斌輝,顧仕榮,張明,等.頸椎減壓鈦網植骨術后的前路再手術治療 [J].中國骨傷,2014,27(3):132-136.
[10] Akhavan Sigari R,Rohde V,Alaid A.Cervi-cal spinal canal steno sis and central dischemiation c3/4 in a man with primary com-plaint of thigh pain[J].J Neurol Surg Rep,2013,74(2):101-104.
[11] 江澤華,張學利,朱如森,等.頸前路間盤切除植骨融合鈦板內固定和頸后路單開門椎管成形治療多節段脊髓型頸椎病:重建后的穩定性[J].中國組織工程研究,2017,21(27):4306-4311.
[12] 鐘炯彪,李捷一.頸前路椎體次全切植骨鈦板固定治療脊髓型頸椎病療效分析[J].中國現代醫生,2013,51(4):30-32.
[13] 李玲.頸椎前路減壓椎體次全切植骨融合鈦板內固定術圍手術期護理[J].河北聯合大學學報(醫學版),2013,15(1):108-109.
[14] 潘星源.頸椎前路椎體次全切減壓鈦網植骨釘板系統治療脊髓型頸椎病[J].臨床醫藥實踐,2011,20(10):795-796.
[15] 江軍歌,卓亞娟,朱一飛.頸椎頸髓損傷高位截癱患者肺部感染的預防及護理[J].中醫正骨,2013,25(4):79-80.
[16] 張慧麗,石敏.系統護理干預對頸椎骨折伴高位截癱患者誤吸和反流的作用[J].實用臨床醫藥雜志,2014,18(22):61-63.
[17] 鞠國玲.系統護理對頸椎骨折患者康復效果及并發癥的影響[J].國際護理學雜志,2013,32(1):25-27.
[18] 陶曉暉,田偉,劉波,等.頸椎手術后出現吞咽困難的相關因素分析[J].山東醫藥,2013,53(48):19-21.
[19] 盧發太,朱悅,焦鷹,等.頸椎病前路手術后術區血腫的處理 [J].中華創傷雜志,2014,30(2):103-104.
[20] 劉海鷹,王波,朱震奇,等.應正確選擇退行性頸椎病的前路手術方式[J].中華醫學雜志,2012,92(23):1585-1586.

