高端影像學體檢中X線檢查輻射危害的調查
邸茹杰,孫振學,陳中渠,張海霞,劉 輝,李新甫,郗 科,田鑫磊
高端影像學體檢中X線檢查輻射危害的調查
邸茹杰1,孫振學1,陳中渠1,張海霞2,劉 輝1,李新甫1,郗 科1,田鑫磊1
目的探討高端影像學體檢人群歷年X線檢查輻射受照情況、可能帶來的危害及防護策略。方法分析研究對象X線檢查數據,評估其年劑量以及累計輻射劑量;按年受照劑量分組,分析其重復照射部位陽性變化與受照劑量相關性。結果研究對象X線年均人受照劑量4.59 mSv,達到中劑量輻射水平(3~20 mSv)。其中,116人至少接受了2次某個部位的CT重復檢查,34人有陽性改變,中劑量組25人(占73.53%),低劑量組9人,檢測陽性率、陰性率在兩組間無統計學意義。低輻射組(43.33%)與中輻射組(56.67%)兩組間性別、年齡比較差異無統計學意義。結論該群體X線檢查累計輻射劑量偏大;不少人接受了不必要的CT檢查;重視和探討體檢人群輻射危害控制策略意義重大。
影像診斷;X線;輻射風險;輻射危害
隨著科技的進步與飛速發展,X線檢查應用范圍不斷擴大,在診斷和治療疾病方面發揮著重要作用,但電離輻射對健康的潛在危害也日益突顯,不容忽視。為此,筆者通過對體檢人群X線檢查的回顧性研究,力求對比分析歷次照射的診斷價值以及累計受照劑量的可能危害,希望對體檢人群合理、優化使用X線檢查、減少輻射危害提出可行性建議與控制策略。
1 對象與方法
1.1 對象 選取2010-03至2015-11定期體檢的服務對象150人為研究對象(均為某部中高級干部及部分家屬),其中男121人(80.7%),女29人(19.3%),年齡50~91歲,平均(69.7±11.5)歲,排除住院、慢性支氣管炎和肺癌患者。
1.2 方法 由主管醫師調取研究對象6年的體檢資料,同時通過醫院PACS收集相關數據,根據其受照部位、頻次等評估受檢者接受的年劑量,以及累計輻射劑量;分析受檢者重復照射部位有效率及受照劑量。
CT輻射劑量根據接受檢查所給條件,不同部位每次照射劑量如下:胸部CT 7 mSv,冠脈CT 12 mSv,四肢(肘、膝、踝關節)CT 0.6 mSv,腹部CT 10 mSv,頭顱CT 2 mSv,PETCT 14 mSv,胸部DR 0.2 mSv,四肢DR 0.01 mSv,腰椎DR 1.4 mSv,頸椎DR 1.03 mSv。
根據年有效劑量水平分組:低輻射組(<3 mSv),中度輻射組(3~<20 mSv),高度輻射組(≥20 mSv)。
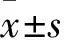
2 結 果
2.1 接受輻射部位、次數與劑量 150名體檢人員6年累計接受X線檢查860次,年均143.3次(122~156次),人均5.7次。其中,CT檢查共計543次(63.14%),人均3.6次;DR檢查317次(36.86%),人均2.1次;CT檢查以胸部最多為402次(74.03%),其次為冠脈成像94次(17.31%);DR檢查也以胸部最多為279次,占88.01%,其次為四肢17次,占5.36%(表1)。
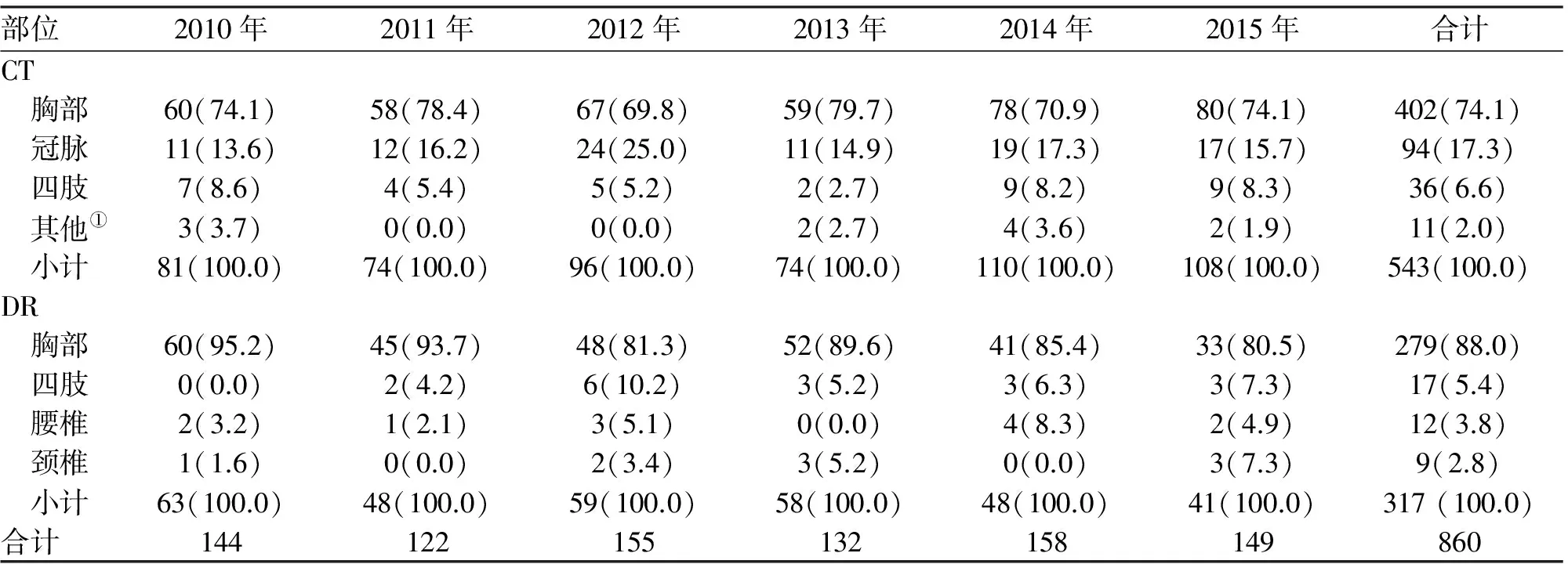
表1 2011-2015年體檢人員接受X線檢查部位與次數 (n;%)
注:①包括腹部CT、PET和頭顱CT
6年中,每年接受2~3個部位CT檢查的累計87例次,占19.29%(87/451),以心臟CT+胸部CT為主55次,其次為胸部CT+四肢CT19次;6年中,每年接受2~3個部位DR檢查的累計9次,占2.94%(9/306)。一年中,個體同時接受胸部CT和DR雙重檢查的10~21名,累計86例次。
150人體檢人員,6年間接受X線檢查累計受照劑量4128.64 mSv,年均688.11 mSv,人均累計27.52 mSv,人均年受照劑量(4.59±3.40)mSv。
2.2 X線重復檢查結果 6年間,34人僅接受了一次CT檢查,116人至少接受了2次某個部位的重復檢查,其中34人發現有陽性改變(29.31%),除1人為重復心臟CT檢查,出現陽性變化外,其余33人,皆為胸部CT的陽性改變。71人僅接受了一次DR檢查,79人至少接受了2次某個部位的重復檢查,其中25人有陽性發現或改變(31.64%),24人為胸部DR的陽性改變,陽性率30.77%(24/78)。
2.3 受照劑量與年齡、性別相關性分析 年齡與人均受照劑量無相關性(Pearsonr=-0.140,P=0.087);性別人均受照劑量比較,差異無統計學意義(t=0.166,P=0.869)。
以60歲為界分為兩組,<60歲36人,人均受照劑量(4.02±3.07)mSv;≥60歲114人,人均受照劑量(4.76±3.49)mSv;兩組間人均受照劑量比較,差異無統計學意義(t=-1.146,P=0.253)。以75歲年齡為界分為兩組,<75歲94人,人均受照劑量(5.12±3.46)mSv;≥75歲56人,人均受照劑量(3.69±3.11)mSv;兩組間人均受照劑量比較,差異具有統計學意義(t=2.528,P=0.013)。
2.4 檢查陽性率與受照劑量相關性分析 無論是CT還是DR檢查,檢查陽性率與年均累計受照劑量間相關性無統計學意義(CT:t=-0.516,P=0.607;DR:t=1.127,P=0.263)。
2.5 不同受照劑量組比較 低輻射組59人(39.33%),中輻射組91人(60.67%),高輻射組0(0.00%)。低、中劑量組間性別差異無統計學意義(χ2=1.147,P=0.284);<60歲和≥60歲無統計學差異(χ2=2.882,P=0.090);<75歲和≥75歲也無統計學差異(χ2=0.867,P=0.352)。
3 討 論
X線對人類健康是一把雙刃劍,檢出疾病的同時也存在著潛在的危害。其誘導的癌癥和遺傳突變屬于隨機效應,發生概率與劑量有關,是累積性的[1]。本研究顯示,幾乎所有高端影像學體檢人群都接受了X線檢查;6年累計受照劑量人均達27.52 mSv(≥20 mSv);人均年照射劑量4.59 mSv,達到中劑量電離輻射水平(3~20 mSv)。6年累計接受少于3 mSv劑量輻射的僅59人(39.33%),接受3~20 mSv劑量輻射的91人(60.67%)。可見該體檢群體接受X線檢查可能引起的輻照危害應受到關注。盡管低劑量輻射的單次危害可忽略不計,但考慮到它的累計效應,其潛在危害不容忽視[2,3]。
據報道,輻射誘導的實體瘤發病潛伏期為10~40年,輻射風險具有年齡與性別差異:年輕人高于老年人,女性高于男性。本研究顯示,以60歲為界分組,受照劑量差異無統計學意義;而以75歲為界分組,50~74歲組年人均受照劑量高于≥75歲組,且差異有統計學意義。一方面,可能與本研究均為50歲以上人群,接近老年人群,女性所占比例較低有關;且50~74歲組人群接受的輻射量較大,可能存在更高的輻射風險,是重點關注對象。另一方面,說明遵循了肺癌篩查指南界定要求,≥75歲人群一般不再作為篩查對象,輻射劑量相對較低。
COSMOS研究顯示,因10年期CT篩查罹患常見癌癥的額外風險是0.05%,每108名經篩查診斷罹患肺癌的患者中,將有1例放射線誘發所致癌癥的病例[4]。說明LDCT篩查的輻射劑量尚不能忽視。目前,CT檢查模式化、機械化現象普遍存在,本組受檢者采取的都是“標準化”的檢查程序。結果顯示,人均接受CT檢查為0.6次/年。檢查最多的部位是胸部CT和胸部DR檢查,陽性率不足30%,遠低于世界平均水平50%[5]。
國際放射防護委員會(ICRP)認為,每增加1 Sv的X線輻射劑量,惡性腫瘤的發病率就增加5/10萬[6]。因此,重視體檢人群的輻射安全意義重大。筆者提出如下策略:(1)科學安排查體計劃,避免“過度篩查”。醫師應制定個體化、有的放矢的檢查方案,避免不必要的重復檢查。(2)建立風險管理和聯合會診制度,控制累計輻射劑量。建立CT檢查跟蹤記錄卡片,檢查前主管醫師應與臨床、影像等相關科室溝通、討論,評價每位患者之前所受輻射的累計劑量、謹慎評估和權衡其受益與潛在致癌風險。(3)嚴格遵循正當、優化和責任三個基本原則[7]。考慮個體身高、體重、部位厚度、心胸比率、疾病篩查要求等設置選擇掃描條件、厚度和范圍。(4)遵循指南與肺癌篩查共識規范體檢流程和復查間隔,減少醫源性輻射劑量。目前,LDCT以最小的CT掃描劑量來獲取最好的圖像質量,已成為早期肺癌篩查最佳的影像學檢查方法[8,9]。(5)提高受檢者的輻射安全認知與防護意識,避免盲目要求相關檢查。當前證據不支持將輻射檢查應用于無癥狀非高危人群的肺癌篩查。(6)做好非照射部位必要的防護,尤其是做好對甲狀腺、乳腺、前列腺等敏感器官的防護。
[1] Amis E S Jr,Butler P F,Applegate K E,etal.American College of Radiology white paper on radiation dose in medicine [J].J Am Coll Radiol,2007,4: 272-284.
[2] 崔燕海,黃美萍,趙振軍,等. 胸部X線攝片在健康體檢中的合理應用--附8567例結果分析[J].放射學實踐,2009,24(1):33-35.
[3] Bach P B, Mirkin J N, Oliver T K,etal. Benefits and harms of CT screening for lung cancer [J]. JAMA, 2012, 307(22): 2418-2429.
[4] Rampinelli C, De Marco P, Origgi D,etal. Exposure to low dose computed tomography for Lung cancer: secondary analysis of trial data and risk-benefit analysis [J]. BMJ, 2017, 356: 347.
[5] 應向華,陳 潔.上海市醫用CT配置和使用情況研究[J].中國衛生資源,2008,11(5): 210-211.
[6] 張嘯飛,馮 立,劉 兵. 低劑量MSCT篩查早期肺癌在臨床中應用的可行性[J]. 職業與健康, 2009, 25(15): 1671-1672.
[7] Hendee W R,Becker G J,Borgstede J P,etal.Addressing overutilization in medical imaging[J].Radiology,2010,257:240-245.
[8] 中華醫學會放射學分會心胸學組. 低劑量螺旋CT肺癌篩查專家共識[J]. 中華放射學雜志, 2015,49(5):328-335.
[9] 王國偉. 胸部低劑量螺旋CT在健康人群中篩查肺結節的應用價值分析[J].全科醫學臨床與教育,2014,12(6):633-635.
RadiationhazardsduringX-rayphysicalexaminationsbyhigh-endimaging
DI Rujie1, SUN Zhenxue1, CHENG Zhongqu1,ZHANG Haixia2, LIU Hui1, LI Xinfu1, XI Ke1,and TIAN Xinlei1.
1.Clinical Department of Senior Officer Health Care, General Hospital of Chinese People’s Armed Police Force, Beijing 100073, China; 2.Institute for Bacterial Disease Prevention and Control & Disinfection, Hebei Province Center for Disease Control and Prevention, Shijiazhuang 050021, China
ObjectiveTo study X-ray radiation exposure among recipients of physical checkups via high-end imaging in order to reduce possible hazards.MethodsThe data on X-ray examinations among these subjects was analyzed, their annual dose and cumulative radiation dose were calculated, and they were grouped by the annual average dose. The correlations between the positive changes in spots of repeated irradiation and the dose of irradiation were analyzed.ResultsThe annual average dose of X-ray irradiation among these subjects was 4.59 mSv, and reached the medium dose level (3-20 mSv). 116 of these subjects
repeated CT examination at the same spot. Among the 34 subjects with positive changes, 25(73.53%) were in the middle radiation dose group and 7 in the low radiation dose group. There was no statistically significant difference in positive or negative rates of detection between the two groups. There was also no statistically significant difference in gender or age between the low dose radiation group (43.33%) and middle dose radiation group (56.67%).ConclusionsThe cumulative radiation dose of X-ray is somewhat large in this population. Many people have been subjected to unnecessary CT examinations. How to protect this population from radiation hazards is of great significance.
imaging diagnosis; X-ray; radiation risk;radiation hazard
邸茹杰,碩士,主任醫師。
1.100073 北京,武警總醫院機關門診部;2.050021 石家莊,河北省疾病預防控制中心細菌病防治與消毒所
R445
(2017-05-12收稿 2017-09-15修回)
(責任編輯 武建虎)

