COPD伴呼吸衰竭患者應用無創呼吸機的營養狀態觀察
邊雅娣, 方銀娟
(紹興市柯橋區中醫醫院 呼吸內科,浙江 紹興 312030)
COPD伴呼吸衰竭患者應用無創呼吸機的營養狀態觀察
邊雅娣, 方銀娟
(紹興市柯橋區中醫醫院 呼吸內科,浙江 紹興 312030)
文章觀察患者的能量和蛋白攝取情況,探討影響COPD伴急性呼吸衰竭患者在使用無創呼吸機下獲得最佳營養狀態的因素。口服進食、使用無創呼吸機時間較長、高BMI與患者較差的營養攝入有關,優化營養攝入方法可以促進患者的預后并減少再入院率。
無創呼吸機;慢性阻塞性肺疾病;呼吸衰竭;營養
慢性阻塞性肺病(Chronic obstructive pulmonary disease,COPD)患者具有非常高的再住院率,合并呼吸衰竭者具有較高的營養不良可能性,延長其住院周期提高醫療成本并影響疾病恢復、提高死亡率[1]。腸內營養方法可促進有創呼吸患者的疾病預后,而對于無創呼吸患者的營養支持尚無現成的指導原則。本研究檢測COPD伴呼吸衰竭患者使用無創呼吸機下的營養攝取情況,分析影響營養攝取的因素。
1 資料與方法
1.1 一般資料 選取2015年9月—2016年9月來自重癥監護病房(ICU)或呼吸科病房的COPD伴呼吸衰竭患者40例,均應用無創呼吸機,住院天數≥90天;排除臨終關懷患者、多次入院患者。入組患者中男14例,女26例;平均年齡為62±7歲,平均體質指數(BMI)30.8±10.5 kg/m2。
1.2 營養攝入調查 護理人員評估并記錄住院90天內,患者每餐經口食用的食物和液體,包括類型和數量,食物的記錄依據最接近的25%的量(如0、1/4、1/2、3/4、1)。每日的能量需要量通過體重乘以30kcal/kg計算,蛋白質需要量通過體重乘以1.2g/kg計算[2]。健康及較低體重者使用實際體重計算,超重及肥胖者按照矯正的體重計算(BMI 25kg/m2體重加上實際體重減BMI 25kg/m2體重的25%)[3]。護理人員記錄患者入院時的身高體重,住院期間的體重變化,患者每日使用無創呼吸機的時間。營養師應用主觀全面評估法(SGA)評估患者營養狀態[4]。
1.3 統計學處理 應用SPSS 13.0統計學軟件處理數據;計量資料用t檢驗,應用多因素回歸分析能量、蛋白質攝取量與使用無創呼吸機的時間、BMI、營養狀態、年齡、性別等相關變量的關系;所進行的比較均以低于50%所需量作為對照組,用比值比進行描述(Odds ratio,OR);P<0.05為差異有統計學意義。
2 結果
2.1 一般情況 觀察期間,患者平均使用無創呼吸機35天,35天中每天使用無創呼吸機4.5±6.5 h,體重平均減少3.5±4.9kg;SGA法評估患者營養狀態:A28例,B11例,C1例;34例出院,6例死亡。40例患者平均每天攝入1380±622kcal能量和61±24g蛋白質;80%患者攝入的平均能量和78%患者的蛋白質攝入量低于80%的所需量。
2.2 影響營養攝入的因素 應用多因素回歸分析能量、蛋白質攝取量與相關變量的關系,結果見表1:口服進食、使用無創呼吸機時間較長、高BMI與患者較差的營養攝入有關(P<0.05);住院期間較好的營養狀態與攝入量多相關(SGA評價A比C或B比C),能量或者蛋白質的攝入量與90天中的再入院次數、死亡率、體重的變化無關(P>0.05)。
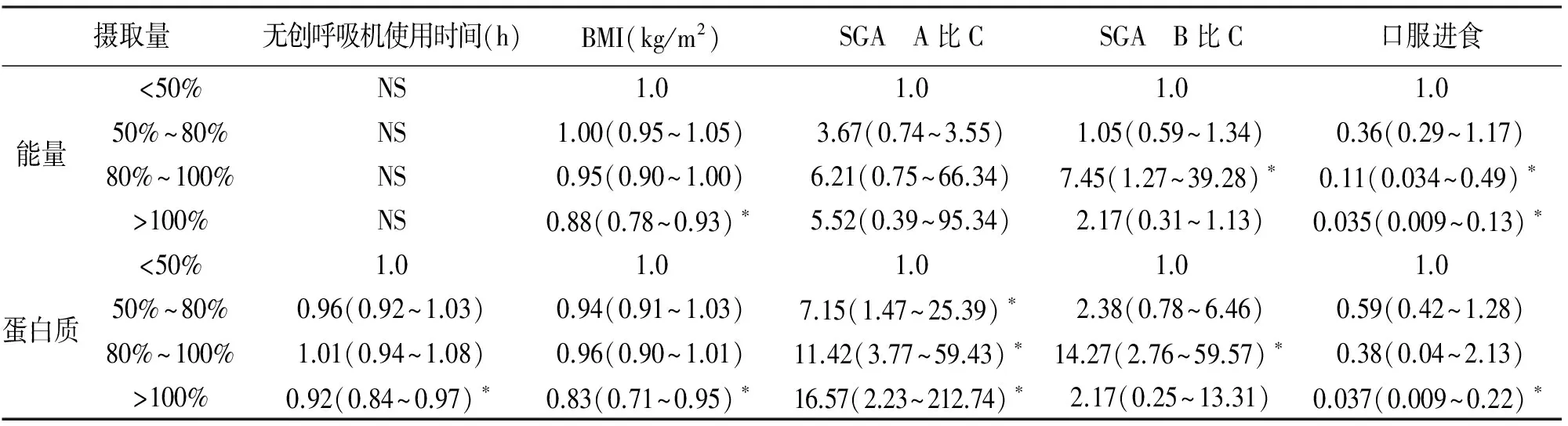
表1 影響攝入能量、蛋白質的因素[OR(95% CI)]
NS:差異不明顯;OR:比值比;BMI:體表質量指數;SGA:主觀全面評估法;*P<0.05。
3 討論
本研究表明,40例COPD伴呼吸衰竭使用無創呼吸機的患者中,約4/5的患者平均能量和蛋白質攝入量低于80%的所需量。計算必需的攝入量對患者來說是有必要的,但這一做法在臨床中經常被忽視。以往研究表明COPD住院患者的基本所需量為30kcal能量/kg和1.2g蛋白質/kg[5]。自主呼吸的患者可能由于呼吸運動和一些藥物的作用會增加基礎需要能量[6],而接受輔助呼吸的患者可能在壓力反應下也增加了新陳代謝的速率,但因為呼吸運動的減少而使總的需求量降低;這可能就是接受無創呼吸機的穩定患者體重會增加的原因[7]。
本研究通過營養表格、食物和液體攝入表格等,評估了所有可能的能量和蛋白質來源,發現COPD伴發呼吸衰竭患者入院接受無創呼吸機輔助呼吸通常會因攝入不足而導致達不到日常所需的能量和蛋白攝取。本研究中,患者在至少35天中會有較長時間進行無創呼吸機輔助呼吸(4.5±6.5h),這意味著每兩到三天中就會有一餐受到干擾;回歸分析顯示,較長時間使用無創呼吸機與攝入不足相關,良好的營養狀態與進食充足相關。這可能與多種因素有關,如進食的有限時間、呼吸急促、咀嚼疲勞、疾病造成的食欲減退等[8]。
本研究表明,接受無創呼吸機輔助呼吸的COPD伴發呼吸衰竭患者的營養狀態與進食是否充足相關;期待進一步的干預性研究來尋求COPD患者使用無創呼吸機時的營養攝入方法。本研究的缺點主要是患者轉出ICU或呼吸科病房后的營養記錄,其他科的護士沒有接受評估營養攝入的訓練,可能造成記錄的誤差。
[1] 李建, 馮芮華, 崔月穎, 等. 我國三級醫院藥物治療慢阻肺患者的經濟負擔分析 [J]. 中國衛生經濟, 2015, 34(9): 66-8.
[2] 黃蘭珍, 葛亞男, 陳薇. 飲食干預對老年COPD患者營養狀況影響的調查 [J]. 中醫臨床研究, 2016, 8(5): 123-5.
[3] GlynnL CC, Greene GW, Winkler MF,etal. Predictive Versus Measured Energy Expenditure Using Limits-of-Agreement Analysis in Hospitalized, Obese Patients [J]. Journal of Parenteral and Enteral Nutrition, 1999, 23(3): 147-154.
[4] 莊妍, 賴雁平. SGA評估慢性阻塞性肺疾病患者的營養狀況 [J]. 天津醫藥, 2015, 43(8): 886-8.
[5] 李艷均. 綜合護理干預在COPD患者中的臨床應用 [J]. 飲食保健, 2016, 3(7): 7-8.
[6] 桑嶺, 劉曉青, 何為群, 等. 不同指標對機械通氣的慢性阻塞性肺疾病患者自主呼吸實驗成功的預測意義 [J]. 國際呼吸雜志, 2014, 34(13): 988-991.
[7] 單錫崢, 楊文蘭, 郭健, 等. 營養風險篩查與COPD患者預后分析[C]//中華醫學會呼吸病學分會2014全國肺功能學術會議, 2014.
[8] 李娜. 無創呼吸機輔助呼吸治療COPD伴Ⅱ型呼吸衰竭病人的護理 [J]. 中外健康文摘,2012, 9(48):281-282.
R563
:B
:1674-6449(2017)04-0475-02
2017-01-20
邊雅娣(1984 - ),女,浙江紹興人,本科,主管護師。
10.3969/j.issn.1674-6449.2017.04.042

