硬膜外阻滯麻醉用于無痛分娩臨床效果觀察
(廣東省臺山市婦幼保健院,廣東 臺山 529200)
硬膜外阻滯麻醉用于無痛分娩臨床效果觀察
查娟
(廣東省臺山市婦幼保健院,廣東 臺山 529200)
目的 探究硬膜外阻滯麻醉用于無痛分娩臨床效果和對產程進展及母嬰狀況的影響。方法 對照組未予任何鎮痛方法,觀察組予以PECA泵持續硬膜外腔給藥鎮痛,觀察對比兩組鎮痛效果、產程、分娩方式及妊娠結局。結果 觀察組整體疼痛強度明顯低于對照組,比較有統計學意義,P<0.05。觀察組產婦第一產程和第二產程均短于對照組,P<0.05。觀察組順產率為80.0%,明顯高于對照組的60.5%,P<0.05;觀察組陰道助產率、剖宮產率均分別為16.5%、3.5%,均低于對照組的24.5%、15.0%,組間比較有統計學意義,P<0.05。兩組產婦產后出血率、胎兒宮內窘迫率及新生兒窒息率比較無顯著差異,P>0.05。結論 對分娩產婦開展硬膜外阻滯麻醉可取得滿意的鎮痛效果,還可縮短產程,促進分娩,降低剖宮產率,并可最大限度保障母嬰安全。
硬膜外阻滯麻醉;無痛分娩;臨床效果;安全
0 引言
分娩是一種復雜的生理過程,分娩時產生的疼痛常會對孕產婦的身心健康產生不可磨滅的影響。因此,如何減少這種不良影響,降低分娩疼痛程度,提高圍產期質量,保障母嬰安全則成為臨床醫師重點研究課題[1]。為了減輕產婦分娩疼痛,我院近年對200例產婦予以硬膜外阻滯麻醉技術進行分娩鎮痛,并取得滿意效果,不但可產生顯著的鎮痛作用,而且還可以縮短產程,改善母嬰分娩結局,現報道如下:
1 資料與方法
1.1 臨床資料
選擇2014年3月至2016年3月期間我院產科進行分娩的200例產婦作為觀察組,年齡21~43歲,平均(28.2±2.3)歲;孕周38~41周,平均(40.2±0.5)周,自愿要求分娩鎮痛。并選擇同期在我院分娩的200例產婦作為對照組,年齡22~45歲,平均(31.5±2.4)歲;孕周37~41周,平均(39.4±0.7)周。兩組產婦均為初產婦、單胎、頭位,排除陰道分娩禁忌癥、椎管內阻滯麻醉禁忌癥、其他系統疾病及妊娠并發癥。兩組一般資料比較無顯著差異(P>0.05),具有可比性。
1.2 方法
對照組根據產科常規分娩方法進行生產,未予任何鎮痛方法。觀察組予以PECA泵持續硬膜外腔給藥鎮痛,具體操作如下:產婦于宮口開大2~3cm后,協助取右臥位,經L3~4間隙硬膜外穿刺,再協助產婦取平臥體位,向頭置管3cm,配置鎮痛液(0.5%利多卡因100ml+芬太尼0.2mg),在活躍期2~3cm時,注入首量鎮痛液5ml,維持量4~10ml,自控量為2ml/6min,接微量泵,待鎮痛作用減弱時,硬膜外腔給藥,微泵自動控制持續給藥。鎮痛期間密切監測產婦心率、血壓、胎心率、宮縮及鎮痛等情況。
1.3 觀察指標
觀察對比兩組鎮痛效果,記錄不良反應發生情況;并記錄兩組產程、分娩方式、產后出血率、胎兒宮內窘迫及新生兒窒息情況。
1.4 評定標準
(1)鎮痛效果評定參照《臨床技術操作規范:疼痛學分冊》進行判定[2]:無痛為0分,輕度疼痛為1分,中度疼痛為2分,強度疼痛為3分,極度疼痛為4分。(2)產后24h內陰道流血量超過500ml評定為產后出血[3]。(3)采用Apgar評分標準評定新生兒窒息情況[4],低于8分者判斷為新生兒窒息。
1.5 統計學分析
采用SPSS 19.0統計學軟件進行分析,計數資料采用率(%)表示,組間比較采用χ2檢驗;計量資料采用表示,組間比較采用t檢驗,P<0.05為差異統計學意義。
2 結果
2.1 兩組疼痛強度比較
觀察組無3、4級疼痛產婦,0級和1級疼痛發生率分別為32.5%、35.5%,而對照組分別為9.5%、9.0%,比較有統計學意義,P<0.05。(詳見表1)

表1 兩組鎮痛效果比較(n/%)
2.2 兩組產程比較
觀察組產婦第一產程和第二產程均短于對照組,P<0.05;兩組第三產程比較無統計學意義,P>0.05。(詳見表2)
表2 兩組產程時間比較(,min)

表2 兩組產程時間比較(,min)
注:與對照組比較,※P<0.05。
組別n第一產程第二產程第三產程觀察組200241.3±95.2※52.3±21.4※9.5±4.2對照組200304.5±97.488.6±26.510.4±3.8
2.3 兩組分娩方式對比
觀察組順產率為80.0%,明顯高于對照組的60.5%,P<0.05;觀察組陰道助產率、剖宮產率均分別低于對照組,組間比較有統計學意義,P<0.05。(詳見表3)
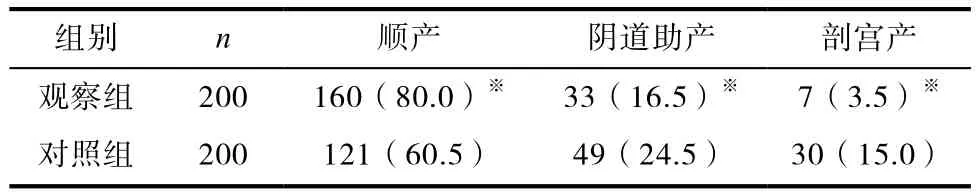
表3 兩組分娩方式對比
2.4 兩組妊娠結局比較
兩組產婦產后出血率、胎兒宮內窘迫率及新生兒窒息率比較無顯著差異,P>0.05。(詳見表4)

表4 兩組妊娠結局比較(n/%)
3 討論
產婦在分娩過程中,常因劇烈的分娩疼痛給產婦和胎兒均帶來不利影響,例如宮縮乏力、血管收縮、胎盤血流減少、宮口擴張慢等,且劇烈疼痛也會消耗產婦過多能量,增加分娩風險和剖宮產率[5]。因此,對產婦開展分娩鎮痛對緩解產婦分娩疼痛、提高產科質量尤為重要。
大量臨床實踐證明[6,7],理想的分娩鎮痛方法應滿足整個產程鎮痛效果,并對宮縮、子宮血流不構成影響,不改變應有分娩過程,不誘發產后出血,不對嬰兒呼吸及循環造成抑制作用,且產婦保持清醒,可參與分娩過程,必要時還可滿足手術的需要。本文研究選擇PECA泵持續硬膜外阻滯麻醉給藥作為分娩鎮痛方法,該鎮痛方法采用利多卡因、芬太尼混合麻醉劑,通過抑制鈉離子通道,降低細胞內鈉離子濃度,發揮局部麻醉作用,在產婦硬膜外腔部位注入后,可對產婦脊神經跟產生阻滯效果,使其支配部分區域產生暫時性的麻痹,在分娩過程中可消除或減輕產婦的宮縮痛[8,9]。與此同時,該分娩鎮痛方法能明顯降低產婦血漿中的兒茶酚胺及腎上腺素的含量,可保持子宮收縮的協調性,有助于減少對子宮收縮的負面影響,有利于穩定胎兒內外環境,且該方法可松弛局部盆底肌,促使宮頸擴張,減少胎頭下降過程中受到的阻力,加速胎頭下降,有助于縮短第一產程時間,降低剖宮產率,并可減少產婦的體力消耗,由此可加速第二產程,降低陰道助產率,促進嬰兒順利產出[10,11]。此外,因產婦分娩時疼痛減輕或消除,肺通氣正常,可積極配合醫護人員工作,更有體力促進分娩過程,有助于減少母嬰合并癥的發生[12]。
本文研究結果顯示,觀察組無3~4級疼痛產婦,且0~1級疼痛發生率高于對照組。結果提示,觀察組產婦經硬膜外阻滯麻醉后,整體疼痛強度明顯低于對照組,取得較為滿意的疼痛效果。且觀察組產婦第一產程和第二產程均短于對照組,觀察組順產率為80.0%,明顯高于對照組的60.5%。結果提示,對分娩產婦予以PECA泵持續硬膜外腔給藥鎮痛的同時,還有助于縮短產程,促進產婦分娩,以提高順產率。此外,兩組產婦產后出血率、胎兒宮內窘迫率及新生兒窒息率比較無顯著差異。結果提示,硬膜外阻滯麻醉無痛分娩不會增加產后出血、新生兒窒息等風險,對母兒的安全性較高。
綜上所述,對分娩產婦開展硬膜外阻滯麻醉可取得滿意的鎮痛效果,還可縮短產程,促進分娩,降低剖宮產率,并可最大限度保障母嬰安全,值得臨床應用和推廣。
[1] 彭紅梅,馬淑艷,張輝,等.導樂聯合PECA用于無痛分娩的臨床分析[J].中國實用醫藥,2010,5(7)∶229-230.
[2] 康志雄.羅哌卡因復合芬太尼硬膜外注入用于無痛分娩的臨床觀察[J].廣州醫學院學報,2014,7(3)∶30-32.
[3] 楊世輝,黃希照,胡祖榮,等.0.1%羅哌卡因復合舒芬太尼用于無痛分娩對母嬰一氧化氮及皮質醇的影響[J].廣東醫學,2012,33(6)∶851-853.
[4] 孫秀靜,宋雁.腰-硬聯合麻醉在無痛分娩中的應用及對活躍期的影響[J].中國婦幼保健,2008,23(5)∶705-706.
[5] 陳蜜.無痛分娩對母嬰影響的臨床觀察[J].臨床和實驗醫學雜志,2012,11(18)∶1501-1502.
[6] 包慶,吳雪琴,黃加玲,等.157例硬膜外麻醉無痛分娩的臨床分析[J].中國醫藥指南,2014,5(13)∶22-23.
[7] 張美潔,藍傳素,吳治宇,等.硬膜外阻滯麻醉用于高齡產婦無痛分娩的臨床觀察[J].中國基層醫藥,2014,6(22)∶3494-3495.
[8] 李曉燕,范亞會.連續硬膜外阻滯麻醉在無痛分娩中的應用分析[J].中國繼續醫學教育,2016,8(11)∶70-71.
[9] 嚴紅亮,戴明.硬膜外阻滯麻醉無痛分娩對產程和新生兒的影響[J].中國基層醫藥,2016,7(4)∶615-618.
[10] 曾祥玲.硬膜外阻滯麻醉在120例無痛分娩中的臨床效果觀察[J].中國醫藥科學,2013,4(20)∶93-94.
[11] 康青樂.蛛網膜下腔阻滯聯合硬膜外阻滯麻醉在無痛分娩中的臨床應用[J].中國臨床醫生雜志,2016,44(3)∶86-88.
[12] 喬建軍,張志芳,朱海琴,等.腰-硬聯合與單純硬膜外阻滯麻醉在分娩鎮痛中的比較[J].中國婦幼保健,2015,30(30)∶5281-5283.
Clinical Observation of Epidural Block Anesthesia for Painless Labor
CHA Juan
(Taishan City Maternal and Child Health Care Hospital of Guangdong, Taishan, Guangdong 529200)
Objective To explore the clinical effect of epidural block anesthesia for painless labor and its effect on labor progress and maternal and infant status. Methods control group had not any analgesic methods, observation group be pump of PECA continuous epidural analgesia, to observe the analgesic effects of two groups were compared, labor process, mode of delivery and pregnancy outcome. Results the overall analgesic intensity of the observation group was significantly lower than that of the control group, the comparison was statistically significant, P<0.05. The observation group were the first stage and second stage of labor was shorter than the control group, P<0.05. Observed rate of spontaneous delivery group was 80.0%, significantly higher than the control group of 60.5%, P<0.05). Observation group and vaginal delivery rate, cesarean section rate are respectively 16.5%, 3.5%, was lower than that in the control group of 24.5%, 15.0%, between groups is statistically significant, P<0.05). There was no significant difference in the rate of postpartum hemorrhage, fetal distress rate and neonatal asphyxia rate between the two groups, P>0.05. Conclusion the epidural block anesthesia can achieve satisfactory analgesia effect, but also shorten the labor process, promote labor, reduce the rate of cesarean section, and can maximize the protection of maternal and child safety.
∶ Epidural anesthesia; Painless labor; Clinical effect; Safety
10.19335/j.cnki.2096-1219.2017.09.15
查娟(1982),女,本科,湖北人,職稱:中級, 研究方向:產科。

