骨質疏松性股骨粗隆間骨折的手術方式比較
郭建博 姜曼 李書強* 田松云
1. 許昌仁和骨科醫院脊柱關節科,河南 許昌 461000 2. 無錫市中國人民解放軍第101醫院外科7樓骨科二區,江蘇 無錫 214000
股骨粗隆間骨折在老年人中有較高的發生率,主要原因是老年人骨質疏松,在跌倒時下肢突然扭轉或過度收斂、外展,以及外力沖擊大粗隆造成。目前手術治療是治愈股骨粗隆間骨折的最有效治療方法,目的是早日恢復患者的髖關節功能,減少并發癥發生,提高患者的生活質量。但老年人由于器官功能下降,手術治療易引發嚴重并發癥,導致患者器官功能受損或死亡[1]。股骨近端髓內釘(proximal femoral nail-rotation,PFNA)固定是近年來被廣泛應用于老年股骨粗隆間骨折臨床治療的內固定手術方法,具有操作簡便、出血量少、創傷小、固定牢固等優點[2]。而人工髖關節置換術(hip arthroplasty,HA)作為不同于內固定手術的一種治療方式,臨床上應用較早且治療效果良好[3]。在臨床上采用哪種手術方式來治療老年骨折疏松性股骨粗隆間骨折還存在爭議[4]。本研究對我院骨科2013年1月至2015年12月分別采用股骨近端髓內釘內固定和人工髖關節置換術治療的骨質疏松性股骨粗隆間骨折患者進行回顧性分析,比較兩種手術方式的臨床療效和安全性,為選擇合理有效的手術方式提供參考依據。
1 對象與方法
1.1 研究對象
在我院接受治療的73例骨質疏松性股骨粗隆間骨折老年患者,其中男40例,女33例,按照治療方法不同分為PFNA組39例和HA組34例。
1.2 納入標準
1)符合《骨科疾病診療指南(第3版)》股骨粗隆間骨折診斷標準和《中國骨質疏松性骨折診療指南》的診斷原則[5],并且不伴有其它部位骨折。2)年齡≥ 65 歲。3)經CT掃描骨密度檢查,顯示T≤-2.5SD。4)伴發內科疾病者經相關科室會診后評估為可耐受麻醉以及手術操作治療的患者。5)意識清楚,積極配合手術治療及術后康復鍛煉者。6)均簽署知情同意書。
1.3 排除標準
1)病理性骨折,包括骨腫瘤、骨結核等引起的骨折;2)因其他原因如腦梗后遺癥等導致患肢嚴重廢用性骨質疏松者;3)受到嚴重血管、神經及重要器官傷害;合并嚴重心臟、腎臟、肝臟疾病。
1.4 方法
1.4.1治療方法
1.4.1.1術前處理:所有患者入院后進行心肺功能、心電圖、心臟及下肢血管超聲和實驗室檢查,評估麻醉和手術風險,對呼吸系統疾病、心腦血管系統疾病、高血壓、糖尿病等基礎疾病患者進行對癥治療,待患者心肺功能、肝腎功能、血生化指標達到或接近正常水平,病情平穩后擇期給予手術治療。
1.4.1.2PFNA組手術方法:患者取仰臥位,置于骨科牽引床,全身麻醉成功后,調整牽引力度牽引復位。經C臂機(南京普愛公司生產,型號:PLX7200)透視確認復位良好,于患肢大粗隆上方做4cm縱形切口,切開皮膚、皮下以及深筋膜,于大粗隆頂點偏內側向髓腔內置入導針,經C臂機透視確認導針位置并近端擴髓后,旋入髓內釘至合適深度,然后確定前傾角將導針打入股骨頸,確定導針位置合適后置入螺旋刀片,擰入螺釘鎖定。典型病例X線片見圖1。

圖1 PFNA內固定術病例影像學資料A:術前X線片,B:術后3個月X線片Fig.1 Imaging data of PFNA internal fixationA: preoperative X-ray, B: X-ray of 3 months after surgery
1.4.1.3HA組手術方法:患者采取健側向下的側臥位,行硬膜外或全身麻醉,以股骨大粗隆為中心,采取髖后外側入路做一15cm長的切口,將皮膚及皮下組織肌肉依次切開暴露出粗隆骨折處,游離出股骨頭,對髖臼進行處理,磨掉軟骨面,然后擴大股骨髓腔,將選擇好的人工髖關節置入,以生理鹽水和抗生素沖洗后填充骨水泥,關節復位后檢測關節活動性,做好術后引流,逐層縫合切口。典型病例X線片見圖2。
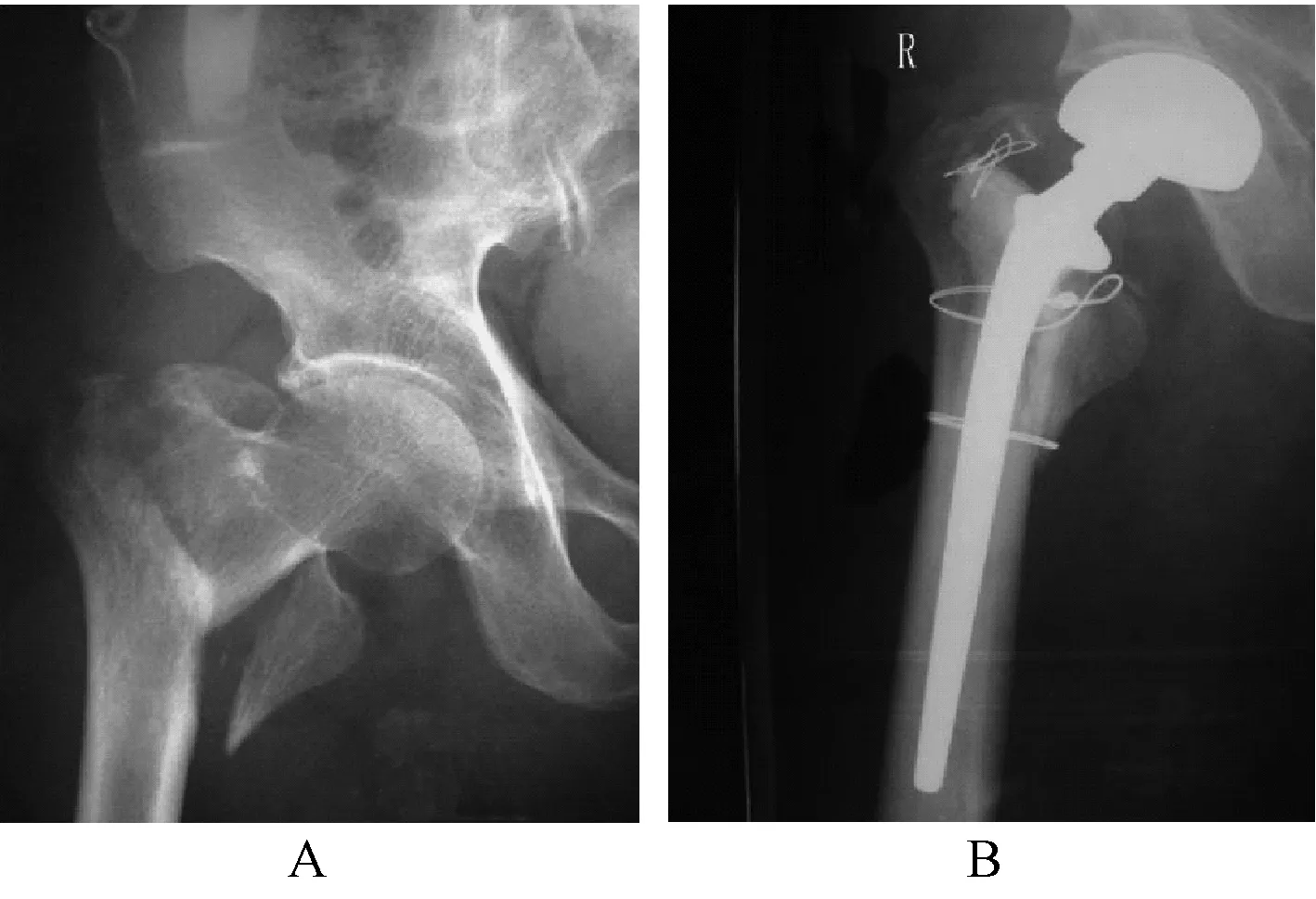
圖2 HA術病例影像學資料A:術前X線片,B:術后3個月X線片Fig.2 Imaging data of hip arthroplastyA: preoperative X-ray, B: X-ray of 3 months after surgery
1.4.1.4術后處理:術后患者繼續臥床,注射抗生素預防感染,傷口置入引流管,術后12 h皮下注射低分子肝素鈣預防深靜脈血栓,術后24~48 h進行CPM關節功能鍛煉,同時使用鮭魚降鈣素肌肉注射和服用補腎壯骨方劑(主要成分: 淫羊藿、鹿角膠、龜板膠、生地、骨碎補、肉桂、山藥、茯苓、三棱、水蛭,每日1劑)進行抗骨質疏松治療。術后第1天指導患者在床上進行適當的踝泵和肱四頭肌收縮等鍛煉,拆線后X光片檢查骨折愈合情況,恢復良好后可扶助行器下床行走。
1.4.2療效評價
分別統計兩組患者的手術操作時間、術中出血量、住院時間、術后下地時間等指標。對兩組患者均進行術后隨訪,隨訪時間為12~20個月,平均15.6個月,記錄患者術后12月的髖關節功能Harris評分及并發癥發生情況。Harris髖關節評分標準分別從患肢疼痛、畸形以及患肢髖關節活動范圍等方面進行評價,總分100 分,優≥90分,良80~89 分,一般為70~79 分,差<70 分[6]。計算各組優良率=(優例數+良例數)/總例數×100%。
1.5 統計學處理
2 結果
2.1 一般資料
PFNA組和HA組患者在年齡、性別、高血壓、糖尿病、患側、病程、致傷原因方面的比較差異無統計學意義(P>0.05),具有可比性。詳見表1。
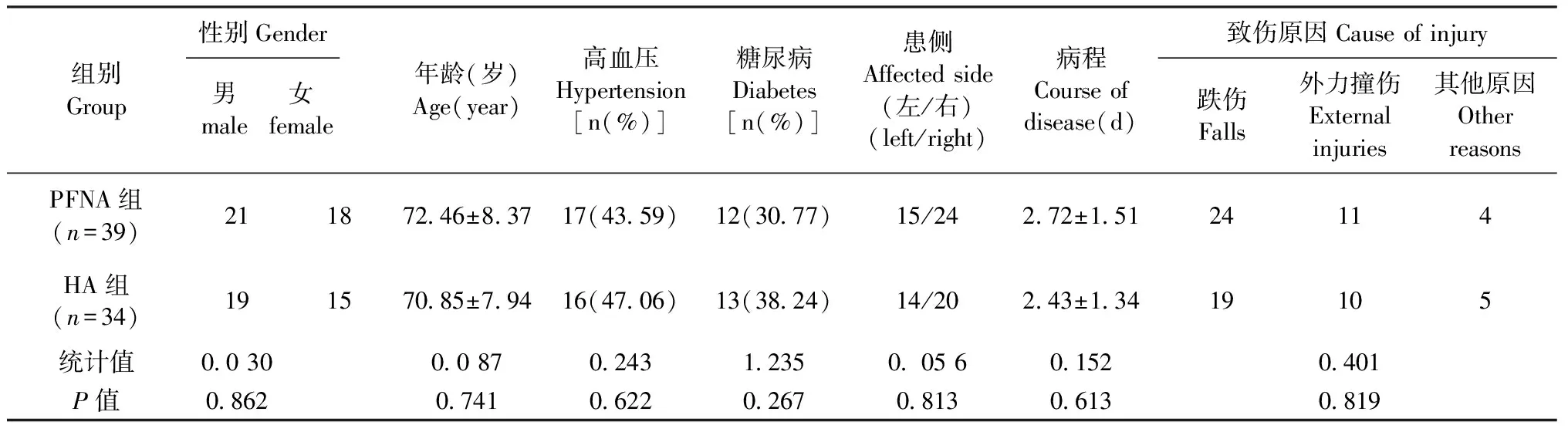
表1 兩組患者術前一般資料比較Table 1 Comparison of preoperative data between the two groups of patients
2.2 兩組患者手術操作時間、術中出血量、住院時間、術后下地時間比較
PFNA組的術中出血量、手術操作時間明顯少于HA組,而術后下地時間明顯長于HA組,差異均有統計學意義(P<0.05)。 HA組的住院天數稍長于PFNA組,但差異無統計學意義(P>0.05)。詳見表2。

表2 兩組患者術中出血、操作時間、住院天數與術后下地時間比較Table 2 Comparison of intraoperative bleeding, operation time, length of stay and postoperative ambulation time between the two
2.3 兩組患者術后髖關節功能Harris評分比較
Harris評分結果顯示,兩組患者髖關節功能優良率無明顯差異(χ2=0.562,P=0.454)。詳見表3。

表3 兩組患者術后Harris評分Table 3 Postoperative Harris scores of the two groups
2.4 兩組患者術后并發癥比較
兩組患者術后12個月的并發癥發生情況無明顯差異(Z=4.037,P=0.372)。發生呼吸道和泌尿系統感染的患者采用抗感染對癥治療后痊愈,發生壓瘡、切口感染患者采用抗感染和加強換藥等對癥治療后愈合,發生髖關節脫位患者進行保守牽引復位治療后復位。
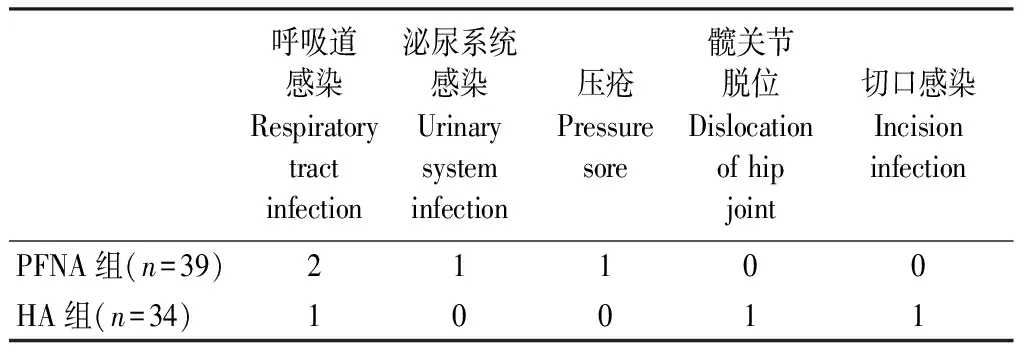
表4 兩組患者術后并發癥比較Table 4 Comparison of postoperative complications between the two groups
3 討論
股骨粗隆間骨折好發于老年人,保守治療病死率、致殘率較高,而手術治療通過穩定復位骨折斷端,不僅為髖關節術后早期功能恢復提供保證,同時大大降低了長期臥床引起的并發癥。目前,股骨近端髓內釘(PFNA)和人工髖關節置換術(HA)是股骨粗隆間骨折常用的兩種早期治療方法[7]。
人工髖關節置換術(HA)是非內固定的一種常用、有效的老年人股骨粗隆間骨折治療方法,其主要優點在于人工關節符合人體生理解剖學特性,關節穩定性和活動性較好,可早期下地活動,減少老年病人長期臥床的并發癥[8-9];主要缺點是手術創傷較大,術中失血量較多,手術操作時間較長,軟組織損傷程度較大,而且會受到假體壽命、松動、下沉或脫位的影響,這些都可能導致原創傷感染,威脅患者生命[10]。股骨近端髓內釘(PFNA)是一種內固定微創手術,其依據生物力學原理,使用防旋螺旋刀片固定股骨頸側,與HA相比,具有手術操作簡便,創傷面小且暴露時間短,術中出血量小,對軟組織破壞小等優點,在一定程度上減少了術后感染的發生,提高了術后生存率;而主要缺點是術后患者活動時會摩擦骨膜,產生較明顯的疼痛感,不利于骨折愈合,延長了患者的術后下地時間[11]。本研究結果發現,PFNA組患者的術中出血量、手術操作時間明顯少于HA組,而術后下地時間明顯長于HA組(P<0.05),表明PFNA內固定術治療骨質疏松性股骨粗隆間骨折在縮短手術時間、控制出血量方面優勢明顯,但術后下地時間相對較長,這與國內學者鮮成樹、徐麗輝等[12-13]報道結果一致。
骨質疏松癥狀如果得不到有效改善,會直接影響粗隆間骨折患者術后骨折愈合,產生內固定或假體松動等并發癥,嚴重影響患者的預后。補腎壯骨方劑具有補腎壯骨、活血祛瘀功效,由于其療效顯著,目前臨床上已被廣泛應用于骨質疏松治療,如陳東等[14]臨床觀察證實補腎壯骨方長期服用能明顯提高及穩定老年骨質疏松癥患者骨礦含量、骨密度水平,降低新骨折率。因此本研究在選擇實施合適的手術方式的同時,采取補腎壯骨方結合西醫治療的方式來改善骨質疏松癥狀,結果顯示,兩組患者術后12個月的髖關節功能優良率均達到80%以上,并發癥發生率在10%左右,并且兩組間差異無統計學意義(P>0.05),證實PFNA和HA兩種手術具有相似的臨床治療效果和安全性,這與國內學者劉朋、張慶猛等[15-16]報道結果一致。
綜上所述,PFNA和HA兩種手術治療骨質疏松性股骨粗隆間骨折各有利弊,臨床醫生應當根據患者在年齡、身體狀況、骨折類型、損傷程度等情況選擇適合的治療方案,在治療過程中要做好充分的術前準備和術后護理,從而取得滿意的預后水平。

