宮腔鏡手術(shù)在絕經(jīng)期子宮內(nèi)膜癌患者診斷中的應(yīng)用價值
楊艷景 薛穎 張少靜 郭清 盧玲 劉俊霞
·論著·
宮腔鏡手術(shù)在絕經(jīng)期子宮內(nèi)膜癌患者診斷中的應(yīng)用價值
楊艷景 薛穎 張少靜 郭清 盧玲 劉俊霞
目的 探討宮腔鏡手術(shù)在絕經(jīng)期子宮內(nèi)膜癌患者診斷中的應(yīng)用價值。方法 子宮內(nèi)膜癌患者124例,隨機分為觀察組(宮腔鏡手術(shù)組,n=65)和對照組(分段診刮組,n=59),分析比較2組病例相關(guān)情況、兩種診斷方法術(shù)前病理診斷符合率以及2組術(shù)前聯(lián)合診斷分期與手術(shù)病理分期結(jié)果比較的準確率。結(jié)果 觀察組術(shù)前診斷與術(shù)后病理結(jié)果符合率為96.9%(其余1例為病理類型不符,1例誤診為癌前病變),高于對照組的81.4%(其余2例為病理類型不符,9例誤診為癌前病變),差異有統(tǒng)計學意義(P<0.05)。觀察組術(shù)前聯(lián)合診斷分期準確率為Ⅰa期89.7%、Ⅰb期90.7%,高于對照組Ⅰa期64.5%、Ⅰb期64.3%,差異有統(tǒng)計學意義(P<0.05);2組Ⅱ、Ⅲ、Ⅳ期者診斷準確率比較差異無統(tǒng)計學意義(P>0.05)。結(jié)論 與常規(guī)分段診刮方法相比,宮腔鏡手術(shù)提高了病理診斷符合率和術(shù)前聯(lián)合診斷分期準確率,有助于臨床醫(yī)師進行臨床決策;該方法易于掌握,對硬件設(shè)備要求低,適合基層醫(yī)院開展和推廣。
宮腔鏡手術(shù);子宮內(nèi)膜癌;絕經(jīng)期;診斷;分期
子宮內(nèi)膜癌是常見的婦科惡性腫瘤,發(fā)病率僅次于子宮頸癌,占女性生殖道腫瘤的20%~30%[1]。在我國,子宮內(nèi)膜癌發(fā)病率呈上升趨勢,這與廣大基層地區(qū)絕經(jīng)期女性缺乏定期體檢以及相關(guān)健康意識有關(guān),子宮內(nèi)膜癌在絕經(jīng)期患者中以陰道流血、陰道異常排液以及腹痛等為首發(fā)癥狀[2]。子宮內(nèi)膜癌的發(fā)病相關(guān)高危因素:肥胖,高血壓,糖尿病。根據(jù)NCCN指南關(guān)于子宮內(nèi)膜癌分期的建議,術(shù)前正確診斷對于后續(xù)臨床決策以及手術(shù)計劃、手術(shù)范圍的制定至關(guān)重要,并直接影響患者的預(yù)后、結(jié)局和生存質(zhì)量[3,4]。本研究回顧性分析我院診治的絕經(jīng)期子宮內(nèi)膜癌患者臨床資料,探討宮腔鏡手術(shù)在絕經(jīng)期子宮內(nèi)膜癌患者中的診斷價值。
1 資料與方法
1.1 一般資料 選取本院2012年1月至2016年12
月期間收治的絕經(jīng)期子宮內(nèi)膜癌患者,所有病例均由手術(shù)病理檢查結(jié)果確診。根據(jù)術(shù)前診斷方法不同分為觀察組(宮腔鏡手術(shù)組,n=65)采用宮腔鏡手術(shù)取子宮內(nèi)膜組織送病理進行診斷;對照組(分段診刮組,n=59)采用常規(guī)分段診刮法進行診斷。觀察組平均年齡(57.1±8.4)歲、BMI(24.6±3.5)kg/m2、絕經(jīng)時間(11.6±5.0)年與對照組平均年齡(59.5±9.2)歲、BMI(23.8±4.1)kg/m2、絕經(jīng)時間(10.2±5.7)年相比差別無統(tǒng)計學意義(P>0.05)。觀察組術(shù)后病理為Ⅰ型56例、Ⅱ型9例,對照組病理為Ⅰ型54例、Ⅱ型5例;觀察組手術(shù)病理分期為Ⅰa期29例、Ⅰb期22例、Ⅱ期8例、Ⅲ、Ⅳ期者6例,對照組手術(shù)病理分期為Ⅰa期31例、Ⅰb期14例、Ⅱ期4例、Ⅲ、Ⅳ期者10例,構(gòu)成比差異均無統(tǒng)計學意義(P>0.05)。2組臨床資料具有可比性。見表1。
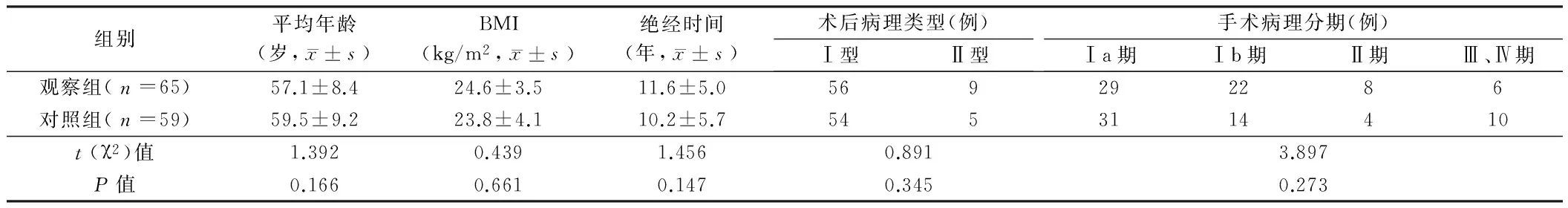
表1 2組病例資料相關(guān)情況比較
1.2 納入與排除標準
1.2.1 納入標準:①絕經(jīng)期女性,絕經(jīng)年數(shù)>1年;②所有病例均由術(shù)后石蠟病理結(jié)果確診為子宮內(nèi)膜癌;③臨床資料完整,術(shù)前進行全面評估、血清學檢查與影像學檢查聯(lián)合診斷;④除外陰道病變、宮頸病變以及宮內(nèi)節(jié)育器引起出血等疾病;⑤根據(jù)NCCN指南建議行手術(shù)治療者。
1.2.2 排除標準:①各重要臟器功能障礙、嚴重凝血功能異常、合并其他部位惡性腫瘤或難以控制的感染性疾病無法耐受手術(shù)者;②其他有手術(shù)禁忌情況或臨床資料不完整者。
1.3 方法
1.3.1 綜合評估:完整的病史、體格檢查(包括婦科查體);術(shù)前常規(guī)血清學化驗檢查、腫瘤標志物檢查;胸片、心電圖、婦科B超,必要時行盆腔核磁共振顯像檢查[5]。觀察組采用宮腔鏡手術(shù)取子宮內(nèi)膜組織送病理進行診斷,對照組采用傳統(tǒng)分段診刮法進行診斷。子宮內(nèi)膜癌病理學分類及分期標準參照國際婦產(chǎn)科聯(lián)盟(FIGO)診斷標準進行實施[6]。見圖1。
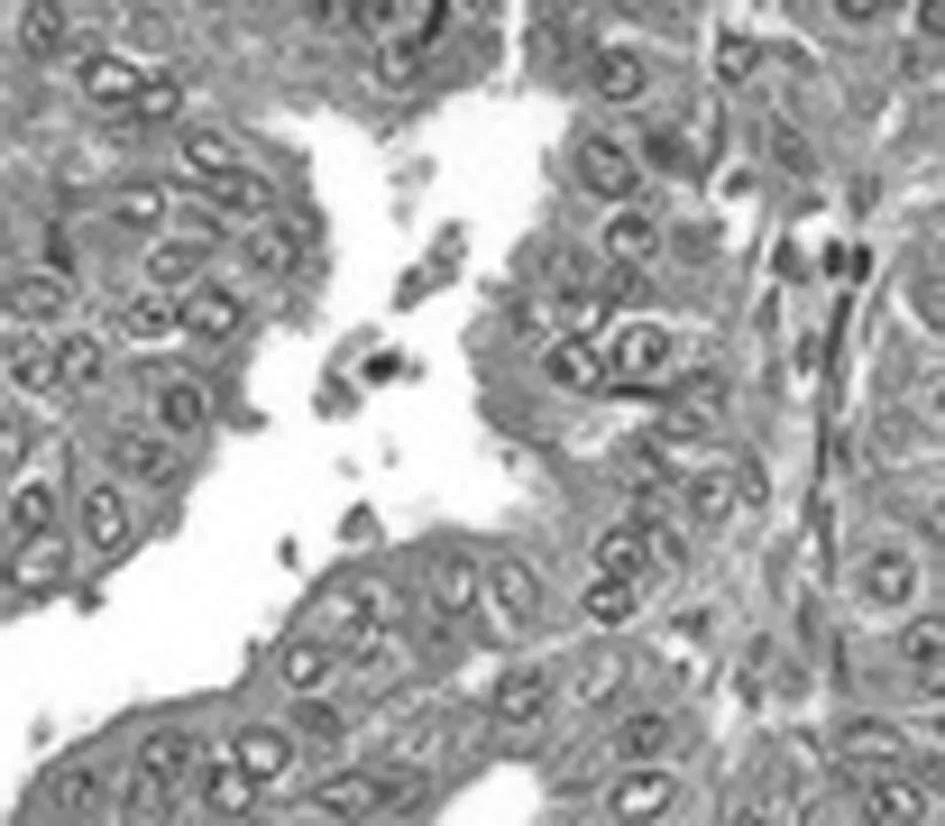
圖1 子宮內(nèi)膜癌病理圖片
1.3.2 診斷方法
1.3.2.1 觀察組:①手術(shù)設(shè)備:宮腔鏡使用德國STORZ 4 mm檢查鏡,膨?qū)m介質(zhì)為5%甘露醇溶液,膨?qū)m壓力為20~22 kp。②手術(shù)方法:患者取膀胱截石位,常規(guī)消毒鋪巾,暴露并鉗夾宮頸,注入膨?qū)m介質(zhì),將鏡體置入宮腔,調(diào)整視野,轉(zhuǎn)動鏡體,順序觀察宮腔及宮頸管的形態(tài):a順序檢查宮底部、雙側(cè)宮角、雙側(cè)輸卵管開口、宮腔前后壁、左右側(cè)壁內(nèi)膜;b置檢查鏡置于宮頸內(nèi)口處觀察宮腔整體形態(tài),退鏡時觀察宮頸管;c注意宮腔形態(tài)、深度、內(nèi)膜色澤、厚度,檢查時根據(jù)病灶情況(局部血供豐富、糟脆出血、灰白色暗等)采取定位診刮和/或直視下內(nèi)膜活檢送病理組織學檢查,高度懷疑內(nèi)膜癌患者不再進鏡觀察。見圖2。
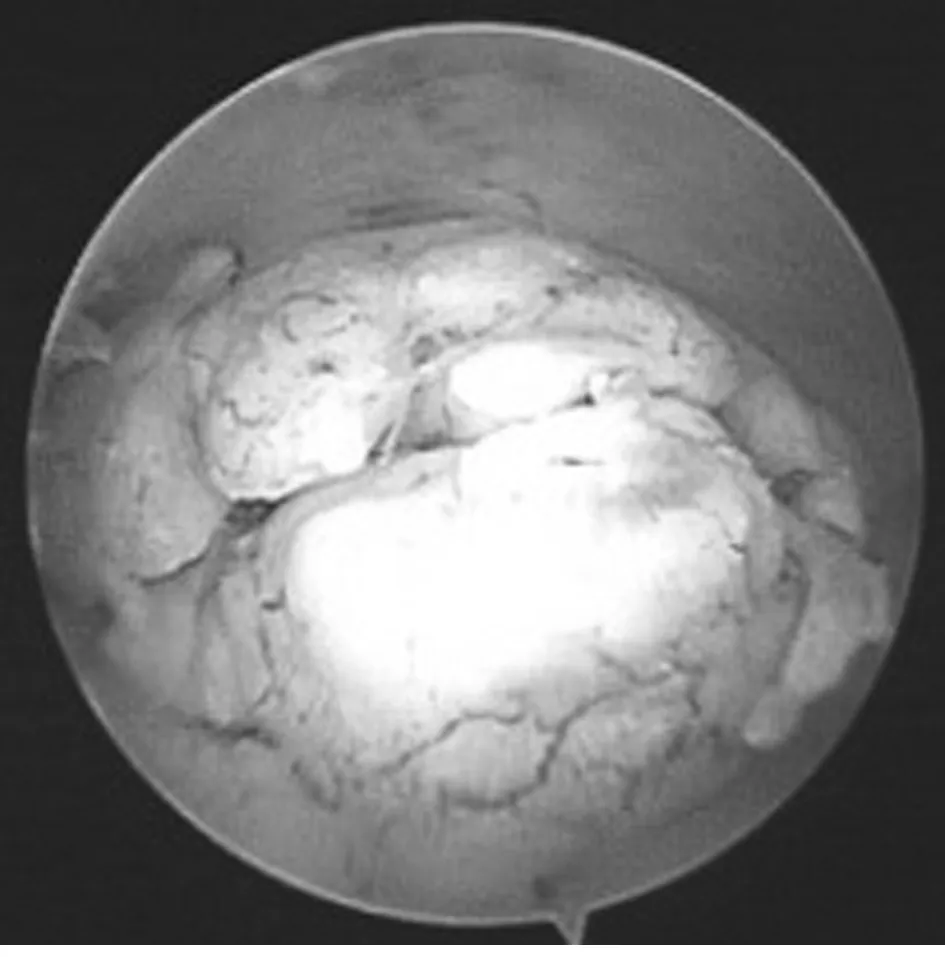
圖2 宮腔鏡下子宮內(nèi)膜癌
1.3.2.2 對照組:采用常規(guī)方法進行分段診斷性刮宮術(shù):刮取宮頸管組織后擴張宮口,再刮取子宮內(nèi)膜組織送病理組織學檢查[7,8]。
1.4 觀察指標 (1)以術(shù)后病理檢查結(jié)果為標準計算兩種診斷方法術(shù)前病理診斷結(jié)果的診斷符合率并進行比較。(2)根據(jù)術(shù)前聯(lián)合診斷分期與手術(shù)病理分期結(jié)果比較、分析2組術(shù)前子宮內(nèi)膜癌分期診斷的準確率。

2 結(jié)果
2.1 2組手術(shù)病理診斷符合率比較 觀察組術(shù)前診斷與術(shù)后病理學檢查結(jié)果符合者為63例(96.9%)(其余1例為病理類型不符,1例誤診為癌前病變),高于對照組的48例(81.4%)(其余2例為病理類型不符,9例誤診為癌前病變),差異有統(tǒng)計學意義(P<0.05)。見表2。
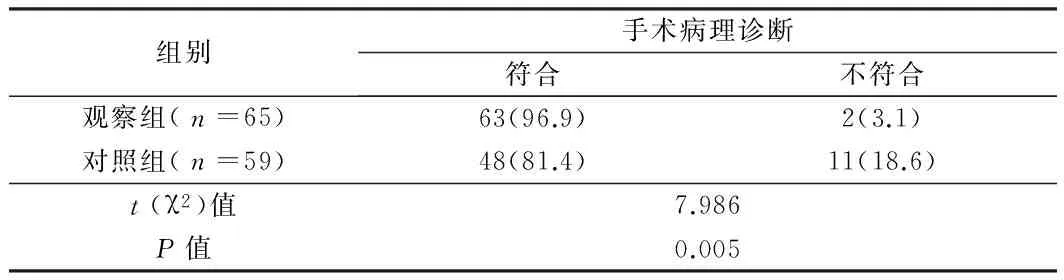
表2 2組手術(shù)病理診斷符合率比較 例(%)
2.2 2組術(shù)前聯(lián)合診斷分期準確率比較結(jié)果 觀察組術(shù)前宮腔鏡手術(shù)及其他化驗檢查診斷分期與手術(shù)病理分期結(jié)果準確率:Ⅰa期89.7%、Ⅰb期90.7%與對照組Ⅰa期64.5%、Ⅰb期64.3%比較,差異有統(tǒng)計學意義(P<0.05);觀察組Ⅱ期75.0%、Ⅲ、Ⅳ期者66.7%與對照組Ⅱ期75.0%、Ⅲ、Ⅳ期者70.0%比較差異無統(tǒng)計學意義(P>0.05)。觀察組9例術(shù)前診斷分期不準確者,其中4例分期被低估,5例分期被高估;對照組20例術(shù)前診斷分期不準確者,其中11例分期被低估,9例分期被高估。見表3。
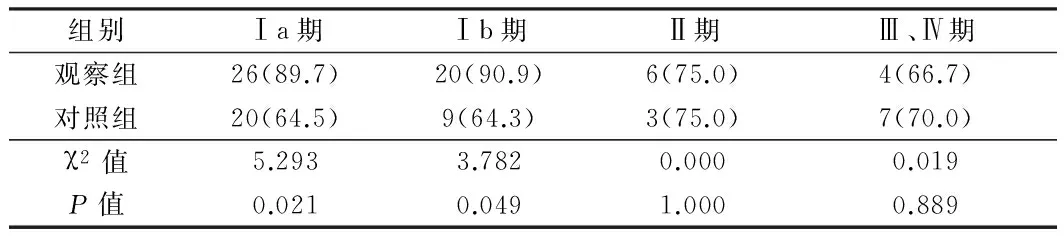
表3 2組術(shù)前聯(lián)合診斷分期準確率比較 例(%)
3 討論
宮腔鏡手術(shù)具有操作直觀、簡學易會、無創(chuàng)等技術(shù)優(yōu)勢[9],對手術(shù)室硬件設(shè)備要求低,具備一定婦科手術(shù)基礎(chǔ)和宮腔操作經(jīng)驗的婦產(chǎn)科醫(yī)師均易上手,適合在基層醫(yī)院廣泛開展,本研究實施的硬件和技術(shù)條件均不存在障礙。當下,在我國大部分地區(qū),絕經(jīng)期女性的平均年齡約在50周歲以上,整體文化水平偏低,一些地區(qū)觀念保守,缺乏體檢意識以及相關(guān)健康觀念,因此很多絕經(jīng)期子宮內(nèi)膜癌患者就診時往往已有較長時間的陰道流血病史,因此及時、準確、規(guī)范的診療決策顯得尤為重要[10,11]。對于絕經(jīng)期子宮內(nèi)膜癌患者術(shù)前的準確診斷有助于制定手術(shù)方式和手術(shù)范圍。本研究結(jié)果顯示:觀察組術(shù)前診斷與術(shù)后病理學檢查結(jié)果符合率為96.9%(其余1例為病理類型不符,1例誤診為癌前病變),高于對照組的81.4%(其余2例為病理類型不符,9例誤診為癌前病變),差異有統(tǒng)計學意義(P<0.05)。說明宮腔鏡手術(shù)相比常規(guī)分段診刮術(shù)對于絕經(jīng)期子宮內(nèi)膜癌患者有利于提高診斷準確率。分析原因:宮腔鏡手術(shù)在對絕經(jīng)期子宮內(nèi)膜癌患者的診斷過程中在可視條件下進行操作,能夠更直觀、更形象的認識內(nèi)膜病變情況,找出可疑病灶位置;分段診刮術(shù)對于宮底、宮角以及宮腔形態(tài)不規(guī)則者有時無法做到全面、準確取材,而宮腔鏡直視下在活檢取材過程中能夠保證最大程度上減少遺漏,術(shù)者在宮腔鏡檢查時也可以初步評估病情,作為臨床決策的重要參考[12]。
根據(jù)NCCN2016子宮腫瘤指南中規(guī)定[13],子宮內(nèi)膜癌患者手術(shù)范圍應(yīng)根據(jù)術(shù)前評估病變的累及范圍制定:(1)當病變局限于子宮體,肌層浸潤深度<1/2時,行全子宮雙附件切除術(shù);(2)特殊病理類型、肌層浸潤深度≥1/2、可疑淋巴結(jié)轉(zhuǎn)移、癌灶累及宮腔面積超過50%者行子宮內(nèi)膜癌分期術(shù)(全子宮雙附件切除+盆腔淋巴結(jié)切除±腹主動脈旁淋巴結(jié)切除);(3)當病變累積宮頸時應(yīng)加做根治性子宮切除;(4)當病變超出子宮局限于腹腔(包括腹水細胞學陽性、累積附件、網(wǎng)膜或腹膜轉(zhuǎn)移時)應(yīng)加做減瘤術(shù)。本研究中觀察組由宮腔鏡手術(shù)進行內(nèi)膜活檢,由血清學檢查(腫瘤標志物等)和影像學檢查(如婦科B超、核磁共振顯像等)明確病變累積范圍及病情嚴重程度,進行聯(lián)合診斷[14]。觀察組術(shù)前聯(lián)合診斷分期與手術(shù)病理分期結(jié)果比較準確率為:Ⅰa期89.7%、Ⅰb期90.7%,高于對照組Ⅰa期64.5%、Ⅰb期64.3%(P<0.05);2組的Ⅱ期、Ⅲ、Ⅳ期者診斷準確率比較差異無統(tǒng)計學意義(P>0.05)。觀察組中4例分期被低估,5例分期被高估;對照組中11例分期被低估,9例分期被高估。說明宮腔鏡手術(shù)有助于提高Ⅰa期和Ⅰb期的診斷準確率,而子宮內(nèi)膜癌Ⅰa期和Ⅰb期恰恰是術(shù)前制定手術(shù)計劃時臨床醫(yī)師最需要的參考依據(jù)。例如,術(shù)前診斷如將Ⅰb期患者低估為Ⅰa期并行全子宮雙附件切除術(shù),患者需要再次承受二次手術(shù)之痛苦;如術(shù)前診斷分期被高估,手術(shù)范圍的無效擴大也會對患者的預(yù)后和生活質(zhì)量帶來不利影響[15]。
郎景和院士于2015年提出將“價值醫(yī)學”理念[16]應(yīng)用于婦科腫瘤患者的診療中,并作出重要闡述,即“將患者的生活質(zhì)量考慮進來,提高診斷準確率,減少并發(fā)癥、盡量減少患者痛苦,進行個體化治療,從“以人為本”角度出發(fā)去認識醫(yī)學、醫(yī)療和對待患者” 。本研究中采用宮腔鏡手術(shù)對絕經(jīng)期子宮內(nèi)膜癌患者進行病理診斷并聯(lián)合其他輔助檢查手段進行診斷分期,與常規(guī)分段診刮方法相比,提高了病理診斷符合率和術(shù)前聯(lián)合診斷分期準確率,有助于臨床醫(yī)師進行臨床決策;該方法易于掌握,對硬件設(shè)備要求低,適合基層醫(yī)院開展和推廣。
1 張靜, 杜善平, 劉曉英, 高尚風.絕經(jīng)前子宮內(nèi)膜癌臨床特征及診斷.現(xiàn)代腫瘤醫(yī)學,2017,25:934-936.
2 Ma K, Yang X, Chen R, et al.Liquid-based endometrial cytology associated with curettage in the investigation of endometrial carcinoma in postmenopausal women.Taiwan J Obstet Gynecol,2016,55:777-781.
3 Patel V,Wilkinson EJ,Chamalan S,et al.Endometrial Thickness as Measured by Transvaginal Ultrasound and the Corresponding Histopathologic Diagnosis in Women With Postmenopausal Bleeding.Int J Gynecol Pathol,2016,18:158-166.
4 Braun MM, Overbeek-Wager EA, Grumbo RJ.Diagnosis and Management of Endometrial Cancer.Am Fam Physician,2016,93:468-474.
5 Stachowiak G,Zajac A,Pertynska-Marczewska M,et al.2D/3D ultrasonography for endometrial evaluation in a cohort of 118 postmenopausal women with abnormal uterine bleedings.Ginekol Pol,2016,87:787-792.
6 林仲秋.《FIGO 2015婦癌報告》解讀連載二——子宮內(nèi)膜癌診治指南解讀.中國實用婦科與產(chǎn)科雜志,2015,31:986-991.
7 祝洪瀾,梁旭東,王建六,等.宮腔鏡直視下活檢及分段診刮術(shù)與單純分段診刮術(shù)在子宮內(nèi)膜癌診斷中的應(yīng)用價值.中國實用婦科與產(chǎn)科雜志,2011,27:439-442.
8 Wise MR,Gill P,Lensen S,et al.Body mass index trumps age in decision for endometrial biopsy:cohort study of symptomatic premenopausal women.Am J Obstet Gynecol,2016,215:598.e1-598.e8.
9 黃春玉, 楊保軍, 馮力民.宮腔鏡輔助分段診刮術(shù)在子宮內(nèi)膜癌診斷中的應(yīng)用.中國內(nèi)鏡雜志,2010,6:1086-1088.
10 Visser NC, Sparidaens EM, van den Brink JW, et al.Long-term risk of endometrial cancer following postmenopausal bleeding and reassuring endometrial biopsy.Acta Obstet Gynecol Scand,2016,95:1418-1424.
11 Singh R.Review literature on uterine carcinosarcoma.J Cancer Res Ther,2014,10:461-468.
12 van Hanegem N, Prins MM, Bongers MY, et al.The accuracy of endometrial sampling in women with postmenopausal bleeding:a systematic review and meta-analysis.Eur J Obstet Gynecol Reprod Biol,2016,197:147-155.
13 Koh WJ, Greer BE, Abu-Rustum NR, et al.Uterine Sarcoma, Version 1.2016:Featured Updates to the NCCN Guidelines.J Natl Compr Canc Netw,2015,13:1321-31.
14 Chung SH, Park JW.Uterine Clear Cell Carcinoma of Postmenopausal Woman:A Case Report.J Menopausal Med,2016,22:122-5.
15 黃玉秀, 鄭秀.不同手術(shù)方式對手術(shù)病理分期Ⅰ期子宮內(nèi)膜癌預(yù)后的影響.中國老年學雜志,2017,37:394-395.
16 譚先杰.郎景和院士談價值醫(yī)學.中國實用婦科與產(chǎn)科雜志,2015,31:1-4.
10.3969/j.issn.1002-7386.2017.14.017
050011 河北省石家莊市第一醫(yī)院
R 737.33
A
1002-7386(2017)14-2146-03
2017-02-13)

