老年髖關節置換術患者術后認知功能障礙的臨床特點及影響因素分析
趙 玫, 趙梅珍, 魏 露, 劉振彩, 羅 錚, 岳二麗, 張 燕, 徐曉云, 李 萍
老年髖關節置換術患者術后認知功能障礙的臨床特點及影響因素分析
趙 玫1, 趙梅珍1, 魏 露1, 劉振彩1, 羅 錚1, 岳二麗1, 張 燕1, 徐曉云1, 李 萍2
目的 研究65歲以上行髖關節置換術患者術后認知功能障礙的臨床特點及影響因素。方法 101例患者在術前1 d~3 d和術后7 d進行MMSE量表測定,收集患者的一般資料、年齡、性別、受教育時間、既往病史、手術時間、失血量、麻醉方式。采用多因素Logistic逐步回歸分析POCD發生的影響因素,P<0.05為差異有統計學意義。結果 101例患者發生POCD者16例,發生率為15.84%,POCD組患者的年齡顯著大于非POCD組(OR=1.238,95%CI1.103~1.248,P<0.05),POCD組中全麻患者顯著多于非POCD組(OR=1.215,95%CI1.003~8.72,P<0.05)。結論 臨床工作中對于高齡、全麻的髖部骨折患者應該多關注術后認知功能變化,及時進行相關量表篩查,盡早發現、盡早干預。
術后認知功能障礙; 高齡; 全麻; 影響因素
術后認知功能障礙(postoperative cognitive dysfunction,POCD)是指術前無精神、心理障礙患者在手術后出現腦功能活動紊亂,表現為記憶受損、焦慮、認知、意志、行為的改變。POCD延長了患者的住院時間,影響手術效果,增加住院費用,嚴重者危及生命。老年人全身重要臟器功能減退,常合并多種慢性疾病,術后出現POCD并發癥的風險也相應增加[1]。Ramaiah[2]等對文獻回顧分析后認為老年髖部骨折術后POCD的發生率為35%~65%。隨著人口老齡化時代的到來,老年髖部骨折患者POCD現象引起臨床關注。我們對2014年1月-2015年12月在浦東新區周浦醫院骨科住院的65歲以上股骨頸骨折行髖關節置換術的患者進行回顧分析,共計101例,其中術后POCD 16例,分析其臨床特點,探討術后POCD發生的影響因素。
1 材料與方法
1.1 研究對象 入選者為2014年1月-2015年12月在浦東新區周浦醫院骨科住院的65歲以上股骨頸骨折行髖關節置換術的患者,共計 101例。其中術后POCD患者16例。
1.2 納入標準 (1)滿足股骨頸骨折的診斷標準;(2)所有患者均接受手術,手術方式為全髖或半髖關節置換術;(3)均為初次發病;(4)年齡≥65歲;(5)術前MMSE評分>27分;(6)獲得患者知情同意。
1.3 排除標準 (1)術前有神經精神疾病、心理疾病病史者;(2)年齡<65歲;(3)嚴重視覺、聽覺障礙無法正常交流的患者;(4)既往有服用鎮靜劑史、酗酒者。
1.4 研究方法 所有患者于術前1 d~3 d、術后7 d由專人負責采用簡易智力量表 (Mini-Mental state Examination,MMSE)進行評分,該量表是最常用的認知缺損篩查工具,術后7 d評分下降≥4分即認為發生了POCD,記錄入選患者的臨床資料,包括年齡、性別、受教育時間、是否合并高血壓、糖尿病、冠心病等基礎疾病、手術方式、手術時間、失血量、麻醉方式。
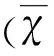
2 結 果
2.1 POCD發生率 101例患者發生POCD者16例,發生率為15.84%,主要臨床表現為術后急性起病,病情波動,精神運動性激動或遲滯、晝輕夜重,記憶損害,躁動多見,拒絕配合治療。均發生在術后第1天~術后1 w內,均請神經內科或者精神科醫師會診。
2.2 一般資料和手術、麻醉情況 POCD組患者的年齡顯著大于非POCD組(P<0.05),POCD組的全麻患者顯著大于非POCD組(P<0.05),差異有統計學意義。兩組間性別構成、受教育時間、合并高血壓患者構成、合并糖尿病患者構成、合并冠心病構成、手術時間、失血量差異均無統計學意義(P值均>0.05)。患者術中生命體征均平穩,手術過程順利,隨訪期間無嚴重不良事件發生。
2.3 POCD的影響因素分析 采用多因素Logistic逐步回歸分析POCD的影響因素,因變量為是否發生POCD,自變量為年齡、性別、受教育時間、手術時間、失血量、麻醉方式,結果顯示年齡(OR=1.138,95%CI1.06~1.28)與全麻(OR=1.215,95%CI1.003~8.72)是POCD發生的影響因素,其他因素對POCD的發生均無顯著影響(見表1)。

表1 POCD組與非POCD組的臨床資料比較
與非POCD組比較*P<0.05,#P<0.05
3 討 論
術后認知功能障礙(POCD)是高齡髖部骨折患者術后的常見并發癥[3]。老年患病率明顯增高,盡管在近幾十年進行了大量研究,但POCD的發病機制仍不明確。目前公認的有易感基因、膽堿能系統、神經遞質或者受體異常、應激、中樞神經系統炎癥反應等幾個可能機制[4]。應激、中樞神經系統炎癥反應可能發揮了重要作用。手術、外傷都可以導致身體內環境發生應激反應,引起兒茶酚胺、腎上腺皮質激素的水平改變,長期應激反應能夠使血漿中腎上腺皮質激素水平增高,激活海馬和前額葉皮質的激素受體,從而誘導樹突狀重組和谷氨酸能活性改變,出現海馬神經元損害,導致認知功能損害。有研究認為,老年人腎上腺皮質激素水平增高與海馬體積減小有關,創傷程度不同的手術對患者的認知功能影響也不同,大型手術后患者更容易發生認知功能改變[5]。中樞神經系統炎癥反應是中樞神經系統對應激、損傷、感染產生的防御性反應,主要以神經膠質細胞尤其是小膠質細胞的激活有關,炎癥因子與POCD的相關性已經得到證實[6]。
高齡是引發POCD的危險因素之一,高齡患者耐受手術和麻醉的能力下降,肝腎功能的下降導致藥物在體內代謝的半衰期延長。身體的脂肪組織所占體質量的比例也隨著年齡增加而逐漸增加,增加了脂溶性藥物的分布容積,延長了藥物作用時間。老年人中樞神經系統儲備和血流動力學調控能力下降,更容易受到手術和麻醉的打擊而發生POCD。本研究顯示POCD組患者的年齡顯著大于非POCD組,與文獻報道一致[7]。
全麻是指麻醉藥經過呼吸道吸入,靜脈進入體內,具有全身鎮痛、神志消失、遺忘、反射抑制、骨骼肌松弛等特點。全麻藥的靶器官是腦,總體用量較大,容易對中樞神經系統產生抑制作用。全麻對患者交感神經刺激較大,促使患者過量分泌兒茶酚胺,術后容易出現血壓升高、心率加快,術后蘇醒時間長,易出現不良反應。硬膜外麻醉通過使用局麻藥注入硬膜外腔,阻滯脊神經根,暫時麻痹其支配區域,局麻藥很快被代謝,雖有部分局麻藥影響大腦認知功能,但影響輕微。術后恢復快,對大腦認知功能影響輕微。本研究發現,POCD組的全麻患者顯著大于與非POCD組(P<0.05)。許多麻醉藥物可引起中樞神經系統多巴胺、兒茶酚胺、乙酰膽堿的變化,這可能是導致POCD的主要機制之一[8]。多種麻醉因素均與POCD的發生存在關系,需要進一步深入研究。
POCD臨床表現多樣,影響因素多,發病機制尚不明確。目前認為在神經系統老化、功能減退的基礎上,由于圍手術期誘發因素加重導致的神經系統退行性改變[9]。未來需要骨科、神經內科、精神科、麻醉科等多個學科聯合研究。本研究發現65歲以上髖部骨折術后認知功能障礙的發生率是15.84%,Logistic回歸分析顯示年齡和全麻是POCD發生的影響因素。在臨床工作中對于高齡、全麻的髖部骨折患者應該多關注其術后認知功能變化,及時進行相關量表篩查,及時發現、盡早干預、有效延緩患者術后認知功能障礙的病情進展,提高老年患者術后生活質量。
[1]Ji MH,Shen JC,Gao R,et al.Early posterative cognitive dysfunction is associated with high cortisol levels in aged patients following hip fracture surgery[J].J Anesth,2013,27(6):942-944.
[2]Ramaiah R,Lama M.Postoperative cognitive dysfunction in the elderly[J].Anesthesiol Clin,2009,27(3):485-496.
[3]胡旭華.不同麻醉方式對老年患者認知功能的影響[J].中國老年學雜志,2012,32(15):3290-3291.
[4]陳 琛,徐光紅,李元海,等.麻醉與老年患者術后認知功能障礙的研究進展[J].安徽醫科大學學報,2014,49(1):133-136.
[5]Kotekar N,Kuruvilla CS,Murthy V.Post-operative cognitive dysfunction in the elderly:A prospective clinical study[J].Indian Anaesth,2014,58:263-268.
[6]Hovens IB,Schoemaker RG,Vanderzee EA,et al.Postoperative cognitive dsfunction:Involvement of neuroinflammation and neuronal function[J].Brain Behav Inmun,2014,38:201-210.
[7]李 勇.神經炎癥與術后認知功能障礙的相關性研究進展[J].西南軍醫,2013,15(6):632-634.
[8]于學超.老年患者術后認知功能障礙與麻醉及手術的關系[J].中國組織工程研究,2014,18(21):18.
[9]Brown CA,Boling J,Manson M,et al.Relation between prefracture characteristics and perioperative complication in the elderly adult patient with hip fracture[J].South Med J,2012,105:306-310.
文章編號:1003-2754(2017)06-0542-03
Clinical features and risk factors of postoperative cognitive dysfunction in elderly patients undergoing hip Arthroplasty
ZHAOMei,ZHAOMeizhen,WEILu,etal.
(DepartmentofNeurology,ShanghaiZhouPuHospital,Shanghai201318,China)
Objective To determinate the clinical features and risk factors of postoperative cognitive dysfunction in patients aged at least 65 years undergoing hip arthroplasty.Methods A total of 101 patients aged at least 65 years undergoing hip arthroplasty were enrolled in this prospective study.Each patient underwent MMSE test which were administere 1 day~3 days before surgery,on the 7th day after surgery.Patients general information was documented.Past history,operation time,bleeding,anesthesia were recorded.A multivariable logistic stepwise regression was used to identify risk factors of POCD.Results The incidence of POCD after hip arthroplasty was 15.84%.The age of patients with POCD was significantly greater than those without POCD.The general anesthesia in POCD group was significantly greater than those without POCD.(OR=1.238,95%CI1.103~1.248,P<0.05) and (OR=1.215,95%CI1.003~8.72,P<0.05).Multivariable logistic stepwise regression analysis showed that age and general anesthesia were risk factors of POCD.Conclusion For elderly,general anesthesia patients undergoing hip arthroplasty.We should more concern about the change of their cognitive functionfunction.POCD patients need early diagnosis and early intervention.
Postoperative cognitive dysfunction; Elderly; General anesthesia; Risk factors
1003-2754(2017)06-0539-03
2017-02-20;
2017-05-25
浦東新區衛計委資助項目(PW-2015A-27);上海市衛計委資助項目(20134130);浦東區科委課題(PKJ2014-Y32)
(1.浦東新區周浦醫院神經內科,上海 201318;2.浦東新區光明中醫醫院,上海 200000)
李 萍,E-mail:yiwuchulp@126.com
R749.1
A

