脫氫表雄酮對卵巢儲備功能下降患者卵巢反應性和IVF-ET結局的影響
龔瑜,周黎明,蔡婕,孫亦婷,趙雅云,夏愛麗
(寧波市婦女兒童醫院生殖中心,寧波315012)
脫氫表雄酮對卵巢儲備功能下降患者卵巢反應性和IVF-ET結局的影響
龔瑜*,周黎明,蔡婕,孫亦婷,趙雅云,夏愛麗
(寧波市婦女兒童醫院生殖中心,寧波315012)
目的 探討脫氫表雄酮(DHEA)對卵巢儲備功能下降(DOR)患者卵巢反應性和IVF-ET結局的影響。 方法 收集2014年10月至2016年8月接受IVF和ICSI治療DOR患者58例,第一周期采用拮抗劑方案,未服用DHEA(對照組);予服用DHEA至少2個月后,第二周期再次采用拮抗劑(治療組),周期間隔不超過一年。以外源性促性腺激素用量、天數,周期取消率、FSH、竇卵泡計數(AFC)和卵泡數、獲卵母細胞數、獲卵率、MII數、正常受精率、優胚數、優質胚胎率、妊娠率為變量,利用配對t檢驗和卡方檢驗分析。 結果 對照組和治療組的Gn總量分別為(36.6±1.9)和(31.4±1.4)支,兩組差異有統計學意義(P<0.05)。治療組比對照組有更高的獲卵率(83.7%vs.74.1%,P<0.01)。對照組和治療組的妊娠例數分別是3例(5.7%)和20例(37.7%),兩組具有統計學差異(P<0.01)。 結論 DHEA可改善DOR患者卵巢功能,提高獲卵率,改善胚胎質量從而提高IVF妊娠率。另外,DHEA可減少IVF中Gn的用量,為患者降低經濟成本。
DHEA; 卵巢儲備功能下降; 拮抗劑; 體外受精-胚胎移植
(JReprodMed2017,26(7):675-678)
因卵巢儲備功能下降(Diminished ovarian reserve,DOR)而求助于輔助生殖技術(Asistedreproduction technology,ART)的患者在行促排卵時反應不良,獲卵少,因此體外受精-胚胎移植(IVF-ET)的妊娠率低。脫氫表雄酮(dehydroepiandrosterone,DHEA)可望改善DOR患者的卵巢反應性和妊娠結局。本文回顧性比較DHEA對同一DOR患者治療前后的卵巢反應性和妊娠結局,探討DHEA的作用機制,以提高DOR人群的妊娠率。
資料與方法
一、研究對象及分組
選擇2014年10月至2016年8月在本院生殖中心接受IVF和卵胞漿內單精子注射技術(ICSI)治療的患者58例,年齡29~41歲。納入標準:竇卵泡計數(AFC)<6個,和/或FSH>10 U/L,雙方無染色體異常,無子宮畸形及宮腔內膜疾病。第一周期采用拮抗劑方案,未服用DHEA(對照組);予服用DHEA至少2個月后,第二周期再次采用拮抗劑方案(治療組),周期間隔不超過一年。其中可納入數據統計的患者為53例,5例因無可移植胚胎取消周期。
本研究獲得醫院學術與倫理學委員會許可,入選患者均簽署了知情同意書。
二、研究方法
1.觀察指標:分析同一患者同一種方案的外源性促性腺激素用量、天數,周期取消率、FSH、AFC和卵泡數、獲卵母細胞數、獲卵率、MII數、正常受精率、優胚數、優質胚胎率、妊娠率。
2.妊娠判定標準:以胚胎移植后2周,血HCG測定(+),胚胎移植后4周,B超確定胎囊,不包括生化妊娠。
三、統計學分析
結 果
一、兩組臨床基本情況比較
對照組和治療組的Gn總量分別為(36.6±1.9)、(31.4±1.4)支,差異有統計學意義(P<0.05),治療組使用更少的Gn量。兩組周期取消率、FSH、AFC和Gn天數均無統計學差異(P>0.05)(表1)。
二、兩組促排卵、妊娠情況比較
治療組比對照組有更高的獲卵率(83.7% vs.74.1%),兩組差異有統計學意義(P<0.01)。對照組和治療組的卵泡數、卵母細胞數、MII數、正常受精數、正常受精率、優胚數、優質胚胎率,均無統計學差異(P>0.05)(表1,2)。
三、妊娠結局
對照組和治療組的妊娠例數分別是3例(5.7%)和20例(37.7%),兩組差異具有統計學意義(P<0.01)(表2)。

表1 兩組臨床基本情況比較[(x-±s),(%)]
注:與對照組比較,*P<0.05
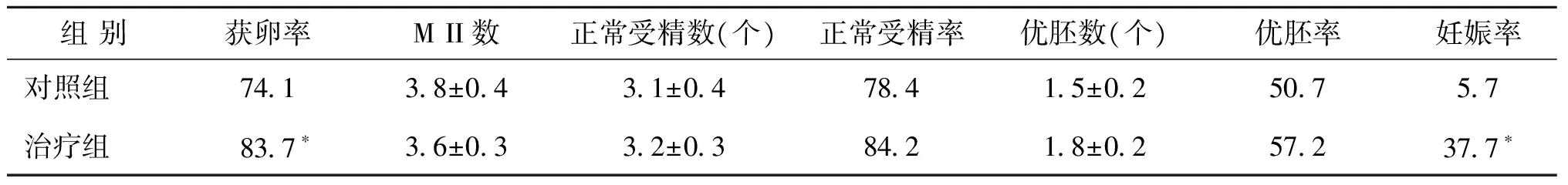
表2 兩組促排卵、妊娠情況比較[(x-±s),(%)]
注:與對照組比較,*P<0.05
討 論
卵巢儲備是卵巢產生卵母細胞數量和質量的潛能,其間接反映了卵巢的功能。DOR是指有規律月經的育齡婦女由于各種已知和不明原因引發的卵巢功能障礙,并因此導致的卵巢對刺激的反應性或生育力較同齡人下降。據報道,約有9%~24%的育齡婦女遭遇卵巢儲備下降的尷尬,由于全球生育年齡的推遲,這個比例還在不斷增加[1]。
一、卵巢儲備功能下降的評估方法
卵巢儲備功能是影響IVF-ET結局的一個重要因素,DOR患者往往卵巢反應性差,獲卵率低、卵母細胞質量差,高流產率和非整倍體率,以及低妊娠率和種植率。目前尚無診斷DOR的統一標準[2],自然周期第2~3 天(即卵泡早期)血清FSH、E2、AFC是最常用的指標。(1)基礎FSH水平間接反映了卵巢內儲備卵泡的多少,但其受多種激素調節,其波動性影響了其作為評估指標的可靠性,雖然在不同臨床研究中得到的FSH與卵巢功能的相關性程度不同,但是均證明了FSH是評估卵巢功能的良好指標。據美國生殖醫學協會臨床委員會2015年推薦的世界衛生組織(WHO)第二版國際標準,FSH大于10 U/L診斷為DOR具有顯著意義[3]。有證據表明,已經檢測出FSH異常升高的女性,其在基礎FSH處于正常周期進行ART治療,并不能提高卵巢反應性和妊娠率,因此已經診斷為DOR的患者不需要等待FSH恢復正常后再行ART治療[3]。(2)基礎E2升高提示卵巢儲備下降,不能單獨作為DOR的診斷標準,與FSH結合提高診斷DOR的靈敏性[3]。在早卵泡期,FSH正常而E2>60~80 pmol/L,卵巢低反應、周期取消率和低妊娠率的發生增加。(3)AFC是指通過陰道超聲檢測早卵泡期雙卵巢平均直徑2~10 mm的竇卵泡數目[4]。有META分析表示,AFC為3~6個的患者會伴有卵巢低反應,但無法可靠預測其可否妊娠[5]。另有一些研究表明,低AFC(3~4個)閾值對卵巢低反應的預測特異性有73%~100%,靈敏性9%~73%,因此AFC可以預測IVF患者的卵巢反應性和妊娠結局[6]。有研究表明,AFC<2~6個,同時FSH>10 U/L,無論年輕還是年老女性均卵巢反應低下,臨床結局差[7]。但是,AFC的測定與儀器精密性和臨床檢測醫師技術水平密切相關,可能存在一定差異性。因此,臨床上通過綜合分析血清FSH、E2和AFC,可以很好的預測卵巢儲備功能。本研究將AFC<6個,和/或FSH>10 U/L的患者,納入DOR的診斷。正確辨別DOR的患者,是DHEA改善妊娠結局的前提。
二、DHEA的作用機制
早期,DHEA作為激素替代的一種雄激素而使用,后來逐漸認識到DHEA可以延緩衰老、改善卵巢功能而應用到ART治療。最近的一次全球調查顯示,26%的臨床醫生對DOR患者進入IVF周期前補充DHEA[8],但是關于DHEA對卵巢反應的作用機制仍是不明確的。關于DHEA的作用機制報道:(1)目前一致認為DHEA能夠增加血清中胰島素樣生長因子1(IGF-1)濃度,IGF-1是目前已知的能夠提高卵泡和卵母細胞質量的因子[9]。(2)DHEA是一種腎上腺雄激素,可能通過雄激素受體介導作用改善卵泡液環境,增強IGF-I、LH刺激的卵泡雄激素、雌激素的產生,顆粒細胞FSH受體表達增加,從而增加竇前和竇卵泡的數量[10]。(3)也有一些報道DHEA可降低高齡患者流產率,不排除DHEA直接或間接作用于卵母細胞可能,如通過生長激素促進卵母細胞DNA修復,或DHEA直接作用于卵母細胞,增強其線粒體功能[11]。
三、DHEA與妊娠結局的關系
有META分析及一些研究認為,DHEA并不能改善IVF患者的卵巢功能及妊娠結局[1,12-14],這可能與(1)樣本量小;(2)實驗結果非雙盲,患者四處求醫,可能同時服用其他藥物;(3)DHEA治療時間是否足夠,竇前卵泡發育到促性腺敏感階段所需要的時間可能是決定DHEA改善卵巢反應的關鍵因素[15]。該研究認為,雖然DHEA在改善IVF卵巢功能及妊娠結局上無統計學差異,但是有增強卵巢功能和提高妊娠率的趨勢。有研究[16]對前次獲卵少于4個的患者給予DHEA治療,40%的患者在下一個周期獲得大于4個的卵母細胞,因此,DHEA治療后可增加獲卵數,但正確評估DOR患者是關鍵。最近的Qin等[17]的META分析則認為,DHEA可改善DOR患者的妊娠結局。國內外的多數研究也支持這一理論[18-20]。本研究認為,DOR患者,在行IVF前予預處理2~6個月,雖不能增加竇卵泡數,但能提高獲卵率和妊娠率,提示著DHEA治療可能與改善卵巢功能,提高卵母細胞質量,從而提高獲卵率,進而改善胚胎質量而獲得高的妊娠率相關。另外,DHEA治療后,可以減少Gn用量,減輕患者經濟負擔。
服用DHEA可產生多毛、痤瘡、聲音變粗以及女性性欲增強等與雄激素相關的副作用,雖服用DHEA后男性胎兒出生率增高,但未見男胎女性化的表現。長期服用DHEA是否增加與雄激素相關腫瘤的風險還未知。盡管DHEA的機制和安全性未明,仍需要大樣本的循證學依據,但目前的研究鼓勵DOR患者服用DHEA,以期獲得能夠生育的機會。
[1] Narkwichean A,Maalouf W,Campbell BK,et al.Efficacy of dehydroepian-drosterone to improve ovarian response in women with diminished ovarian reserve:a meta-analysis[J].Reprod Biol Endocrinol,2013,11:44.doi:10.1186/1477-7827-11-44.
[2] Patrizio P,Vaiarelli A,Levi Setti PE,et al.How to define,diagnose and treat poor responders? Responses from a worldwide survey of IVF clinics[J/OL].Reprod Biomed Online,2015,30:581-592.
[3] Practice Committee of the American Society for Reproductive Medicine.Testing and interpreting measures of ovarian reserve:a committee opinion[J].Fertil Steril,2015,103:e9-e17.
[4] Gizzo S,Andrisani A,Esposito F,et al.Ovarian reserve test:an impartial means to resolve the mismatch between chronological and biological age in the assessment of female reproductive chances[J].Reprod Sci,2014,21:632-639.
[5] Hendriks DJ,Mol BW,Bancsi LF,et al.Antral follicle count in the prediction of poor ovarian response and pregnancy after in vitro fertilization:a meta-analysis and comparison with basal follicle-stimulating hormone level [J].Fertil Steril,2005,83:291-301.
[6] Smeenk JM,Sweep FC,Zielhuis GA,et al.Antimüllerian hormone predicts ovarian responsiveness,but not embryo quality or pregnancy,after in vitro fertilization or intracyoplasmic sperm injection[J].Fertil Steril,2007,87:223-226.
[7] La Marca A,Ferraretti AP,Palermo R,et al.The use of ovarian reserve markers in IVF clinical practice:a national consensus[J].Gynecol Endocrinol,2016,32:1-5.
[8] Patrizio P,Vaiarelli A,Levi Setti PE,et al.How to define,diagnose and treat poor responders? Responses from a worldwide survey of IVF clinics[J/OL].Reprod Biomed Online,2015,30:581-592.
[9] Walters KA,Simanainen U,Handelsman DJ.Molecular insights into androgen actions in male and female reproductive f unction from androgen receptor knock out models[J].Hum Reprod Update,2010,16:543-558.
[10] Nielsen ME,Rasmussen IA,Kristensen SG,et al.In human granulosa cells from small antral follicles,androgen receptor mRNA and androgen levels in follicular fluid correlate with FSH receptor mRNA[J].Mol Hum Reprod,2011,17:63-70.
[11] Ménézo Y,Dale B,Cohen M.DNA damage and repair in human oocytes and embryos:a review[J].Zygote,2010,18:357-365.
[12] Kara M,Aydin T,Aran T,et al.Does dehydroepiandrosterone supplementation really affect IVF-ICSI outcome in women with poor ovarian reserve? [J]Eur J Obstet Gynecol Reprod Biol,2014,173:63-65.
[13] Yeung TW,Chai J,Li RH,et al.A randomized,controlled,pilot trial on the effect of dehydroepiandrosterone on ovarian response markers,ovarian response,and in vitro fertilization outcomes in poor responders[J].Fertil Steril,2014,102:108-115.
[14] Sunkara SK,Pundir J,Khalaf Y.Effect of androgen supplementation or modulation on ovarian stimulation outcome in poor responders:a meta-analysis[J/OL].Reprod Biomed Online,2011,22:545-555.
[15] Gleicher N,Kushnir VA,Weghofer A,et al.The importance of adrenal hypoandrogenism in infertile women with low functional ovarian reserve:a case study of associated adrenal insufficiency[J].Reprod Biol Endocrinol,2016,14:23-29.
[16] Urman B,Yakin K.Does dehydroepiandrosterone have any benefit in fertility treatment? [J]. Curr Opin Obstet Gynecol,2012,24:132-135.
[17] Qin JC,Fan L,Qin AP.The effect of dehydroepiandrosterone (DHEA) supplementation on women with diminished ovarian reserve (DOR) in IVF cycle:Evidence from a meta-analysis [J].J Gynecol Obstet Biol Reprod (Paris),2016,pii:S0368-2315(16)00003-X.
[18] Zangmo R,Singh N,Kumar S,et al.Role of dehydroepiandrosterone in improving oocyte and embryo quality in IVF cycles[J/OL].Reprod Biomed Online,2014,28:743-747.
[19] Bosdou JK,Venetis CA,Kolibianakis EM,et al.Theuse ofandrogensorandrogen-modulatingagentsinpoor responders undergoing in vitro fertilization:a systematic review and meta-analysis[J].Hum Reprod Update,2012,18:127-145.
[20] 趙洪翠,朱亮.脫氫表雄酮(DHEA)在輔助生殖技術中的研究進展[J].生殖與避孕,2012,32:118-123.
[編輯:侯麗]
Efficacy of dehydroepiandrosterone to improve ovarian response and the outcome of IVF-ET in women withdiminished ovarian reserve
GONGYu*,ZHOULi-ming,CAIJie,SUNYi-ting,ZHAOYa-yun,XIAAi-li
IVFcenterofNingboWomenandChildren’sHospital,Ningbo315012
Objective:To investigate the efficacy of dehydroepiandrosterone (DHEA) to improve ovarian response and the outcome of IVF-ET in women with diminished ovarian reserve (DOR).
Methods:The data were obtained from 58 DOR patients with 29 to 41 years old.The patients were and received GnRH-antagonist (GnRH-ant) protocol in the first cycle without DHEA treatment (control cycle);and the patients was given dehydroepiandrosterone at least for 2 months,and then received GnRH-antagonist (GnRH-ant) protocol in the second cycle (treatment cycle).The interval of two cycles was no more than one year.The dose and duration of gonadotropin (Gn) used,cycle cancellation rate,FSH levels,number of AFC and oocyte retrieved,oocyte retrieval rate,number of MII oocytes,normal fertilization rate,number of good embryos,good embryo rate and pregnant rate were compared between the two cycles by paired-samples t-test and Chi-square.
Results:Gn dosage used was significantly lower in treatment cycles than that in the control cycles(31.4±1.4 vs.36.6±1.9 ampoules)(P<0.05).The oocyte retrieval rate (83.7% vs.74.1%)and pregnancy rate (37.7% vs.5.7%)in the treatment cycles were significantly higher than those in the control cycles(P<0.01).
Conclusions:Dehydroepiandrosterone can improve ovarian function in DOR patients and increase oocyte retrieval rate and good-quality embryo rate,as well as IVF pregnancy rate.In addition,DHEA can decrease the Gn dosage used,therefore reduce the cost for patients.
DHEA; Diminished ovarian reserve (DOR); GnRH-antagonist; IVF-ET
10.3969/j.issn.1004-3845.2017.07.011
2016-12-08;
2017-01-18
寧波市自然基金項目(2015A610199)
龔瑜,女,浙江象山人,碩士,生殖醫學專業.(*
)

