1800例超聲引導下頸部腫大淋巴結穿刺細胞學檢查分析
孫大菊,張 瑩*,桑秋凌
(1.吉林大學中日聯誼醫院 病理科,吉林 長春130033;2.吉林大學中日聯誼醫院 神經內三科,吉林 長春130033)
*通訊作者
1800例超聲引導下頸部腫大淋巴結穿刺細胞學檢查分析
孫大菊1,張 瑩1*,桑秋凌2
(1.吉林大學中日聯誼醫院 病理科,吉林 長春130033;2.吉林大學中日聯誼醫院 神經內三科,吉林 長春130033)
頸部淋巴結腫大在臨床比較常見,并成為患者就診的主要原因。導致淋巴結腫大的原因很多,為明確病變的性質,臨床上常采用組織病理活檢和穿刺細胞學兩種方法。有時鑒于患者身體狀況、腫塊的性質、大小及生長部位不能取病理活檢,從而影響患者的診斷、治療及預后。穿刺細胞學檢查具有操作簡單、診斷快速、費用低、創傷性小的優點,且敏感性和特異性較高,主要用于惡性腫瘤的篩查,在一定程度上能達到組織病理學診斷的目的,從而被臨床廣泛認可和推廣應用[1-3]。現將我院2013年1月-2015年12月頸部淋巴結穿刺門診及住院患者的細胞學資料進行回顧性分析,并對照組織病理學結果,以探討淋巴結穿刺細胞學診斷的臨床意義。
1 資料與方法
1.1 一般資料
選擇我院2013年1月-2015年12月因頸部淋巴結腫大行穿刺細胞學和組織病理學檢查的門診及住院患者1800例,其中男性972例,女性828例。年齡19-78歲,平均年齡43.6歲。
1.2 方法
全面詢問患者病史、身體健康狀況及術前常規檢查結果,確認無誤后采用彩色多普勒超聲診斷儀觀察并記錄腫大淋巴結的大小、形態及超聲特征,選擇穿刺部位及路徑。對穿刺部位進行常規消毒,用利多卡因皮下局部注射麻醉。在彩超引導下用22GPTC針進行穿刺,將吸出物推到玻片上,涂片,95%酒精固定,巴氏染色,封片,顯微鏡下觀察。
2 結果
2.1 1800例頸部腫大淋巴結穿刺細胞學及組織病理學檢查結果,見表1。2.2 與組織病理學結果比較,穿刺細胞學結果中的良性病變符合率99.6%(904/908),惡性病變符合率91.5%(76/892),總符合率95.6%(1720/1800),誤診率0.4%(4/908),漏診率8.5%(76/892),見表2。
3 討論
21世紀以來,我國尤其是東北地區由于環境、空氣及飲食的污染,惡性腫瘤的發病率逐年提升,人們的防癌、查癌、治癌的意識也逐漸增強。伴隨著彩色多普勒超聲診斷儀器設備的逐漸先進化和精密化,一些微小病灶被發現,但由于病灶較小不能取組織病理明確診斷病變的性質。超聲引導下穿刺細胞學是近年來在臨床廣泛興起和運用的一項篩查惡性腫瘤的檢查方法,特別是對一些微小癌病例,此項檢查能夠達到早期診斷的目的,并能初步分型,評估治療和預后,因此受到臨床醫生的一致好評。同時穿刺細胞學檢查禁忌癥少,費用低,診斷快,創傷小,不會對患者產生心理負擔,因此被廣大患者普遍接受。

表1 穿刺細胞學與組織病理學診斷對照
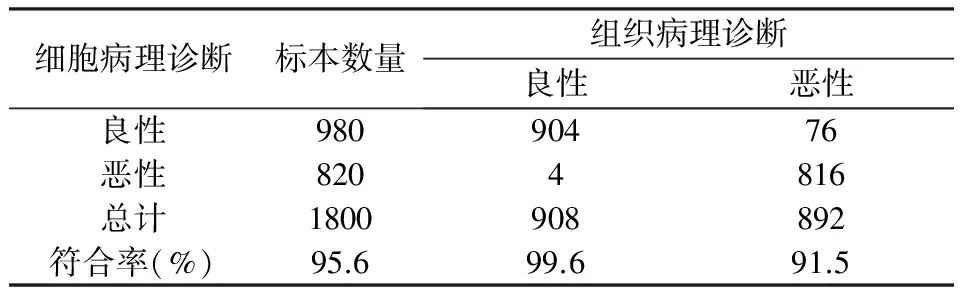
表2 穿刺細胞學檢查診斷符合率結果分析
本研究1800例病例中,良性病變符合率92.2%,惡性腫瘤符合率99.5%,總符合率95.6%;誤診率0.4%,漏診率8.5%,與文獻報道相似[4-6]。在本組資料跟蹤調查分析中,均未出現并發癥等不良事件,說明穿刺細胞學是一項靈敏性、特異性及安全性均較高的檢查手段,尤其對確診惡性腫瘤意義較大。
雖然此項檢查技術有很多優點,但和組織病理學“金標準”相比,由于細胞局限看不到組織結構和缺少免疫組化及基因檢測等輔助診斷技術,對有些病例確診仍有它的局限性,文獻顯示也允許存在一定的誤診率和漏診率,原因有以下幾點[7-9]:①當腫瘤病變僅累及部分淋巴結或淋巴結的局部區域,有時穿刺不能取得有代表病變意義的準確細胞;②惡性腫瘤分化差,需要明確分型及來源,如淋巴瘤需要切除完整淋巴結做免疫組化才能確診;③腫瘤生長快,壞死重,穿刺取的細胞少,容易漏診;④結核處于干酪樣壞死期,穿刺涂片看不見類上皮細胞,難以確診;⑤涂片太厚,固定不良,染色過淺或過深;⑥穿刺取出液體沒有經過離心沉淀,而是直接涂片導致有效細胞成分較少;⑦閱片不仔細,對細胞的診斷經驗不足;⑧未結合臨床資料綜合分析考慮。
筆者在大量的日常工作和學習中,認為頸部腫大淋巴結穿刺細胞學檢查應由經驗豐富的臨床醫師借助B超、CT或MR等手段定位進行,對于疑難病例反復、多點穿刺。細胞學醫師最好有一定的組織病理學診斷基礎,仔細認真閱片,及時與組織病理學結果對照,結合臨床資料全面診斷。作為臨床醫師應在細胞學診斷的基礎上,盡可能多的在條件許可的情況下取組織活檢進一步印證,同時結合病史、體征、影像學資料,才能降低細胞學診斷的漏診率及誤診率。
穿刺細胞學是一項綜合檢查手段,需要穿刺操作者、細胞學工作者及臨床醫師的密切配合,必要時協同會診,做出準確報告。這樣穿刺細胞學檢查在醫學的道路上才能走的更加長遠,也更為科學、可靠。
[1]汪宏梅.133例頸部淋巴結細針穿刺細胞學分析[J].西部醫學,2012,24(7):1377.
[2]余衛東.150例頸部淋巴結腫大患者行細針穿刺細胞學病理診斷分析[J].檢驗醫學與臨床,2013,10(7):833.
[3]夏 娟,劉建平,羅啟翅,等.282例頸部淋巴結細針穿刺細胞病理學分析[J].臨床醫藥實踐,2012,21(7):527.
[4]孫亞軍,肖 栩.頸部淋巴結細針穿刺細胞學與組織學診斷的對比研究[J].中國實驗診斷學,2011,15(10):1771.
[5]張玉文.頸部淋巴結針吸細胞學的臨床應用分析[J].中國醫藥,2011,6(7):814.
[6]黃作良,李小民.細針穿刺檢查314例成人頸部淋巴結細胞病理學分析[J].國際檢驗醫學雜志,2012,33(8):934.
[7]徐運生,蔡 剛.細針穿刺細胞學檢查在頸部腫大淋巴結的應用[J].國際醫藥衛生導報,2012,18(23):3383.
[8]劉蕾蕾,陳 輝,李萬春,等.頸部淋巴結細針穿刺誤診原因分析[J].醫學研究生學報,2015,28(1):58.
[9]黃 菜,王 勁,曾 亮.細針吸取全身淺表腫塊細胞學檢查誤診病例細胞形態分析[J].醫學信息,2013,26(5):62.
1007-4287(2017)05-0850-02
2016-09-18)

