高齡患者髖關節置換后假體脫位原因分析及前瞻性護理對策
董杏薇?李穗鷗?朱艷
[摘要] 目的 探討高齡患者髖關節置換后假體脫位原因及前瞻性護理對策。 方法 選取120例高齡人工髖關節置換術患者為研究對象,將其進行隨機分組需經倫理委員會通過,每組60例,通過分析假體脫位因素后,對照組和觀察組再分別采用常規護理對策和前瞻性護理對策。 結果 觀察組患者社會功能、心理功能、軀體功能、物質生活、肢體功能恢復時間、髖關節功能評分、疼痛率、假體脫位發生率均優于對照組患者(P<0.05)。 結論 高齡患者髖關節置換后假體脫位發生原因較多,而通過實施前瞻性護理,能夠降低脫位發生率。
[關鍵詞] 髖關節置換;假體脫位;前瞻性護理;髖關節功能
[中圖分類號] R473.6 [文獻標識碼] A [文章編號] 2095-0616(2017)05-84-04
[Abstract] Objective To explore reason analysis of the older patients after hip replacement prosthesis dislocation and prospective nursing countermeasures. Methods 120 cases of elderly patients with hip arthroplasty for exploring object were selected and randomly divided into two groups with 60 cases in each group approved by the ethics committee. After prosthesis dislocation, the control group and observation group were treated with normal nursing countermeasures and forward-looking nursing countermeasures respectively. Results The social function, psychological function, physical function, material life, limb function recovery time, pain in the hip joint function score, rate, incidence of prosthesis dislocation of observation group were better than those of control group (P<0.05). Conclusion The causes of older patients after hip replacement prosthesis dislocation are more. By implementing forward-looking nursing, it can reduce the incidence of dislocation.
[Key words] Hip replacement; Prosthesis dislocation; Prospective care; Hip joint function
人工髖關節置換術(THR)常用于治療股骨頸骨折、股骨頭壞死、類風濕關節炎等疾病,其不僅具有創傷性小、安全性高等優勢,還可穩定患者肢體功能,恢復關節穩定,改善關節功能,緩解疼痛感,但多項研究表明,大部分患者術后存在并發癥,其中最常見也是最嚴重的并發癥為假體脫位,其不僅可延長患者住院時間,還可對患者身心健康造成影響,因此面對人工髖關節置換術患者,護理關鍵在于控制并發癥的發生,而前瞻性護理對策具有針對性、全面性,可做到防范于未然,加快患者病情恢復速度。本研究旨在探討高齡患者髖關節置換后護理方案,現報道如下。
1 資料與方法
1.1 一般資料
選擇120例高齡人工髖關節置換術患者為此次研究對象,經倫理委員會通過,對研究患者進行隨機分組,分別為觀察組(前瞻性護理對策;60例)和對照組(常規護理對策;60例),所有患者均在2014年8月~ 2016年8月期間收治。
觀察組患者平均年齡為(68.5±5.0)歲,22例為男性患者,38例為女性患者。合并癥:24例患者合并糖尿病,21例患者合并高血壓,5例患者合并阿爾茨海默病,10例患者合并帕金森;骨折部位:35例患者為右側關節置換,25例患者為左側關節置換;骨折類型:42例患者為股骨頸骨折,18例患者為股骨頭壞死;麻醉方式:20例患者為全麻手術,40例患者為腰硬聯合麻醉。
對照組患者平均年齡為(68.5±5.4)歲,23例為男性患者,37例為女性患者。合并癥:25例患者合并糖尿病,22例患者合并高血壓,4例患者合并阿爾茨海默病,9例患者合并帕金森;骨折部位:36例患者為右側關節置換,24例患者為左側關節置換;骨折類型:43例患者為股骨頸骨折,17例患者為股骨頭壞死;麻醉方式:21例患者為全麻手術,39例患者為腰硬聯合麻醉。
兩組高齡人工髖關節置換術患者臨床資料差異無統計學意義(P>0.05)。
1.2 脫位原因分析
高危人群因素:(1)術前存在關節炎、股骨頭壞死、有髖關節手術史患者:由于患者的長期臥床和活動量減少,可造成患者肌肉萎縮、髖關節周圍肌群變薄,從而導致髖關節軟組織張力過低,最終引發脫位;(2)高齡患者:經研究統計發現,患者年齡越大,發生脫位幾率越大,其主要是由于高齡患者術后依從性較差、合并癥多、軟組織張力低,從而導致脫位風險加大;(3)合并神經系統疾病患者:大部分神經系統疾病患者肌肉神經控制力較差,因此容易出現脫位癥狀,同時加上高齡患者術后容易出現煩躁、譫妄等現象,從而加大脫位幾率。
高危時段:(1)首次下床:患者體位控制不嚴、使用輔助工具不熟練、對下床方法掌握度不足均是導致脫位發生的主要原因;(2)麻醉后搬運:麻醉容易導致患者肢體控制力下降,肌肉松弛,從而加大脫位發生幾率[1]。
手術因素:(1)髖關節假體大小:有研究表明,患者穩定性與股骨頭直徑大小有關,且肢體異物殘留和多余組織也是導致患者髖關節脫位的主要原因;(2)手術入路:后側入路容易引起患者后脫位,前外側入路容易導致患者前脫位。兩種入路方式對比,后外側入路脫位率更高,其主要是因為后側入路需切斷股骨外旋肌群和部分臀中肌,從而破壞了關節囊結構,且術后肌張力小,肌肉萎縮,從而并發脫位現象;(3)髖臼假體位置:若髖臼假體安置位置不良,也可導致脫位的發生,對此應盡可能放在安全區域[2]。
1.3 護理方案
對照組采用常規護理對策,包括術后功能鍛煉、用藥護理等。
觀察組采用前瞻性護理對策,主要措施包括以下幾點。(1)成立前瞻性護理小組。小組成員主要包括責任護士、康復護士,將康復醫生、手術醫生作為顧問,定期開展髖關節置換術預防脫位相關事件培訓和其康復知識的考核、培訓,從而根據患者病情,制定相應的護理方案,確保患者體驗到優質的護理服務。(2)術前干預。①制定個性化康復方案:康復方案應根據患者年齡、耐受量、假體類型、損傷部位、患者自身因素、手術方式等方面制定,從而有效的防止并發癥的發生,加快患者康復速度,同時在制定康復方案時,需考慮到鍛煉時間、幅度、角度;②術前肌肉訓練:術前囑咐患者每日進行四頭肌收縮鍛煉,從而提高患者肢體控制力,選擇性在患者兩腿間擺放梯形枕;③術前指導下床方式:教會患者助行器的正確使用方法,對于理解能力較差的患者,可通過圖片、影像技術加深患者的認識,同時告知患者行走時的注意事項,如保持肩與雙下肢同寬、屈膝保持<90°、掌握正確下床方式[3]。(3)高危患者的預防。①由于高齡患者術后自我恢復能力較差,自理功能下降,記憶力減退,容易降低生活質量,對此護理人員應一對一進行康復訓練,及時糾正患者不良康復行為,比如在床上屈膝、坐矮凳等;②可將防外旋皮膚牽引裝置用于老年性譫妄發作期或煩躁患者,確保足部和下肢固定部融為一體,且連接牽引部,設置連接孔,保持患者肢體中立位,防止患者出現內旋畸形和過度活動事件;③系統性的加強肌力和康復訓練:為了防止患者髖關節內收內旋,可在兩腿之間放置梯形枕,患肢處于外展中立位,為防止深靜脈血栓的形成,可保持患者膝關節屈曲15°,且在膝上墊小枕,避免腘窩受壓;④術后2d便可鼓勵患者下床活動,進行屈膝訓練,術后7d,便可進行抬腿訓練,術后14d,根據患者具體恢復情況,選擇性負重訓練,待患者肢體功能逐漸恢復后,便可進行騎自行車、跳舞、散步等運動,但應以不疲勞為宜[4]。(4)高危時段的干預。①待患者麻醉藥效逐漸散退后,可定期幫助患者翻身(實施患髖伸直、健髖稍屈、健側翻身等原則),從而防止脫位的發生;②術后實施正確搬運法,實施三人搬運法,一人托住患者腿部,一人托住患者臀部和腰部,一人托住患者胸背部和頭部,在托運過程中需注意同時性,保證患肢外展中立,必要時可在患者兩腿之間擺放梯形枕;③鼓勵患者盡早下床活動,防止不良反應的發生,同時在患者出院當天,告知患者和其家屬相關注意事項[5]。
1.4 觀察指標
對比兩組患者的生活質量量表評分、肢體功能恢復時間、髖關節功能評分、疼痛率、假體脫位發生率。
髖關節功能評分采用Harris量表評分[6],最高分值為100分,若患者肢體功能恢復越差,分數越低。
生活質量量表評分[7]共分為四個維度,每個維度100分均為最高分,若患者生活質量越好,分數值越高。
1.5 統計學處理
采用SPSS20.0統計學軟件處理,社會功能、心理功能、肢體功能恢復時間、髖關節功能評分、軀體功能、物質生活采用t檢驗,用()表示,疼痛率、假體脫位發生率采用χ2檢驗,用(%)表示,以P<0.05表示差異具有統計學意義。
2 結果
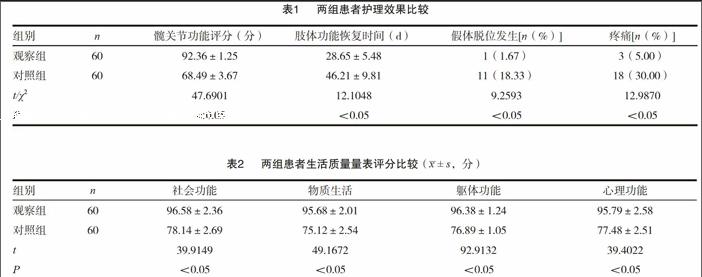
實施前瞻性護理對策,能夠降低患者假體脫位發生率,促進患者肢體功能恢復,提高髖關節功能評分,改善疼痛癥狀,兩組對比存在差異(P<0.05)。見表1。
觀察組生活質量量表評分高于對照組(P<0.05)。見表2。
3 討論
人工髖關節置換術屬于臨床常用手術方案,其療效雖顯著,但仍存在術后并發癥,且有研究統計,其發生率占人工髖關節發生率的3%,對此嚴重影響患者日常生活,其可延長患者住院時間,增加患者住院費用,嚴重時可造成護患糾紛,因此對于行使人工髖關節置換術患者,應加強臨床護理干預,從而降低并發癥發生率,促進患者病情恢復[8-9]。
我院對假體脫位原因進行深入探討,發現主要并發因素為手術因素、高危時段因素、高危人群因素[10]。而通過分析因素后,本次研究實施了前瞻性護理對策,主要措施包括成立前瞻性護理小組、術前干預、高危患者的預防、高危時段的干預,其不同護理措施可達到不同護理效果[11]。其中成立前瞻性護理小組能夠確保護理方案的有效性,同時在無形中可提高護理人員專業知識水平,確保日后各項護理措施的實施到位[12];通過術前干預,能夠將并發癥對機體的損害降至最低,提高患者依從性,防止肌肉萎縮[13];通過高危患者的預防,能夠在一定程度上降低假體脫位發生率,提高患者軟組織張力,從而避免并發癥的發生[14];通過高危時段的干預,能夠在各個時段實施不同的護理干預,確保各項護理措施的針對性[15-16]。
通過分析表格,可發現觀察組患者社會功能評分(96.58±2.36)分、物質生活(95.68±2.01)分、軀體功能(96.38±1.24)分、心理功能(95.79±2.58)分、肢體功能恢復時間(28.65±5.48)d、髖關節功能評分(92.36±1.25)分、疼痛率(5.00%)、假體脫位發生率(1.67%)明顯優于對照組患者(P<0.05),由此說明,通過分析假體脫位原因后,再實施前瞻性護理對策后,能夠提高患者生活質量,促進患者髖關節功能恢復,降低術后并發癥發生率,緩解患者疼痛感,加快患者病情恢復速度。

