T1傾斜角和退行性頸椎滑脫的相關性
馬克 王利民 王玉強 趙亮 鄭文迪 馬俊豪
(鄭州大學第一附屬醫院 骨科二區 河南 鄭州 450000)
T1傾斜角和退行性頸椎滑脫的相關性
馬克 王利民 王玉強 趙亮 鄭文迪 馬俊豪
(鄭州大學第一附屬醫院 骨科二區 河南 鄭州 450000)
目的 分析包括T1傾斜角在內的頸椎矢狀面的參數,明確T1傾斜角的變化對退行性頸椎滑脫的影響。方法 選取45例退行性頸椎滑脫的患者(DCS組)和45例無癥狀的年齡和性別相匹配的正常者(對照組)。采用站立位X線片和仰臥位斷層掃描(CT)分別測量兩組以下參數:頸椎矢狀位T1傾斜角、頸部傾斜度、胸廓入口角和頸椎前凸角(C2~C7角)。結果 DCS組T1傾斜角明顯大于對照組(P<0.05);兩組頸部傾斜度、胸廓入口角、頸椎前凸角比較,差異無統計學意義(P>0.05)。結論 T1傾斜角或許為退行性頸椎滑脫的一個誘發因素。
T1傾斜角;角退行性頸椎滑脫;頸椎矢狀面;CT掃描
退行性頸椎滑脫(degenerative cervical spondylolisthesis,DCS)是由于椎間盤退變,關節突關節增生所產生的下滑力導致頸椎椎體相對滑移的疾病[1]。據有關文獻報道,腰椎小關節的方向、韌帶結構和髂腰形態的異常可能為退行性腰椎滑脫癥的誘發因素,由骨盆參數變化了解到T1傾斜角可能誘發退行性腰椎滑脫癥,而T1傾斜角是否為DCS的誘發因素尚未研究清楚,且與其相關的文獻極少。本研究旨在分析T1傾斜角是否為DCS的誘發因素,為DCS的診斷、確診及治療措施提供數據支持。
1 材料與方法
1.1 研究對象收集2010年1月至2014年12月在鄭州大學第一附屬醫院骨科就診的頸椎滑脫患者45例為DCS組,年齡為21~87歲,平均(61.0±16.6)歲。同期收集性別和年齡相匹配的正常者45例為對照組,年齡為21~87歲,平均(61.6±17.5)歲。
1.2 診斷標準
1.2.1 退行性頸椎滑脫的診斷標準 站立位X線下頸椎矢狀面上下椎體的滑移≥2 mm判定為頸椎滑脫。
1.2.2 排除標準 有創傷、感染、腫瘤、畸形、炎癥和頸椎手術史的患者。
1.3 樣本的采集及測量指標
1.3.1 頸椎影像資料的采集 在站立位和標準仰臥位的狀態下,分別采集DCS組和對照組的DR片和CT片。
1.3.2 參數指標的測定 在CT下分別測量DCS滑脫組和正常對照組的頸椎矢狀位T1傾斜角、頸部傾斜度、胸廓入口角、頸椎前凸角(C2~C7角)。
1.3.3 參數指標的測量方法 T1傾斜角(T1slope)-“T1終板上緣的平行線”和“水平直線”之間的夾角;頸部傾斜度(neck tilt)-“頸部邊緣的垂直線”和“通過T1上終板中點且與胸骨上端垂直的線”的夾角;胸廓入口角(thoracic inlet angle)-“通過T1上終板中點且與胸骨上端垂直的線”和“通過T1上終板中點且與上終板垂直的線”的夾角;頸椎前凸角(C2~C7角)-“C2終板下緣的垂直線”和“C7終板下緣的垂直線”的夾角。見圖1、2。

圖1 T1的傾斜角、頸部傾斜度、胸廓入口角

圖2 頸椎前凸角

2 結果
DCS組T1傾斜角明顯大于對照組(P<0.05);兩組頸部傾斜度、胸廓入口角、頸椎前凸角比較,差異無統計學意義(P>0.05)。見表1。
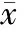
表1 兩組T1傾斜角、頸部傾斜度、胸廓入口角、頸椎前凸角比較(±s)
3 討論
退行性腰椎滑脫的發生率僅為19.7%,相比而言,退行性頸椎滑脫癥更少見。在此項研究中,45例退行性頸椎滑脫(發病率為5.8%)患者,發現C3/4滑脫患者12例(占26.6%),C4/5滑脫患者19例(占42.2%)。本研究獲得頸椎在直立位平片和仰臥位SCT的相關參數,并對兩者的數據進行比較,發現在頸椎SCT和直立位平片下,T1傾斜角和頸椎曲度之間具有一定的相關性,且尚未有研究報道SCT下頸椎矢狀位的參數與退行性頸椎滑脫之間的關系。
大多數研究只是由X線片獲得頸椎的相關數據,僅能解釋T1傾斜角的存在,而頸部傾斜角(NT)和胸廓入口角(TIA)于X線片下并不顯影[2],因此,為了克服圖像的基本限制,本研究使用SCT掃描獲取所需參數的測量,可以確定在頸椎SCT掃描下T1傾斜角和頸椎曲度之間的強相關性,且在頸椎直立位X線片下依舊存在相同的結論,而頸椎X線片下的T1傾斜角和頸椎前凸角均大于SCT下所獲得的結果。這種差異的存在,可能是由于頸椎X線平片的直立位下脊柱所負荷的重力和SCT的仰臥位下脊柱負荷的重力有所不同造成的。這項研究來自于退行性腰椎滑脫時相關參數的研究。本研究認為具有相關性并不等同于因果關系,但這種相關性或許是造成頸椎退行性滑脫的原因之一。本研究中,DCS組的T1傾斜角明顯大于對照組,因此,預計DCS組相比于對照組,應該表現出更大頸椎前凸角(C2~C7角)。而本研究結果得出,DCS組的頸椎前凸角與對照組基本相似[3]。所以,假定在DCS組的患者中可能存在一個補償機制,即T1傾斜角的增大,以及胸廓入口角(TIA)的增加可能會減緩頸椎前凸角的增大[4]。因此得出在DCS組中的椎體的滑移和頸椎前凸的損失導致了頸椎矢狀面的失衡,這可能是椎間盤退變所引起的后果。本研究發現退行性頸椎滑脫更常見于C3/4和C4/5這兩個水平,這個結果的發現也支持了多種類似的研究。以前的許多研究已經描述了在采用不同的成像技術和測量方法時,正常和異常的頸椎在力學上的差異。總的來說,頸椎運動節段的負荷在C4/5水平是最大的。以前的幾個研究報告表明,下頸椎(C5~C7)活動度的降低和頸椎病發生率的升高與年齡和相鄰的C3~C5水平受到壓力的增加相關,從而導致頸椎矢狀面的失衡。
頸椎的過度活動、椎體之間的滑動力的變化以及頸椎前凸的損失可能會導致頸椎椎間盤和小關節(主要是C3/4與C4/5之間)應力的變化,繼而引起頸椎矢狀面的失衡,也就是所謂的頸椎退行性改變[5]。這種機制可能也發生在本項研究中的DCS組中,而一些研究并沒有得出準確的結果,比如DCS組和對照組在體質量指數、椎間盤退變各參數之間的關系以及臨床表現等指標上未能得到很好的研究[6]。因此,以目前的研究結果為基礎,繼續擴大樣本量,對較多的患者人群進行深入的研究,有助于解決目前尚未清楚的退行性頸椎滑脫的相關機制。另外,T1的傾斜角度和頸椎矢狀面的平衡愈來愈成為一種熱門的課題。最后,對退行性頸椎滑脫癥的診斷并未有一個金標準,因此,關于頸椎退行性曲度改變的研究是必要的。
[1] 樊瀟霄,周志杰,范順武.頸椎退行性滑脫的研究進展[J].中華骨與關節外科雜志,2015,3(4): 19-21.
[2] 劉維久,艾陽平,付建華.頸椎不穩癥的X線臨床與影像表現[J].河北醫學,2012, 18(6):805-806.
[3] 吳文澤,向燕萍,周文輝.頸椎不穩癥的影像診斷[J].實用醫學影像雜志,2007,8(4):239-241.
[4] 樊瀟霄.頸椎退行性滑脫相關危險因素分析:一個橫斷位病例對照研究[J].浙江大學校報, 2014,16(2):4-42.
[5] 梁棟,夏茂盛,屠冠軍.退行性下頸椎不穩的研究進展[J].解剖科學進展,2016,2(37):180-182.
[6] 李建清,吳斌,梁英.頸椎多體位磁共振成像的診斷價值研究[J].基層醫學論壇,2014,(28):3834-3835.
王利民,E-mail:494866355@qq.com。
R 681
10.3969/j.issn.1004-437X.2017.05.011
2016-04-20)

