Ⅱ型剖宮產瘢痕妊娠兩種治療方法的對比研究①
潘凌云,徐 芳,陳志琴
(解放軍第九四醫院,江西 南昌,330002)
Ⅱ型剖宮產瘢痕妊娠兩種治療方法的對比研究①
潘凌云,徐 芳,陳志琴
(解放軍第九四醫院,江西 南昌,330002)
目的:探討腹腔鏡及經陰道病灶切除術對Ⅱ型剖宮產瘢痕妊娠的治療效果。方法:選擇2010年1月至2016年5月經陰道彩色超聲檢查確診為Ⅱ型剖宮產瘢痕妊娠的患者為觀察對象,分為腹腔鏡組(n=27)與經陰道組(n=34),比較兩組術中出血量、手術時間、月經恢復時間、HCG下降至正常時間、住院費用、術后胃腸道積分、性生活質量及患者滿意度。結果:腹腔鏡組手術時間較經陰道組長,住院費用較經陰道組高,而兩組患者術中出血量、月經恢復時間及HCG下降至正常時間差異無統計學意義;經陰道組患者術后腸鳴音積分、腹脹痛積分、胃腸反應積分均較腹腔鏡組低,差異有統計學意義(P<0.05);兩組患者術后性生活質量差異無統計學意義(P>0.05);經陰道組患者治療滿意率為97.06%,明顯高于腹腔鏡組(P<0.05)。結論:兩種手術方式治療Ⅱ型剖宮產疤痕妊娠均有效,然而腹腔鏡手術對手術器械、術者技術水平具有較高要求,限制了其在基層醫院的廣泛開展,經陰道手術不進腹,對胃腸道干擾小,無切口且住院費用少,適合基層醫院開展。
剖宮產瘢痕妊娠;腹腔鏡檢查;經陰道;對比研究
剖宮產術后子宮瘢痕部位妊娠(cesarean scar pregnancy,CSP)指妊娠囊或胚囊著床并種植于既往子宮剖宮產瘢痕處,是剖宮產晚期嚴重并發癥[1]。CSP可分為兩大類型:Ⅰ型是指受精卵種植于疤痕處宮腔側,妊娠囊向宮腔方向生長;Ⅱ型是指受精卵種植于疤痕處深肌層,妊娠囊向膀胱、腹腔側生長。CSP屬于異位妊娠的一種,臨床并不多見,但發病危急,可引發大出血、子宮破裂等嚴重并發癥,尤其Ⅱ型,清宮時極易發生穿孔大出血或傷及膀胱[2-3]。目前臨床包括多種藥物與手術治療,尚無統一治療標準,Ⅱ型CSP呈現向膀胱方向生長,臨床處理較困難,多采用手術治療[4]。為探討經腹腔鏡、經陰道病灶切除術對Ⅱ型CSP的治療效果,本研究比較腹腔鏡手術切除、經陰道切除患者的術中出血量、手術時間、月經恢復時間、HCG下降至正常時間、住院費用及術后胃腸道積分、性生活質量、滿意度的差異,將結果報道如下。
1 資料與方法
1.1 臨床資料 回顧分析2010年1月至2016年5月在我院接受經陰道彩色超聲檢查確診為Ⅱ型CSP患者的臨床資料。其中腹腔鏡組27例,患者22~43歲,平均(35.35±8.25)歲;經陰道組34例,21~42歲,平均(36.12±8.73)歲。兩組患者在年齡分布、妊娠次數、孕囊大小等一般資料方面差異無統計學意義(P>0.05),具有可比性。見表1。
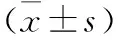

組別年齡(歲)妊娠次數孕囊大小(cm)腹腔鏡組35.35±8.252.98±0.322.35±0.31經陰道組36.12±8.733.10±0.352.42±0.29t/χ2值-0.351-1.381-0.908P值0.3640.0860.184
1.2 手術方法 經陰道組:行腰麻硬膜外聯合阻滯麻醉,患者取膀胱截石位。常規消毒后,利用導尿管排空膀胱,然后用4號線將兩側小陰唇固定于大陰唇外側。暴露陰道、宮頸,夾閉宮頸外口并向下牽引,在其前唇上方、膀胱附著處下方橫向切開陰道黏膜,至宮頸側。分離膀胱后向上推開,可見局部藍紫色或暗褐色的子宮峽隆起;切開包塊,用卵圓鉗清除妊娠組織物、血塊,并用吸管吸宮腔。分別用1-0、2-0薇喬線縫合子宮峽部切口、陰道壁,陰道填塞碘仿紗,并留置導尿管。腹腔鏡切除組:全身麻醉后,四孔法施術。探查子宮峽部隆起,可見漿膜呈現紫藍色,將膀胱子宮腹膜返折打開,下推膀胱,暴露瘢痕妊娠組織,切開包塊,并將其及血塊清除。縫合子宮峽部與腹膜。
1.3 評價指標 比較兩組術中出血量、手術時間、月經恢復時間、HCG下降至正常時間、住院費用及術后胃腸道積分、性生活質量、滿意度。腸鳴音積分評分標準[5]:3分:腸鳴音消失;2分:腸鳴音活躍;1分:腸鳴音正常。腹部脹痛積分評分標準:3分:重度腹脹伴嘔吐;2分:中度腹脹伴惡心;1分:輕度腹脹;0分:無腹脹感覺。胃腸道積分評分標準:3分:嘔吐3次以上;2分:嘔吐1~2次;1分:惡心無嘔吐;0分:無胃腸道反應。采用女性性功能指標量表[6]對患者性功能狀況進行調查,該量表共19題,分為0~5個等級,得分越高表明性生活質量越好。
1.4 統計學處理 所有數據經雙人錄入后,采用SPSS 11.5統計軟件進行統計學分析。計數資料采用例或百分率表示。兩組患者年齡、術中出血時間、手術時間、月經恢復時間、HCG下降至正常時間、住院費用及手術前后性生活質量的比較采用獨立樣本的t檢驗,治療滿意率的比較采用χ2檢驗。P<0.05為差異有統計學意義。
2 結 果
2.1 兩組患者一般情況的比較 腹腔鏡組手術時間較經陰道組長,住院費用較經陰道組高,而兩組患者術中出血量、月經恢復時間、HCG下降至正常時間差異無統計學意義(P>0.05)。見表2。
2.2 兩組患者術后胃腸道功能恢復的比較 經陰道組術后腸鳴音積分、腹脹痛積分、胃腸反應積分均較腹腔鏡組低,差異有統計學意義(P<0.05)。見表3。
2.3 兩組患者術后性生活質量的比較 兩組患者術后性生活質量得分差異無統計學意義(P>0.05)。見表4。
2.4 兩組患者治療滿意率的比較 經陰道組患者治療滿意率為97.06%,明顯高于腹腔鏡組(P<0.05)。見表5。
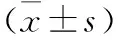

組別手術時間(min)術中出血量(ml)月經恢復時間(d)HCG下降至正常時間(d)住院費用(元)經陰道組82.15±5.3652.13±6.3229.15±3.1512.35±2.869845.76±115.85腹腔鏡組105.13±8.9652.85±5.9829.87±3.2212.78±3.0213686.52±253.85t值-12.429-0.453-0.878-0.569-78.633P值<0.0010.3260.1920.286<0.001


組別腸鳴音積分腹脹痛積分胃腸反應積分經陰道組1.65±0.260.85±0.220.54±0.27腹腔鏡組2.28±0.531.64±0.850.82±0.14t值-6.080-5.214-4.887P值<0.001<0.001<0.001
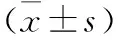

指標性欲望性興奮陰道潤滑性高潮滿意度疼痛經陰道組3.78±0.651.76±0.252.92±0.361.88±0.271.91±0.350.45±0.17腹腔鏡組3.62±1.021.75±0.372.88±0.451.87±0.521.89±0.570.46±0.13t值0.7450.1260.3860.0970.169-0.252P值0.230.450.350.4620.4330.401
表5 兩組患者治療滿意率的比較(n)

組別例數非常滿意一般滿意不滿意滿意率(%)經陰道組341419197.06腹腔鏡組27913581.48χ2值4.118P值0.042
3 討 論
隨著剖宮產率的增加及二胎政策的開放,CSP的發病率亦呈現上升趨勢,目前CSP病因尚不明確,多認為與子宮瘢痕愈合缺陷、肌層與內膜的破壞、內分泌異常等因素有關[2,7]。臨床將CSP分為兩種類型,Ⅰ型:孕囊在剖宮產瘢痕宮腔側種植,并向宮腔方向生長;Ⅱ型:孕囊在瘢痕處深肌層種植,并向膀胱方向生長[8-9]。Ⅱ型CSP處理過程中可發生子宮破裂、大出血等危險情況,是臨床治療的難點。臨床治療以終止妊娠為目的,目前治療方法較多,包括藥物治療(MTX治療、米非司酮)、手術治療(病灶切除并修復瘢痕,可行腹腔鏡手術、經陰道切除術、子宮動脈栓塞后清宮術及子宮切除等)[10-11],本研究對經陰道、腹腔鏡兩種手術治療Ⅱ型CSP的臨床效果進行了對比分析。
3.1 一般情況 早發現、早診斷并根據患者孕周、年齡、胚囊直徑、類型等情況采取適當的治療方法,對保留患者生育能力、避免嚴重并發癥發生具有重要意義[11]。Ⅱ型CSP患者絨毛植入瘢痕部位子宮肌層較深,多數患者已穿透肌層甚至對膀胱造成侵犯,其子宮峽部前壁肌層薄甚至出現斷裂,清宮時極易發生穿孔大出血或損傷膀胱,術后切口較難愈合[12]。臨床多采用手術方式治療Ⅱ型CSP,腹腔鏡與經陰道CSP清除術均能完全切除瘢痕病灶,并對瘢痕具有修復作用,可減少再次發生CSP的風險[13-14]。通過對兩組患者手術情況的比較,結果顯示,腹腔鏡組手術時間較經陰道組長,住院費用較經陰道組高,而兩組術中出血量、月經恢復時間、HCG下降至正常時間無明顯差別。腹腔鏡手術復雜,對術者及器械的要求均較高,且治療費用高,不適合在基層醫院開展。
3.2 術后胃腸道功能恢復 本研究結果顯示,經陰道組患者術后腸鳴音積分、腹脹痛積分、胃腸反應積分均較腹腔鏡組低,差異有統計學意義。表明經陰道手術后患者胃腸道功能恢復較快,這可能與手術麻醉、氣腹等對胃腸道造成的影響有關。Ⅱ型CSP呈現向膀胱方向生長,常累及膀胱,且兩種手術中均需對膀胱推開分離。本研究的不足之處在于未將術后膀胱功能是否受損及患者排尿情況進行分析。
3.3 術后性生活質量及滿意度 通過對兩組患者術后性生活質量、滿意度進行比較,結果顯示:(1)兩組患者術后性欲望、性興奮、陰道潤滑、性高潮、滿意度、疼痛等方面的性生活質量得分無明顯差別,兩種手術方式效果相當;(2)經陰道組患者治療滿意率為97.06%,明顯高于腹腔鏡手術組,其可能與患者住院時間、費用及胃腸道功能恢復等因素有關。
綜上所述,兩種手術方式治療Ⅱ型剖宮產疤痕妊娠均有效,但腹腔鏡手術對手術器械要求較高,限制了在基層醫院的廣泛開展,經陰道手術不進腹,對胃腸道干擾小,無切口且住院費用少,適合在基層醫院開展。
[1] 馬悅霞,李玲玲,向紅,等.超聲診斷剖宮產切口瘢痕妊娠的臨床指導意義[J].新疆醫科大學學報,2015,12(12):1536-1538.
[2] 胡銳,朱俊勇,袁昊,等.剖宮產術后子宮瘢痕妊娠發病機制的研究進展[J].中華婦產科雜志,2014,49(1):61-63.
[3] 謝秋嫻,謝昭雄,陳嬋玉,等.腹腔鏡下不同術式應用于不同臨床分型的剖宮產瘢痕妊娠的療效分析[J].重慶醫學,2016,45(8):1072-1074.
[4] 陳鏝如,梅立,謝蘭,等.外生型剖宮產瘢痕妊娠三種治療方法的對比研究[J].實用婦產科雜志,2015,31(4):278-281.
[5] 羅敏,曾麗文,程茂華.腹部非胃腸道手術后患者腸道功能恢復判定方式的改進[J].護理學雜志,2015,30(4):9-11.
[6] Rosen R,Brown C,Heiman J,et al.The Female Sexual Function Index(FSFI):a multidimensional self-report instrument for the assessment of female sexual function[J].JSMT,2000,26(2):191-208.
[7] 郭欣欣,馮麗華,魏朦.兩種治療方法對27例剖宮產瘢痕妊娠患者的臨床效果比較[J].中國婦幼保健,2015,30(11):1657-1659.
[8] Buresch AM,Chavez MR,Kinzler W,et al.Use and value of ultrasound in diagnosing cesarean scar pregnancy:a report of three cases[J].JRM,2014,59(59):517-521.
[9] 林安平,楊竹,蔣興偉,等.剖宮產瘢痕妊娠臨床分型與腹腔鏡手術方式的探討[J].實用婦產科雜志,2014,30(4):266-269.
[10] 梁海霞,陳必良,李玉虹,等.剖宮產瘢痕妊娠兩種治療方法分析[J].現代醫學,2016,44(3):299-302.
[11] 顏昭君,楊勝利.子宮瘢痕處妊娠治療新進展[J].湖北中醫藥大學學報,2014,16(6):114-115.
[12] 戚燕妮,吳丹梅,楊帆,等.Ⅱ型剖宮產瘢痕妊娠的腹腔鏡處理[J].中國微創外科雜志,2015,15(1):30-32.
[13] 鄧麗,韋業平,邵世清,等.兩種術式治療剖宮產瘢痕妊娠的臨床療效比較[J].微創醫學,2015,10(1):44-46.
[14] 易莉莎,范雪梅,黃子健.兩種不同方法治療Ⅱ型剖宮產瘢痕妊娠的療效分析[J].廣州醫科大學學報,2015,43(3):79-82.
(英文編輯:楊慶蕓)
A comparative study of two treatment methods for type Ⅱ cesarean scar pregnancy
PANLing-yun,XUFang,CHENZhi-qin.
DepartmentofObstetricsandGynecology,94thHospitalofPLA,Nanchang330002,China
Objective:To investigate the therapeutic effect of laparoscopic and vaginal lesion resection on type Ⅱ cesarean scar pregnancy.Methods:Patients who received transvaginal color ultrasound examination and were diagnosed as type Ⅱ cesarean section scar pregnancy from Jan.2010 to May 2016,were selected as objects.According to the treatment methods,patients were divided into laparoscopic group (27 cases) and transvaginal group (34 cases).The amount of bleeding,operation time,menstrual recovery time,HCG decreased to normal time,hospitalization costs,postoperative gastrointestinal score,quality of sexual life and satisfaction were compared between the two groups.Results:The operation time of laparoscopic group was significantly longer than that of the vaginal group,and the hospitalization cost was higher than that of the vaginal group,while the amount of bleeding,menstruation recovery time and the time of HCG decreased to normal were not significantly different.The postoperative bowel sounds scores,abdominal distension and pain scores and gastrointestinal reaction scores of vaginal group were less than those of laparoscopic group (P<0.05).There was no significant difference in the postoperative quality of sexual life between the two groups (P>0.05).The satisfaction rate of the vaginal group was 97.06%,which was significantly higher than that of the laparoscopic group (P<0.05).Conclusions:Two surgical methods in the treatment of type Ⅱ cesarean scar pregnancy are effective,however,laparoscopic surgery requires better surgical instruments and surgical skills,which limits its widespread development in the basic level hospital.Vaginal surgery does not enter the abdomen,gastrointestinal interference is little,with no wound and less hospital costs,is suitable for primary hospitals.
Cesarean scar pregnancy;Laparoscopy;Transvaginal;Comparative study
1009-6612(2017)03-0219-04
10.13499/j.cnki.fqjwkzz.2017.03.219
潘凌云(1964—)女,中國人民解放軍第九四醫院婦產科副主任醫師,主要從事婦科腹腔鏡手術及宮腔鏡手術方面的研究。
R713.8
A
2016-07-25)

