肺炎支原體臨床檢查微生物學特征分析
陳玉+戈瑤
摘 要:目的 分析小兒肺炎支原體肺炎的臨床發病特點以及生物學檢查特征。方法 選擇2016年1月至2016年6月之間就診于該院的小兒肺炎支原體肺炎患兒102例作為此次試驗的研究對象。按照患兒的發病類型可分為大葉性肺炎組和支氣管肺炎組,大葉性肺炎組有患兒55例,支氣管肺炎組有患兒47例。按照發病年齡將所有患兒分為4組:a組13例,年齡不足1歲;b組20例,年齡1~3歲;c組47例,年齡3~5歲;d組22例,年齡5~12歲。應用酶聯免疫吸附法測定所有患兒入院時以及出院時的血清。當抗體滴度≥1∶80時記為陽性。分析支原體肺炎患兒的臨床特點以及微生物學檢查特征。結果 42.16%患兒出院時與入院時抗體滴度均為陽性;57.84%患兒抗體滴度升高達4倍以上。3~5歲是肺炎支原體肺炎的高發期,患兒常伴有CRP升高、ESR加快,在1歲以內,白細胞、血小板數量升高明顯,5~12歲患兒中性粒細胞升高明顯。5~12歲患兒多為大葉性肺炎。伴有淋巴細胞百分比降低、中性粒細胞百分比升高、CRP升高以及血沉加快。結論 肺炎支原體肺炎好發于3~5歲患兒。單一進行抗體滴度測定并不能作為診斷標準,仍需輔以其他實驗室指標。
關鍵詞:肺炎支原體 臨床檢查 特征分析 方法
中圖分類號:R446.6 文獻標識碼:A 文章編號:1672-3791(2016)09(b)-0144-02
肺炎支原體肺炎是兒科常見疾病。有資料顯示,近年來肺炎支原體肺炎的發病率正在逐年上升,且嬰幼兒的感染率明顯增加[1]。有報道稱:社區獲得性肺炎是嬰幼兒死亡的主要原因之一,但是在罹患社區獲得性肺炎的患兒中,有將近30%的患兒為肺炎支原體肺炎感染者[2-3]。因此,研究肺炎支原體肺炎的臨床特點以及實驗室檢查微生物學特征具有重要意義。
1 資料與方法
1.1 臨床資料
選擇2016年1月至2016年6月之間就診于該院的小兒肺炎支原體肺炎患兒102例作為此次試驗的研究對象,所選患兒均存在咳嗽、發熱、肺部聽診羅音等臨床癥狀,均符合肺炎支原體肺炎的臨床診治標準。其中女性52例,男性50例,年齡1個月~12歲,平均(4.7±9.3)歲。按照發病類型進行分組:大葉性肺炎組有患兒55例,男性30例,女性25例,年齡1個月~11.6歲,平均(3.8±7.1)歲;支氣管肺炎組有患兒47例,男性25例,女性22例,年齡1.4個月~12歲,平均(4.4±7.7)歲。按照發病年齡將所有患兒分為4組:a組13例,其中男性6例,女性7例,年齡尚不足1歲;b組20例,男性12例,女性8例,年齡1~3歲;c組47例,男性22例,女性25例,年齡3~5歲;d組22例,男性10例,女性12例,年齡5~12歲。
1.2 方法
采用酶聯免疫吸附法對所有患兒的血清進行檢測,抗體滴度≥1∶80時記為陽性。根據肺炎支原體感染后測定的抗體滴度進行分組:隱性感染組:抗體滴度在1∶80以上,但沒有明顯的臨床癥狀和體征;既往感染組:在3個月之內曾有肺炎支原體感染,抗體滴度低于前次檢查結果;近期感染或初次感染組:以前未進行MP-IgM檢查,此次檢查抗體滴度達1∶80、1∶320甚至更高者;持續感染組:近3個月曾有肺炎支原體感染史,目前仍有感染的癥狀和體征,此次抗體滴度檢查結果高于前次檢查結果。此次實驗中所選擇的102例患者在入院前以及出院前均需進行抗體滴度測定,兩次測定之間平均間隔(12.2±3.1)d,若兩次檢查的結果均為陽性,或抗體滴度升高在4倍以上則為肺炎支原體感染,排除既往感染和反復感染的患兒。分析各年齡段的實驗室檢查特征。
1.3 統計學處理
該研究數據采用SPSS 19.0軟件進行統計處理,計量資料用平均值±標準差()表示計量,用t 進行檢驗。
2 結果
2.1 所選102例患兒的實驗室檢查結果
102例患兒中,43例患兒入院時MP-IgM檢查為陰性,出院時MP-IgM檢查為陽性,占42.16%;59例患兒抗體滴度升高達4倍以上,占57.84%。實驗室檢查結果陽轉患兒兩次血清學檢查的時間間隔為6~7 d,出院時抗體滴度測定為1∶80~1∶1 280,平均為 1∶160;檢查結果陽性者,入院時血清學測定結果為:入院時抗體滴度為1∶80~1∶640,平均為1∶160,出院時檢查結果為1∶80~ 1∶1 280,平均為1∶160。入選的102例患兒中,有22例患兒出現皮疹,占21.57%,27例伴有心肌酶譜升高,占26.47%,70例合并病毒感染,占68.63%。
2.2 發病類型、年齡與微生物學檢查特點
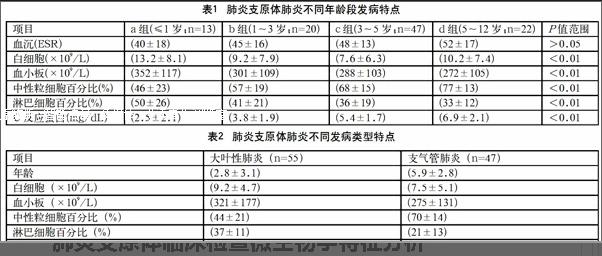
肺炎支原體肺炎好發于3~5歲患兒。所有患兒均伴有CRP升高、ESR加快,1歲以內患兒發病時有明顯的白細胞、血小板計數增高,5~12歲患兒中性粒細胞升高顯著,各年齡段的血沉變化無明顯差異,差異無統計學意義(P <0.05)(見表1)。5~12歲患兒多為大葉性肺炎,常伴有淋巴細胞百分比降低、中性粒細胞百分比升高、CRP升高以及血沉加快(見表2)。
3 討論
小兒社區獲得性肺炎患兒當中,有接近一半的患兒為肺炎支原體感染,由于小兒的機體抵抗力較差,所以往往病情發展較為迅速,且病情較重,多需要住院治療。發病初期,患兒多表現為咳嗽、發熱、呼吸困難,隨著病情進一步發展,可能會累及肺外器官,合并心肌炎、腦炎等[4-5]。因此,準確、及時診治十分重要。臨床上對于支原體感染的診斷仍比較困難。實驗室檢查是臨床最重要的檢查手段之一,但是,在關于支原體感染的診斷上仍無敏感性高、特異性強的實驗室檢查手段[6]。血清特異性抗體檢測是目前臨床上診斷肺炎支原體感染最常用的實驗室檢查指標,但是,為保證診斷明確仍需輔以其他診斷指標,否則將無法排除既往感染的可能。臨床上通常將患兒恢復期和急性期抗體滴度高出4倍以上作為診斷肺炎支原體感染的重要標準。有學者指出,在不同年齡段肺炎支原體肺炎的流行病學表現不同[7]。此次試驗中,肺炎支原體感染的患兒表現為大葉性肺炎和支氣管肺炎,而支氣管肺炎的患兒中以5歲以上患兒居多。在其他實驗室指標當中,所有患兒均伴有CRP升高、ESR加快,1歲以內患兒發病時有明顯的白細胞、血小板計數增高,5~12歲患兒中性粒細胞升高顯著,而各年齡段的血沉變化無明顯差異,差異無統計學意義(P <0.05)。肺炎支原體肺炎常易合并其他肺外疾病,此次試驗中有22例患兒出現皮疹, 27例伴有心肌酶譜升高,70例合并病毒感染,占68.63%。
綜上所述,肺炎支原體肺炎的實驗室生物學檢查中,患兒抗體滴度的測定對于疾病的診斷有極強輔助作用,但仍需參考其他實驗室指標的變化,不同年齡段的實驗室指標變化不同,發病類型也不同。
參考文獻
[1] 羅瓊,茹涼,楊杰,等.兒童肺炎支原體肺炎的臨床和實驗室檢查特征分析[J].新疆醫科大學學報,2012,35(3):356-359.
[2] 閆文芳.小兒肺炎支原體肺炎的臨床診治分析[J].中國婦幼保健,2012,36(12):5952-5954.
[3] 孫慧明,季偉,蔡利紅,等.不同年齡肺炎支原體肺炎患兒胸片與實驗室檢查特點比較[J].臨床兒科雜志,2012,30(4):342.
[4] 蔣健飛,趙德育.小兒肺炎支原體肺炎及肺外并發癥特點(附 199例臨床分析)[J].安徽醫藥,2010,14(11):1321.
[5] 徐慧香,張慧燕,車大鈿,等.小兒肺炎支原體肺炎106例臨床分析[J].中國實用兒科雜志,2007,22(1):51-54.
[6] 陳正榮,季偉,王宇清,等.肺炎支原體致支氣管肺炎和大葉性肺炎患兒的臨床實驗室檢查特征分析[J].臨床兒科雜志,2012,30(8):744-746.
[7] 盧遠達,何映星.小兒肺炎支原體肺炎臨床分析[J].河北醫藥,2012,34(5):697.

