肺炎支原體感染與川崎病及冠狀動脈病變的關系
陳 璐,黃文紅,葉 紅,張文清,劉光華
(福建省婦幼保健院 兒科,福建 福州 350001)
?
·論著·
肺炎支原體感染與川崎病及冠狀動脈病變的關系
陳 璐,黃文紅,葉 紅,張文清,劉光華
(福建省婦幼保健院 兒科,福建 福州 350001)
目的 探討肺炎支原體感染和川崎病及冠狀動脈病變之間的關系。方法 選擇在我院接受治療的180例川崎病患兒作為觀察組,選擇同期在我院接受治療的排除肺部疾病、出疹性疾病的患兒作為對照組。對觀察組外周血使用間接免疫熒光法檢測肺炎支原體抗體IgM(MP-IgM)陽性與否,使用被動凝集法檢測肺炎支原體總抗體;根據其是否受到肺炎支原體的感染將觀察組分為感染組和非感染組,比較兩組靜脈用丙種球蛋白(IVIG)治療前后外周血白細胞、血小板、C反應蛋白中性粒細胞數量,血沉、冠狀動脈病變發生率以及住院時間;根據是否發生冠狀動脈病變將觀察組分為冠狀動脈病變組與非冠狀動脈病變組,比較兩組肺炎支原體的感染率。結果 觀察組肺炎支原體感染率明顯高于對照組(P<0.05);感染組C反應蛋白、中性粒細胞數量,血沉、冠狀動脈擴張病變發生率與非感染組比較差異有統計學意義(P<0.05);冠狀動脈病變組肺炎支原體感染率明顯高于非冠狀動脈病變組(P<0.05)。結論 川崎病的發病可能與肺炎支原體的感染有關,而且感染對冠狀動脈病變的發生也具有一定的影響作用。
黏膜皮膚淋巴結綜合征; 肺炎支原體;冠狀動脈疾病
川崎病是一種急性發熱性出疹性疾病,為兒科的常見病,又稱為皮膚黏膜淋巴結綜合征,其主要病理改變為全身性血管炎,是一種累及中、小血管的免疫性自限性血管炎疾病[1]。川崎病會累及多個臟器,其中最為常見且嚴重的是冠狀動脈病變,發生率約為35%,川崎病在很多地方已經成為導致兒童后天性心臟病的首位病因[2-4], 并且成年后發生缺血性心臟病的概率增加[5]。雖然,隨著靜脈用丙種球蛋白(IVIG)治療方法的應用,川崎病患兒冠狀動脈損害的發生率出現一定的程度降低,但仍有部分患兒對于該治療無效[6],而且更容易出現冠狀動脈損傷[7]。目前,有關于川崎病以及冠狀動脈損傷發生的確切原因尚不清楚,有學者認為與感染有一定的關系[8]。國外有報道指出,川崎病的發生可能與肺炎支原體的感染有關[9]。肺炎支原體感染是兒童呼吸道感染常見的病因之一,多發生在5歲以上兒童,嬰幼兒也不少見,它不僅會損害兒童的呼吸系統,還會累及皮膚、心臟、肝臟、腎臟等肺外臟器,近年發現肺炎支原體感染的發病年齡有降低的趨勢,因此已經受到了廣泛的關注。有文獻報道,川崎病常和肺炎支原體感染同時存在,肺炎支原體感染可能在川崎病的發病機制中起到一定作用[10]。本研究探討肺炎支原體感染和川崎病及冠狀動脈病變之間的關系,現將結果報道如下。
1 資料與方法
1.1 病例選擇 2014年1月至2016年4月在我院住院確診為川崎病的患兒180例作為觀察組,所有患兒均符合國際川崎病會議(第3屆)修訂的川崎病診斷標準[11]。選擇同期在我院接受治療的排除肺部疾病、出疹性疾病有發熱的住院患兒90例作為對照組。其中觀察組男114例,女66例,平均年齡(2.8±2.1)歲,其中73例(40.6%)合并有肺炎支原體感染。對照組患兒的疾病主要為扁桃體炎、小兒腸炎、口腔炎等,其中男58例,女32例,平均年齡(2.3±1.7)歲,其中合并肺炎支原體感染者13例(14.4%)。兩組性別、年齡等一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 研究方法 對觀察組外周血進行支原體感染相關檢測;根據其是否受到肺炎支原體的感染將觀察組分為感染組和非感染組,比較兩組IVIG治療前后外周血白細胞計數(WBC)、血小板計數(PLT)、C反應蛋白(CRP)、中性粒細胞總數(N)、血沉(ESR)、冠狀動脈病變發生率以及住院時間;根據其是否發生冠狀動脈病變將觀察組分為冠狀動脈病變組和非冠狀動脈病變組,比較兩組肺炎支原體的感染率。冠狀動脈病變診斷標準:①心臟超聲檢查結果顯示冠狀動脈內徑和主動脈根部內徑之間的比值超過0.16;或冠狀動脈內徑超過2.5 mm,體表面積小于0.5 cm2,冠狀動脈內徑超過3.0 mm,體表面積在0.15~1.0 cm2范圍內;②超聲顯示冠狀動脈內膜增厚不規則,管壁間回聲不均勻,管壁周圍組織和內膜之間分界不清晰。
患兒入院后,采集靜脈血2 ml,使用離心機離心后取上層血漿置于-20 ℃的冰箱中保存待測。使用間接免疫熒光法檢測肺炎支原體抗體IgM(MP-IgM),使用被動凝集法檢測肺炎支原體總抗體,嚴格按照說明書進行,若總抗體總比值超過1∶160說明陽性值越高。觀察組患兒感染組中MP-IgM抗體陽性者22例,總抗體總比值超過1∶160者31例。
1.3 治療方法 所有患兒入院后5~10天內接受IVIG治療1 g/(kg·d),共治療2天,同時口服阿司匹林30~50 mg/(kg·d),分2~3次服用,待患兒CRP、WBC降低以及體溫持續平穩7天左右時,IVIG減少劑量為3~5 mg/(kg·d),對于血小板明顯升高以及出現冠狀動脈病變的兒童給予口服和生脈潘生丁治療,對于合并支原體感染的患兒給予阿奇霉素抗感染治療。
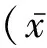
2 結 果
2.1 觀察組與對照組肺炎支原體感染率比較 觀察組中73例(40.6%)合并有肺炎支原體感染,對照組中合并肺炎支原體感染者13例(14.4%)。兩組比較差異有統計學意義(χ2=20.983,P<0.05)。
2.2 感染組與非感染組一般情況比較 感染組平均年齡為(3.1±2.2)歲,非感染組年齡平均為(1.4±1.3)歲,兩組比較差異有統計學意義(P<0.05);兩組性別分布比較差異無統計學意義(P>0.05)。感染組熱程為(8.3±3.0)天,非感染組為(9.5±4.7)天,兩組比較差異無統計學意義(P>0.05)。
2.3 冠狀動脈病變組與非冠狀動脈病變組肺炎支原體感染率比較 冠狀動脈病變組中肺炎支原體感染率為60.7%(17/28),非冠狀動脈病變組患兒肺炎支原體感染率為36.8%(56/152),兩組比較差異有統計學意義(χ2=6.661,P<0.05)。
2.4 感染組與非感染組實驗室指標比較 兩組外周血WBC、PLT比較差異無統計學意義(P>0.05),而感染組外周血N、CRP以及ESR均明顯高于非感染組(P<0.05)。見表1。

表1 感染組與非感染組實驗室指標比較
3 討 論
川崎病目前的病因尚不明確,國內外學者提出并深入研究了多種學說,其中最得到認可的是病原微生物感染的因素。影響川崎病預后的主要危險因素是以冠狀動脈損害為主的心臟并發癥,因此早診斷、及時治療是改善預后的關鍵因素[12]。有研究結果表明,川崎病具有低復發性和自限性的特點,其發生的年齡分布、流行的季節性及區域性特點均可提示該病屬于感染性疾病的可能[13]。有研究指出,川崎病的發病與支原體、立克次體、嗜酸桿菌、葡萄球菌、逆轉錄病毒、鏈球菌、微小病毒B19等有關[14-15],其中隨著支原體感染人數的增加,支原體感染越來越受到人們的關注,肺炎支原體是介于細菌和病毒之間已知能獨立生活的最小病原微生物,主要通過呼吸道飛沫傳播,也可經血液播散到全身各組織器官。國外學者指出,支原體感染引起川崎病可能是因為支原體細胞膜與人類細胞有共同抗原,會引起較長反應,進而導致自身免疫反應發生。有研究表明,支原體作為抗原可以在體內形成特異性抗原抗體復合物,激活補體和免疫細胞產生強大的免疫反應,引起增生和破壞性病變[16]。
實驗室相關指標檢測結果顯示:川崎病患兒ESR增快、外周血CRP升高、WBC升高等,這些病理變化符合急性感染性疾病的實驗室特點[17]。本研究結果顯示:觀察組肺炎支原體感染率明顯高于對照組,提示川崎病的發生與肺炎支原體感染有一定的關系,與周格等[18]的研究一致。
與此同時,本研究還分析了肺炎支原體感染與冠狀動脈擴張病變之間的關系,結果顯示:觀察組中冠狀動脈病變組與非冠狀動脈病變組肺炎支原體感染率比較差異有統計學意義。說明肺炎支原體感染有可能也參與了冠狀動脈擴張的發生。同時感染組與非感染組患兒外周血WBC、PLT比較差異無統計學意義,而感染組患兒外周血N、CRP以及ESR均明顯高于非感染組患兒,進一步證實了與非感染組相比,肺炎支原體感染引起的炎癥反應更高,這也說明了肺炎支原體感染參與川崎病的發生。
此外,本研究比較了觀察組患兒感染組和非感染組的發病人群平均年齡以及熱程,結果顯示:感染組與非感染組熱程差異無統計學意義,即本研究并未發現肺炎支原體感染與患兒熱程之間的關系。感染組的發病年齡明顯高于非感染組,這說明肺炎支原體感染多發于學齡前兒童。因此,對于川崎病患兒需要進行常規的肺炎支原體感染檢測,幫助預測冠狀動脈損傷的發生,以便及時給與有效的藥物進行治療。
綜上所述,川崎病的發病可能與肺炎支原體的感染有關,而且感染對冠狀動脈病變的發生也具有一定的影響作用。
[1] Gerding R.Kawasaki disease:a review[J].J Pediatr Health Care,2011,25(6):379-387.
[2] 陳婷婷,石坤,柳頤齡,等.川崎病患兒心率變異性的特點分析[J].中華婦幼醫學雜志:電子版,2015,11(2):71-74.
[3] 李渝華.不同劑量丙種球蛋白治療小兒川崎病的療效觀察[J].重慶醫學,2014,43(11):1368-1369.
[4] 楊波,劉軍.川崎病治療新進展[J].中華使用兒科臨床雜志,2014,29(9):707-709.
[5] 羅開琴,謝敏,孫青,等.109例川崎病冠狀動脈損害的超聲心動圖分析[J].海南醫學,2014,25(4):520-522.
[6] 陸芬.小兒川崎病患者丙種球蛋白治療無效的臨床特征[J].中國現代藥物應用,2014,8(10):146-147.
[7] 李萌,王玉珍,劉莉莉,等.肺炎支原體感染與川崎病患兒預后的關系[J].山東醫藥,2013,53(38):36-38.[8] Bajolle F,Meritat JF,Kozenberg F,et al.Markers of a recent bocavirus infection in children with Kawasaki disease “a year prospective study”[J].Pathol Biol(Paris),2014,62(6):365-368.
[9] 周麗玲.肺炎支原體感染對川崎病患兒冠狀動脈病變的影響[J].實用臨床醫藥雜志,2014,18(7):149-151.
[10] 張艷芳,趙振芹.肺炎支原體肺炎并川崎病12例分析[J].中國當代兒科雜志,2007,9(6):603-604.
[11] 藺子惠.川崎病兒童肺炎支原體感染與冠狀動脈病變相關性研究[D].大連醫科大學,2014:28-33.
[12] 徐靈敏.川崎病的藥物治療與臨床評價[J].中國臨床醫生,2008,36(6):55-57.
[13] 李玉華,吳本清,黃若谷,等.川崎病合并肺炎支原體感染患兒實驗室檢查指標及臨床特征研究[J].中國全科醫學,2012,15(23):2649-2651.
[14] 羅宇元,劉德強,李敏,等.76例川崎病與肺炎支原體感染臨床特征分析[J].齊齊哈爾醫學院學報,2013,34(11):1599-1601.
[15] 李瑞燕,李曉輝,吳泰相.川崎病與病原維生素關系的meta分析[J].臨床兒科雜志,2013,31(1):69-72.
[16] Palmer AL,Walker T,Smith JC. Acute respiratory distress syndrome in a child with Kawasaki disease[J].South Med J,2005,98(10):1031-1033.
[17] 趙春娜,杜忠東.感染因素對川崎病及其冠狀動脈病變的影響[J].中國循證兒科雜志,2015,10(6):454-457.
[18] 周格.川崎病與肺炎支原體感染28例相關性分析[J].現代醫藥衛生,2014,30(16):2462-2463.
Study on relationship between Mycoplasma pneumoniae infection and Kawasaki disease and coronary artery
Chen Lu, Huang Wenhong, Ye Hong, Zhang Wenqing, Liu Guanghua
Department of Pediatrics, Fujian Provincial Matemity and Children's Hospital, Fuzhou 350001, China
Liu Guanghua, Email: liugh1962815@hotmail.com
Objective To explore the relationship between pneumonia mycoplasma infection and Kawasaki disease and coronary artery lesions. Methods A total of 180 children with Kawasaki disease were chosen as research group, the chidren with rash disease during the same period excluding lung disease were selected as control group. In research group,MP-IgM was detected from peripheral blood by indirect immunofluorescence method, Mycoplasma pneumonia total antibody was detected by passive agglutination method; According to whether the children was infected with Mycoplasma pneumoniae, the research group was separated into infection group and non-infection group. Before and after gamma globulin (IVIG) treatment,comparison was made in peripheral blood leukocytes, platelets, C-reactive protein, number of neutrophils, blood sedimentation, the incidence of coronary artery lesions and the hospital stay; According to whether the occurrence of coronary artery lesions, the research group was divided into coronary artery lesions group and non-coronary artery lesions group, and the incidence of Mycoplasma pneumoniae infection was compared. Results Mycoplasma pneumoniae infection rate was significantly higher in research group than in control group (P<0.05); The incidences of C-reactive protein, number of neutrophils, blood sedimentation, expansion of coronary artery disease was significantly different between infection group and non- infection group (P<0.05); The incidence of Mycoplasma pneumoniae infection was significantly higher in coronary artery lesions group than in non-coronary artery lesions group (P<0.05).Conclusion The pathogenesis of Kawasaki disease may be associated with the infection of Mycoplasma pneumoniae, and the infection also has certain impact on the occurrence of coronary artery lesions.
mucocutaneous lymph node syndrome; mycoplasma pneumoniae; coronary artery disease
劉光華,Email:liugh1962815@hotmail.com
R725.5
A
1004-583X(2017)01-0071-03
10.3969/j.issn.1004-583X.2017.01.017
2016-09-20 編輯:王秋紅

