高眼壓下白內障超聲乳化+人工晶體植入+房角成形術治療晶體源性青光眼
任敏榮,楊 軍
(宜春市人民醫院眼科,江西 宜春 336000)
?
高眼壓下白內障超聲乳化+人工晶體植入+房角成形術治療晶體源性青光眼
任敏榮,楊 軍
(宜春市人民醫院眼科,江西 宜春 336000)
目的 探討晶體源性青光眼在高眼壓狀態下行白內障超聲乳化+人工晶體植入術+房角成形術治療的臨床療效。方法 將66例晶體源性青光眼患者按隨機數字表法分為聯合手術組和傳統手術組,每組33例。聯合手術組在高眼壓下行白內障超聲乳化+人工晶體植入術+房角成形術治療;傳統手術組在高眼壓下行小梁切除術治療。2組患者均隨訪6~18個月,觀察術后眼壓、中央前房深度及前房角、視力變化。結果 聯合手術組術后6個月眼壓控制低于傳統手術組,前房角、前房深度、視力等改善情況均優于傳統手術組(均P<0.05);2組術后6個月眼壓控制比較差異無統計學意義(P>0.05)。2組術中、術后均未出現脈絡膜上腔出血、視網膜脫離或惡性青光眼等嚴重并發癥。結論 高眼壓下白內障超聲乳化+人工晶體植入+房角成形術治療晶體源性青光眼安全有效。
高眼壓; 白內障超聲乳化; 人工晶體植入術; 房角成形術; 晶體源性青光眼
青光眼是眼科一種常見的致盲性眼病,嚴重影響患者的生活質量,部分特殊情況的青光眼,如白內障繼發青光眼,藥物難以控制眼壓,行一般手術效果不佳。為了探討高眼壓下白內障超聲乳化+人工晶體植入+房角成形術治療晶體源性青光眼的臨床療效,筆者對2011年7月至2014年6月,在宜春市人民醫院分別行此項聯合手術及傳統小梁切除術的66例(66眼)晶體源性青光眼患者的臨床資料進行回顧性分析,對2種手術術后患者視力、眼壓、中央前房深度、房角及并發癥的發生情況等進行比較,報告如下。
1 對象與方法
1.1 研究對象
選擇在本院住院治療的晶體源性青光眼患者66例(66眼),男28例(28眼),女38例(38眼),年齡51~80歲,平均(66.±2.0)歲。所有患者均經過3~5 d局部及全身降眼壓治療,眼壓仍>6.13 kPa。眼壓:6.13~10.00(7.38±2.42)kPa;視力:光感-0.05;中央前房深度:0.21±0.05 kPa。晶體不同程度的混濁,晶體核Ⅱ—Ⅳ級,術前房角因角膜水腫未查。將66例患者按隨機數字表法分為聯合手術組和傳統手術組,每組33例。2組性別、年齡、眼壓及視力等方面比較差異無統計學意義(P>0.05)。
1.2 治療方法
1.2.1 手術方法
所有患者術前使用降眼壓藥物控制眼壓,術前30 min快速靜脈滴注20%甘露醇液250 mL;使用美多麗散瞳,0.4%奧布卡因眼水點入結膜囊表面麻醉。
聯合手術組:2%利多卡因注射液3 mL球后麻醉并充分按摩眼球,在上方鞏膜隧道切口,15°刀在2:00角膜緣附近透明角膜區行前房穿刺,緩慢降眼壓。前房注入黏彈劑,連續環形撕囊,水分離,原位超聲乳化晶體核,I/A吸除皮質,囊袋內植入人工晶體。取卡米可林縮瞳,在虹膜根部360°范圍內注入黏彈劑,盡量推入前房角深處,將超乳鉤朝下、朝內牽拉根部虹膜,用黏彈劑的鈍性壓力和超乳鉤對根部虹膜的牽拉,使得周邊虹膜與小梁組織的粘連得以有效地分離。將前房內黏彈劑吸除干凈,加深前房、水密切口。術畢涂紅霉素眼膏單眼包扎。
傳統手術組:取2%利多卡因3 mL分別行術眼球旁、上方結膜下局部浸潤麻醉,做一以角膜緣為基底的結膜瓣。做顳上鞏膜瓣,瓣下基底部切除1 mm×3 mm小梁組織,并在此處行虹膜周邊切除,沖洗色素,恢復虹膜,用10-0尼龍線縫合鞏膜瓣2針,側切口注入平衡液形成前房.檢查滲漏適中,7-0可吸收線縫合球結膜,術畢涂紅霉素眼膏單眼包扎。
1.2.2 術后處理及隨訪
2組術后均常規給予妥布霉素地塞米松眼藥水點眼,每天4次,第2周減量為每天3次,依此每周減量1次,持續1個月;個別術后眼內反應較重者給予靜脈注射地塞米松10 mg。所有患者術后均隨訪6~18個月,觀察眼壓、前房角、前房深度及視力等變化。
1.3 統計學方法
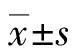
2 結果
2.1 臨床療效
1)眼壓:聯合手術組術后6個月眼壓均<2.8 kPa。傳統手術組術后6個月4例患者眼壓>2.8 kPa,出現濾泡包裹。2組術后6個月眼壓控制比較差異有統計學意義(P<0.05)。2)中央前房深度(A超測量):術后1年聯合手術組為(0.40±0.03)kPa,傳統手術組為(0.21±0.05)kPa,2組比較差異有統計學意義(P<0.05)。3)房角:聯合手術組房角全開放30例,房角粘連閉合<90° 3例;傳統手術組房角全開放2例,房角粘連閉合<90°11例,房角粘連閉合>90°20例,2組比較差異有統計學意義(P<0.05)。4)視力:聯合手術組術后6個月視力較傳統手術組明顯改善。見表1。
表1 2組患者術前、術后視力分布

組別n手術時間≤0.050.06~0.10.2~0.30.4~0.6>0.6聯合手術組33術前330000術后6個月02322?6?傳統手術組33術前330000術后6個月0201120
*P<0.05與傳統手術組比較。
2.2 并發癥
聯合手術組2例患者術后早期出現前房纖維素性滲出,給予妥布霉素地塞米松眼水點眼,q1h,地塞米松10 mg 加入0.9%氯化鈉注射液100 mL中靜脈滴注,qd,3 d 后滲出吸收;2例術后早期出現角膜水腫,予以5%氯化鈉眼水加入20%甘露醇液250 mL中靜脈滴注,3 d后癥狀緩解。
傳統手術組8例患者出現前房反應重,給予妥布霉素地塞米松眼水點眼 q1h,地塞米松10 mg加入0.9%氯化鈉注射液100 mL中靜脈滴注,qd,7 d后癥狀好轉;3例術后出現淺前房,予以加壓包扎術眼,20%甘露醇液 250 mL靜脈滴注,qd,3 d 后恢復正常;2例出現前房積血,予以止血藥,靜臥休息,4 d 后積血全部吸收;2例出現脈絡膜脫離,予以地塞米松10 mg加入0.9%氯化鈉注射液100 mL中靜脈滴注,qd,靜臥休息等處理后恢復。2組術中、術后均未出現脈絡膜上腔出血、視網膜脫離或惡性青光眼等嚴重并發癥。
3 討論
青光眼是眼科常見的不可逆性致盲眼病,可致眼痛、頭痛,嚴重者可失明,嚴重影響患者的生活質量。急性閉角型青光眼約占原發性青光眼的80%以上,而白內障通常是青光眼急性發作的誘因[1-2]。高眼壓是青光眼視功能損害的直接危險因素,特別是眼壓>5.33 kPa 者,視神經損害、視網膜靜脈栓塞的概率也遞增[3],在這種情況下如不及時處理,不僅眼壓不能得到有效地控制,而且有可能導致視功能嚴重損害,甚至喪失[4],以避免視神經不可逆的損傷。部分特殊的青光眼如白內障繼發青光眼,由于多存在短眼軸、窄房角、大晶體等解剖因素,前部組織結構擁擠易形成瞳孔阻滯和周邊虹膜前粘連,前房極淺,房角長時間關閉,部分患者藥物難以控制眼壓,以往多行單純小梁切除術。但小梁切除濾過手術在眼壓高的情況下風險大,容易發生并發癥,如術后眼內炎癥反應重、術中眼壓突然下降極易引起驅逐性眼內出血、惡性青光眼及視網膜脈絡膜脫離等;同時高眼壓狀態下施行濾過手術,由于結膜及鞏膜充血嚴重,血-房水屏障破壞,手術過程中釋放大量炎性因子,產生粘連造成濾過泡包裹,導致手術失敗,甚至失明。
超聲乳化白內障吸除術具有手術切口小、對眼內組織刺激小、術中前房深度穩定等特點,使得超聲乳化白內障吸除+人工晶體植入術治療具有極大的優越性,從而使得聯合手術不僅能夠控制眼壓,還能恢復有用的視力[5],近年來越來越多的學者將其運用于治療閉角型青光眼。隨著白內障超聲乳化技術的日趨完善,使晶體源性青光眼的手術方式有了新的轉變。絕大多數急性閉角型青光眼的主要發病機制是瞳孔阻滯,而引起瞳孔阻滯的重要因素是晶狀體,因此行白內障摘除術可以從機制上去治療急性閉角型青光眼。
超聲乳化白內障吸除術為封閉式手術,手術過程中由于超聲的振動,房角受到灌注液的反復沖擊,可使房角再度開放,并可將小梁微孔內的碎屑沖洗干凈,使小梁網孔增大,通透性增加。植入人工晶體后,以不足1.0 mm 厚的人工晶體代替約5.5 mm 厚的人眼晶狀體,明顯加深了中央前房。另外,因持續高眼壓狀態下的急性閉角型青光眼患者的房角多有不同程度粘連,術中需聯合房角分離術,其目的是進一步開放房角,恢復房水正常生理通道。用黏彈劑和超乳鉤以液壓和鈍性分離的方式盡量分離房角,將粘連的周邊虹膜從房角上分離,從而開放房角,恢復小梁網功能,對降低眼內壓具有相互疊加、協同的作用,其操作易于掌握,手術不良反應少。而傳統小梁切除手術,術中因對晶狀體的刺激及房水的變化,易加速白內障的發展,引起視力下降,需再次行白內障手術。本研究中筆者采用的聯合手術方式可以一步到位,避免患者再次手術。
本研究結果顯示:聯合手術組前房角、前房深度、視力等改善情況均優于傳統手術組 (均P<0.05)。通過本研究,筆者有2點體會:1)因患者術前眼壓高、前房淺,術前、術后炎癥反應較重,為了盡量控制眼內反應,在術前予以眼局部點用妥布霉素地塞米松滴眼液,可明顯減輕術后炎癥反應。2)聯合手術組有些患者術中瞳孔不能充分散大,術前1~2 d應囑咐患者停用縮瞳劑,對瞳孔仍不能散開者術中以黏彈劑分離。
綜上所述,白內障超聲乳化+人工晶體植入+房角成形術可提高一次手術成功率,減少多次手術概率。聯合手術組患者取得了較滿意的治療效果,眼壓得到了明顯的控制,術后視力改善明顯。術后2組各2例患者分別出現前房滲出及角膜水腫,考慮為術中對虹膜及角膜的刺激所至,輔以藥物治療3 d后恢復。筆者認為,高眼壓下白內障超聲乳化+人工晶體植入術+房角成形術是治療晶體源性青光眼非常有效的手術方法。
[1] Marchini G,Pagliarususco A,Toscano A.Ultrasound biomicroscopic and conventional ultrasonographic study of ocular dimensions in primary angle closure glaucoma[J].Ophthalmology,1998,105(11):2091-2098.
[2] 孟永安,張秋文,高作書,等. 不同類型白內障摘出人工晶狀體植入術臨床分析 [J].中國中醫眼科雜志,1999,9(1):22-25.
[3] 黃新潮,連利,沈亞君.前房穿刺在持續高眼壓青光眼小梁切除術中應用的臨床觀察[J].中國現代醫生,2011,49(2):147.
[4] 莊曉彤,肖偉.原發性閉角型青光眼持續高眼壓狀態治療方案探討[J].國際眼科雜志,2013,13(1):173-174.
[5] 孫慶健.超聲乳化聯合小梁切除術治療青光眼合并白內障臨床療效觀察[J].國際眼科雜志,2011,11(2):324-326.
(責任編輯:周麗萍)
2015-07-07
R775
A
1009-8194(2016)03-0060-03
10.13764/j.cnki.lcsy.2016.03.024

