小骨窗開顱經外側裂顯微血腫清除術治療中等量基底節區腦出血的預后分析
周 文 董美華 孫西周 李洪朋
山東日照市中醫醫院 日照 276500
?
小骨窗開顱經外側裂顯微血腫清除術治療中等量基底節區腦出血的預后分析
周 文 董美華 孫西周 李洪朋
山東日照市中醫醫院 日照 276500
目的 探討小骨窗開顱經外側裂顯微血腫清除術對中等量高血壓基底節區腦出血預后的影響。方法 選取中等量(30~60 mL)高血壓基底節區腦出血患者80例為研究對象,采用數字隨機表將患者分為對照組和觀察組各40例,觀察組行小骨窗開顱經外側裂顯微血腫清除術治療,對照組行傳統經顳開顱血腫清除術治療,術后1周采用格拉斯哥預后評分(GOS)評估近期預后,術后6個月采用日常生活能力(ADL)評分評估遠期預后,術后1周行神經功能缺損程度評分(NIHSS),對比2組再出血率。結果 觀察組近期恢復良好率25.0%,顯著高于對照組的7.5%,差異有統計學意義(P<0.05);觀察組ADL評分Ⅰ級占34.21%,顯著高于對照組的13.88%,差異有統計學意義(P<0.05);觀察組治療后NIHSS評分(4.52±1.71)顯著低于對照組,ADL評分(89.27±5.33)顯著高于對照組,差異均有統計學意義(P<0.05)。結論 小骨窗開顱經外側裂顯微血腫清除術治療中等量高血壓基底節區腦出血近遠期療效顯著。
中等量腦出血;基底節區;小骨窗;顯微;血腫清除術;再出血率
高血壓腦出血是由高血壓引起大腦的病理性改變,進而導致大腦實質性病變,占腦卒中的10%~30%[1]。基底節區出血是高血壓腦出血最常見的類型,占全部高血壓腦出血的70%。以往臨床常采用經顳開顱血腫清除術治療中等量(30~60 mL)高血壓基底節區腦出血,但術中創傷較大,可能增加術后并發癥發生率。小骨窗開顱經外側裂顯微血腫清除術具有微創的特點,可在顯微鏡直視下手術,減少術中創傷,提高血腫清除率。我院采用小骨窗開顱經外側裂顯微血腫清除術治療中等量高血壓基底節區腦出血,取得滿意效果,現報道如下。
1 資料與方法
1.1 臨床資料 選取2012-08—2014-08我院收治的中等量(30~60 mL)高血壓基底節區腦出血患者80例為研究對象,經頭顱CT證實,男48例,女32例,年齡38~71(51.06±3.58)歲;出血量30~60(42.64±4.20)mL;術前格拉斯哥昏迷評分(GCS)7~9(8.02±0.51)分。高血壓史3~15(8.64±3.11)a。經醫院倫理協會通過,自愿簽署知情同意書。采用隨機數字對照表分為對照組和觀察組各40例,2組性別、年齡、出血量、術前GCS評分、高血壓史等差異無統計學意義(P>0.05)。
1.2 手術方法 2組術中均行氣管插管靜脈復合麻醉,取仰臥位。觀察組行小骨窗開顱經外側裂顯微血腫清除術。患側圍繞翼點于顳部取手術切口,切口呈弧形。顱骨鉆孔后,用咬骨鉗擴大至3 cm×3 cm,于硬腦膜上取“+”字手術切口,充分顯露外側裂后部分,顯微鏡下輔助下分離蛛網膜,釋放部分腦脊液,降低顱內壓;分離額顳間隙至島葉表面,于島葉局部隆起部位穿刺,沿穿刺道分開2 cm島葉,進入血腫腔,顯微鏡下吸出血腫,觀察有無活動出血部位,并行電凝止血,生理鹽水沖洗,若無明顯滲血,于血腫殘腔內留置引流管,縫合并固定引流管。對照組行傳統經顳血腫清除術。于耳郭上方取手術切口,呈馬蹄形,切開骨瓣,與顳上、中血腫距離表皮最淺處穿刺,穿刺成功后拔出針芯,先抽取5~10 mL,降低顱內壓,再分開顳葉,牽開腦組織行血腫清除術,術后行徹底止血,留置引流管,縫合并固定引流管。2組術后均定期復查頭顱CT,密切監測血壓,常規給予抗生素治療。
1.3 觀察指標 (1)術后1個月行格拉斯哥預后評分(GOS)評估2組近期療效。恢復良好:可正常生活;輕度殘疾:存在殘疾,但可獨立生活;重度殘疾:日常生活需要照料;植物生存;死亡。(2)術后采用Barthel指數行日常生活質量評分(ADL),共分5級:Ⅰ級:無明顯殘疾,生活基本恢復正常;Ⅱ級:功能障礙,但可生活自理;Ⅲ級:無法生活自理,需在他人幫助下生活;Ⅳ級;生活不能自理;Ⅴ級:植物生存。(3)記錄2組術后再出血率。(4)手術前后神經功能缺損評分(NIHSS),總分0~45分,分值越高提示神經功能受損越嚴重。
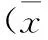
2 結果
2.1 2組術后再出血率比較 觀察組無再出血,對照組1例(2.5%)再出血,差異無統計學意義(P>0.05)。
2.2 2組近期GOS預后對比 觀察組恢復良好率25.0%,顯著高于對照組的7.5%,差異有統計學意義(P<0.05)。見表1。
2.3 2組遠期ADL評分對比 觀察組ADLⅠ級占34.21%,顯著高于對照組的13.88%,差異有統計學意義(P<0.05)。見表2。
2.4 2組NIHSS評分與ADL評分對比 2組治療前NIHSS評分與ADL評分無顯著差異(P>0.05),治療后NIHSS評分均下降,ADL評分均上升,與治療前相比,差異有統計學意義(P<0.05);觀察組治療后NIHSS評分顯著低于對照組,ADL評分顯著高于對照組,差異有統計學意義(P<0.05)。見表3。

表1 2組近期GOS預后對比 [n(%)]

表2 2組遠期ADL評分對比 [n(%)]
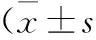
表3 2組治療前后NIHSS評分與ADL評分對比,分)
3 討論
高血壓腦出血是臨床常見疾病,其中基底節區屬于高發部位。基底節區高血壓腦出血具有病情變化快、預后差的特點,部分存活患者也伴隨不同程度的殘疾,直接影響預后生活質量。一般認為,出血量<30 mL基底節區高血壓腦出血患者行保守治療即可,一旦出血量>30 mL,應于24 h內行手術治療,降低顱內壓,清除血腫,減少對顱內組織的壓迫,改善預后[2]。
以往臨床常行經顳開顱血腫清除術治療,術中可充分顯露血腫位置,提高血腫清除率,但手術創傷較大,增加術中創傷;術中盲目止血,可能造成止血不徹底。與經顳開顱血腫清除術相比,小骨窗開顱經外側裂顯微血腫清除術具有獨特優勢:(1)在顯微鏡下進行手術操作,手術視野清晰,不僅可減少對術中腦組織的損傷,還能夠提高血腫清除率;(2)開放外側裂池后釋放部分腦脊液,緩解顱內壓,減少對腦組織的壓迫;(3)通過分離腦組織正常溝裂進入島葉,能夠減少術中損傷,可有效預防術后神經功能障礙;(4)顯微鏡下行電凝止血,可提高止血效果,預防術后再出血;(5)明確血腫位置,減少術中對腦組織牽扯[3-4]。吳勇等[5]研究發現,早期小骨窗經側裂顯微手術治療高血壓基底節區血腫的效果,術后12 h 85%(41/48)的患者血腫清除率超過80%。張曉峰等[6]指出,小骨窗開顱血腫清除術治療高血壓基底節區腦出血能夠提高患者預后,與本研究結果一致。
為提高手術效果,術中還應注意以下幾點:(1)對外科醫師的專業素質要求較高,需熟悉外側裂區血管分布、腦組織結構等,減少術中損傷;(2)若患者顱內壓過高或外側裂分離難度大,應考慮其他入路方式;(3)分離外側裂時,動作應輕柔,盡量保護大腦中脈,減少醫源性損傷;(4)術中行徹底止血,其中活動出血部位,采用小電流電凝止血;血管壁小滲血,給予壓迫止血,預防術后再次出血[7-8]。
綜上所述,小骨窗開顱經外側裂顯微血腫清除術符合微創手術的理念,能夠減少術中創傷,提高近遠期療效,改善患者預后生活質量。
[1] 許亦群,儀立志,賈軍,等.經外側裂入路小骨窗血腫清除術治療高血壓基底節區出血療效觀察[J].中國實用神經疾病雜志,2014,17(2):31-33.
[2] 林發牧,許小兵.神經內鏡與顯微手術治療高血壓基底節區腦出血的效果比較[J].廣東醫學,2014,35(14):2 224-2 226.
[3] 付增彬,李九增,靳洪波,等.顯微技術在小骨窗開顱治療高血壓基底節區腦出血中的應用[J].現代中西醫結合雜志,2013,22(15):1 627-1 629.
[4] 梁日初,周敏,廖勇仕,等.小骨窗開顱與硬通道穿刺治療高血壓腦出血的對比[J].中國現代醫學雜志,2015,25(16):66-69.
[5] 吳勇,陳隆益.早期小骨窗經側裂顯微手術治療高血壓基底節區血腫的療效觀察[J].實用醫院臨床雜志,2012,9(3):121-123.
[6] 張曉峰,零達尚,張建國,等.小骨窗開顱血腫清除術與穿刺外引流術治療高血壓基底節區腦出血的療效比較[J].中國醫藥導報,2012,9(16):77-80.
[7] 黃遠航,唐建建,樊庚,等.小骨窗開顱治療高血壓基底節區出血的臨床研究[J].四川醫學,2010,31(10):1 522-1 524.
[8] 夏詠本,李愛民,顏士衛,等.側裂-島葉入路小骨窗血腫清除術治療基底節區高血壓腦出血[J].山東醫藥,2011,51(26):62-63.
(收稿2015-09-18)
R743.34
A
1673-5110(2016)19-0033-03

